স্ত্রীরোগ বিদ্যা: চিকিৎসা বিজ্ঞানের যে শাখায় নারীদের সন্তান ধারণের সঙ্গে যুক্ত দেহের বিভিন্ন অংশের রোগ সম্বন্ধে যেমন— স্তনের রোগ, বন্ধাত্ব, মাসিকের অনিয়ম, জরায়ূর বহিঃনির্গমন, জরায়ূর টিউমার, সংক্রামক যৌন ব্যাধি প্রভৃতি সম্বন্ধে আলোচনা, পর্যালোচনা ও গবেষনা করা হয় তাহাকে স্ত্রীরোগ বিদ্যা বলে ।
স্ত্রীরোগবিদ্যা (Gynaecology) পাঠের প্রয়োজনীয়তা: স্ত্রী রোগ বিদ্যা পাঠের প্রয়োজনীয়তা- পৃথিবীতে অর্ধেক পুরুষ আর অর্ধেক নারী । নারীদের বিশেষ কতগুলি নারী অঙ্গের রোগ রয়েছে যা পুরুষদের থেকে আলাদা । যেমন- মাসিকের অনিয়ম, জরায়ুর রোগ, স্তনের রোগ, জরায়ূর টিউমার, বন্ধাত্ব ইত্যাদি। সুতরাং এই অর্ধেক সংখ্যক মানুষের চিকিৎসার জন্য আলাদা করে স্ত্রী রোগ বিদ্যা পাঠের প্রয়োজন রয়েছে । স্ত্রী অঙ্গের ক্রিয়াকলাপের বিষয়ে ধারণা না থাকিলে স্ত্রী রোগের চিকিৎসা সম্ভব নয়। যেহেতু নারীরাই দেশের ভবিষ্যৎ নাগরিকের জন্ম দেয় সুতরাং স্ত্রীরোগ বিদ্যা পাঠের গুরুত্ব অপরিসীম । হোমিওপ্যাথিক সদৃশ বিধানের চিকিৎসা হলেও লক্ষণ সংগ্রহ করিতে অবশ্যই নারীর অঙ্গের স্বাভাবিক গঠন ও বিকৃতি জানিতে হইবে । তাই হোমিওপ্যাথিক চিকিৎসাতেও স্ত্রী রোগ বিদ্যা পাঠের প্রয়োজনীয়তা রহিয়াছে ।
প্রসূতি বিদ্যা (ধাত্রী বিদ্যা)(Obstetrics / Midwifery )
প্রসূতি বিদ্যা (ধাত্রী বিদ্যা) : গর্ভাবস্থা ও সন্তান প্রসবের সঙ্গে সম্পর্কিত সব উপসর্গ ও অসুস্থতার বিষয়ে চিকিৎসা ও ব্যবস্থাপনা প্রভৃতির সঙ্গে যুক্ত চিকিৎসা বিজ্ঞানকে প্রসূতি বিদ্যা বলে ।
প্রসূতি বিদ্যা চিকিৎসা বিজ্ঞানের একটি গুরুত্বপূর্ণ বিষয়। মাতৃমঙ্গল, শিশুরোগ ও শিশু মৃত্যু রোধ ইহার মূল উদ্দেশ্য । এই উদ্দেশ্যকে সামনে রেখে একজন প্রসূতির প্রজনন প্রক্রিয়ার অঙ্গ-প্রতঙ্গ ও শারিরীক কার্যাবলী, গর্ভবর্তী নারীর শারিরীক বৈশিষ্ট্য প্রসবপূর্ব এবং প্রসবকালীন বিভিন্ন বিষয়, গর্ভাবস্থায় বিভিন্ন রোগ ও তার প্রতিকার সুস্থ্য স্বাভাবিক ও অস্বাভাবিক নবজাতক, গর্ভনিরোধ ও বন্ধাত্ব করণ
ইত্যাদি বিষয় বিস্তারিত আলোচনা, পর্যালোচনা ও গবেষণা করা হয় ।
হোমিওপ্যাথিতে প্রসূতি বিদ্যার প্রয়োজনীয়তা: নারীদের গর্ভধারণ ও সন্তান প্রসব একটি প্রাকৃতিক গুরুত্বপূর্ণ প্রক্রিয়া । এই প্রক্রিয়া অনেক সময় নানা রকম অস্বাভাবিক প্রক্রিয়া দ্বারা বাধাগ্রস্ত হইয়া নানা রকম অস্বাভাবিক লক্ষণ প্রকাশ করে, যেমন- হেমোরেজ, গর্ভপাত, অতিবমন, ভ্রুণের মৃত্যু, অ স্বাভাবিক ভ্রুণের প্রেজেনটেশন, একলাম্পসিয়া, সদ্যজাত শিশুর ডায়রিয়া ও জন্ডিস ইত্যাদি । সহজ প্রসব, গর্ভের অস্বাভাবিক অবস্থা, গর্ভপাতের পরবর্তী জটিলতা, প্রলম্বিত প্রসব বেদনা, মৃত ভ্রুণ অপসারণ, টক্সিমিয়া অব প্রেগনেন্সি ইত্যাদিতে হোমিওপ্যাথিতে কার্যকর ঔষধ রহিয়াছে । পক্ষান্তরে এই সব সমস্যার অধিকাংশ সমাধানে এলোপ্যাথিতে অপারেশন বা অন্য কোন কষ্টকর পদ্ধতি প্রয়োগ করা হয় । সুতরাং হোমিওপ্যাথিতে প্রসূতি বিদ্যা পাঠের যথেষ্ট গুরুত্ব আছে ।
স্বাভাবিক প্রসব
স্বাভাবিক প্রসব: একটি নির্দিষ্ট সময়ে জরায়ূ হতে যৌনিপথ দিয়ে গর্ভস্থ ফিটাস, প্লাসেন্টা, কোরিয়ন, এমনিয়ন, রক্তস্রাব ইত্যাদি পদার্থগুলি একের পর এক পর্যায় ক্রমে নির্গত হওয়াকেই স্বাভাবিক প্রসব বলে ।
প্রসবের ধাপসমূহ বর্ণনা কর:
প্রসবকে তিন ধাপে ভাগ করা হইয়াছে
প্রথম ধাপ- সত্যিকারের প্রসব ব্যথা হইতে আরম্ভ করিয়া জরায়ুর মুখ সম্পূর্ণ খুলিয়া যাওয়া পর্যন্ত সময় হল প্রথম ধাপ । ইহাতে জরায়ুর মুখ ১০ সে.মি পর্যন্ত প্রসারিত হয় । ইহাই সবচেয়ে দীর্ঘস্থায়ী ধাপ। প্রথম সন্তান প্রসবকারিণীর ক্ষেত্রে এই ধাপ ১৫-১৮ ঘণ্টা, অধিক সন্তান প্রসবকারিণীর ক্ষেত্রে ৬-৮ ঘণ্টা । প্রতি ২/৩ মিনিট অন্তর জরায়ু সঙ্কুচিত ও প্রসারিত হয় এবং ১ মিনিট স্থায়ী হয়। এই সময় ঘন ঘন প্রস্রাবের বেগ হয়। নাড়ীর গতি দ্রুত হয় এবং সারভাইক্যাল “অস” প্রসারিত হয়। সারভাইক্যাল “অস” সম্পূর্ণ প্রসারিত হলে অ্যামনিয়ন স্যাক ফেটে গিয়ে অ্যামনিয়ন ফ্লুইড বের হয়ে আসে। এই সময় শিশুর মাথা “অসের” মুখে চলে আসে এবং মাথার চাপে জরায়ুর মুখ মাথার উপর উঠে গিয়ে প্রসবের কাজ সহজ করে দেয় ।
দ্বিতীয় ধাপ – জরায়ুর গ্রীবার সম্পূর্ণ প্রসার ত শিশুর সম্পূর্ণ দেহ বাহির হওয়া পর্যস্ত দ্বিতীয় ধাপের সময়। এ সময় হতে কয়েক ঘণ্টা হতে পারে।
তৃতীয় ধাপ- শিশু ভূমিষ্ঠ হওয়ার পর হইতে গর্ভফুল সম্পূর্ণ বাহির হয়ে আসা পর্যন্ত তৃতীয় ধাপের সময় ।
স্বাভাবিক প্রসবের প্রথম ধাপের ব্যবস্থাপনা :
পরিষ্কার পরিচ্ছন্নতার ব্যবস্থাপনা-
(ক) ভালভা এবং আশেপাশের এলাকা শেভ করে গরম পানি ,সাবান দ্বারা ধুইতে হবে ।
(খ) ঢিলা এবং ধোয়া পরিষ্কার জামা পড়াতে হবে।
পথ্য-
(ক) প্রকৃত প্রসব বেদনা শুরু হলে প্রসূতিকে শক্ত খাবারের বদলে বারবার অল্প অল্প করে তরল খাবার দিতে হবে ।
(খ) প্রসবকালীন সময়ে বমি বন্ধের জন্য শুধু তরল ও সিভড (Sieved) ফুড দিতে হবে ।
(গ) পুষ্টির প্রয়োজনে I.V. ফ্লুইড দিতে হবে ।
অবস্থান-
(ক) সাধারণতঃ প্রসূতির জন্য আরাম দায়ক যে কোন অবস্থানে থাকতে পারবে- কিন্তু যদি সময়ের পূর্বেই মেমব্রেন ফেটে যাওয়ার সম্ভাবনা থাকে সে ক্ষেত্রে বিছানায় শুয়ে থাকতে হবে।
(খ) শিশুর মাথা এনগেজ হলে প্রসূতিকে চলাফেরা করতে হবে যাতে মাথার চাপে জরায়ু-গ্রীবা প্রসারিত হয় ।
Bowel এর যত্ন— যৌনিপথে সাবান পানি দ্বারা ডুস দিতে হবে ।
মূত্রথলির যত্ন- প্রসূতিকে স্বাভাবিকভাবে মূত্রত্যাগ করে মূত্রথলি খালি করিতে হইবে, ব্যর্থতায় নরম ক্যাথিটারের সাহায্য নিতে হবে ।
ব্যথানাশক— প্রথম ধাপের শেষ দিকে অসহ্য ব্যথা হয়— সে ক্ষেত্রে হোমিও ব্যথানাশক ঔষধ লক্ষণ অনুসারে ব্যবহার করতে হবে, যেমন- কফিয়া, বেলেডোনা, ক্যামোমিলা, নাক্স-ভম ইত্যাদি ।
উপদেশ— প্রথম ধাপে প্রসূতিকে কোঁথ দিতে নিষেধ করতে হবে। কেননা জরায়ুগ্রীবা সম্পূর্ণরূপে প্রসারিত হওয়ার পূর্বে ইহা কোন কাজ করে না ।
প্রসবের দ্বিতীয় স্টেজের ব্যবস্থাপনা লিখ:
প্রসবের দ্বিতীয় স্টেজের ব্যবস্থাপনা- নিম্নরূপ
১। প্রসবের দ্বিতীয় স্তরে প্রসূতিকে জরায়ুর সংকোচনের সময় নীচের দিকে কোঁথ দিতে, শ্বাস বন্ধ রাখতে, মাথা এবং ঘাড় উঁচু করে রাখতে এবং হাটুকে পেটের দিকে টেনে রাখতে উৎসাহিত করতে হবে।
২। প্রজনন পথে ফিটাস নীচের দিকে অগ্রসর হচ্ছে কিনা বোঝা যাবে, প্রসূতির পেরিনিয়ামে চাপ পড়ছে কিনা এবং পেরিনিয়াম ফুলে উঠছে কিনা তা লক্ষ করতে হবে।
৩। ফিটাসের প্রেজেন্টিং অঙ্গ যখন বর্হিযোনিতে নেমে আসে ঠিক এই সময়ে যদি পেরিনিয়াম ছিড়ে যেতে পারে আশাঙ্কা হয় তখন ইপিসিওটমী (Episiotomy) করতে হবে। এই সময় ফিটাসের মাথার ডেলিভারী যদি তাড়াতাড়ি করানো হয়, তাহলে সম্পূর্ণ পেরিনিয়াম ছিড়ে যেতে পারে।
৪ । মাথার ডেলিভারীর পর ফিটাসের মাথার অক্সিপুট কে ডানে বা বামে ঘুরিয়ে দিতে হবে। এরপর ফিটাসের মাথা প্রসূতির গুহ্যদ্বারের দিকে ঠেলে প্রথমে ফিটাসের এনেরিয়ার সোল্ডার ডেলেভারী করাতে হবে।
৫। এর পর ফিটাসের মাথা প্রসূতির পেটের দিকে তুলে ধরে ফিটাসের বাকি অংশ ডেলেভারী করাতে হবে।
৬। এরপর উজ্জ্বল আলোতে পেনিয়া ভালভাবে মেলিয়া ধরিয়া যৌনিপথের পষ্টিরিয়র ওয়াল এবং পেরিনিয়াম পরীক্ষা করিয়া প্রয়োজনে সেলাই করিয়া দিতে হবে।
৭। সন্তান ভূমিষ্ট হওয়ার সঙ্গে সঙ্গে শিশুর মাথা নীচের দিকে ধরিতে হবে এবং শাকশন দিয়ে নাক মুখ পরিষ্কার করে নিতে হবে যাতে শিশু দ্রুত শ্বাস গ্রহণ করতে পারে।
৮। এরপর নির্দিষ্ট নিয়মে শিশুর নাভি রজ্জু কেটে দিয়ে পরিষ্কার কাপড়ে জড়িয়ে বিছানায় শুইয়ে দিতে হবে ।
প্রসবের তৃতীয় ধাপের ব্যবস্থাপনা সংক্ষেপে লিখ:
শিশু ভূমিষ্ট হওয়ার কয়েক মিনিট পর জরায়ূ হইতে প্লাসেন্টা পৃথক করার জন্য পুনরায় জরায়ু সংকোচন শুরু হয়। কয়েকটি সংকোচনের পরই প্লাসেন্টা জরায়ূর গ্রাত্র হইতে পৃথক হইয়া আসে। প্রসবের সময় মোট রক্ত ক্ষরণের পরিমাণ ৩০০ CC এর উর্ধে হওয়া উচিত নয় ।
অস্বাভাবিক প্রসব
অস্বাভাবিক প্রসবগুলির নাম :
১। ফরসেপস ডেলিভারী
২। ডিক্যাপিটেশন
৩ । ইপিসিওটমী
৪। সিজারিয়ান সেকশন ।
অস্বাভাবিক গর্ভের স্থানসমূহ:
(ক) ফ্যালোপিয়ান টিউব (খ) ওভারী
(গ) এবডোমিন ।
তবে অধিকাংশ ক্ষেত্রে ফ্যালোপিয়ান টিউবের মধ্যেই হয়ে থাকে ।
ইপিসিওটমীর ইন্ডিকেশন ও জটিলতা:
প্রসরের দ্বিতীয় স্তরে যৌনিপথে প্রসবকে সহজ করার জন্য পেরিনিয়ামের একদিকে ছোট ইনসিশন (Incision) দেওয়াকে ইপিসিওটমী বলে ।
ইপিসিওটমীর ইন্ডিকেশন
১। পেরিনিয়াম শক্ত থাকার দরুণ ফটিয়া যাওয়ার উপক্রম হইলে ।
২ । প্রথম গর্ভবতীর বেলায় যখন জরায়ু গ্রীবা শক্ত থাকে ।
৩ । যখন ফিটাসের মাথা পেরিনিয়ামের উপর চাপ দিতে থাকে ।
৪। ফিটাসের আয়তন স্বাভাবিকের চেয়ে বড় হলে ফরসেপ ডেলিভারীর জন্য ।
৫ । পূর্বের প্রসবের সময় পেরিনিয়াম সম্পূর্ণ ছিড়ে যাওয়ার রেকর্ড থাকিলে
৬। প্রিম্যাচুর প্রসবের ক্ষেত্রে
ইপিসিওটমীর জটিলতা:
১। ডেলিভারীর সময় গোটা পেরিনিয়াম ছিড়ে যেতে পারে ।
২। রোগ জীবাণুর সংক্রামন ঘটতে পারে
৩। অদক্ষ কাটা ও সেলাইয়ের ফলে যৌনমিলনে ব্যথা হতে পারে
৪ । ভুল ইনসিশনের ফলে মলভান্ডের সঙ্গে ফিষ্টুলা হতে পারে ।
সিজারিয়ান সেকশন কখন করা হয়। ইহার অসুবিধা কি কি:
যখন দেখা যায় যে স্বাভাবিক যৌনি পথে ডেলিভারী করানো হলে নবজাতক কিংবা প্রসূতির কোন ক্ষতি হবার সম্ভাবনা আছে তখন গর্ভের ২৮ তম সপ্তাহ শুরু হওয়ার পর যে কোন সময় প্রথমে পেট ও তারপর জরায়ুতে ইনসিশন দিয়া সন্তান, প্লাসেন্টা প্রভৃতি বের করে আনাকেই সিজারিয়ান সেকশন বলে ।
সিজারিয়ান সেকশনের অসুবিধাগুলি-
১। প্রচুর পরিমাণে মাসিক হবে।-
২। মাসিকের কোন নির্দিষ্ট সময় থাকে না।
৩। কোমর ব্যথা ।
৪। দীর্ঘদিন পেলবিক ব্যথা থাকবে।
৫। হার্নিয়া হতে পারে ।
৬। অস্ত্রের মধ্যে খাদ্য বস্তু যাবার পথে বাধা ।
৭। পরিবর্তী গর্ভাবস্থায় ক্ষত ফেটে যাবার সম্ভাবনা থাকে।
সিজারিয়ান সেকশনের ইন্ডিকেশন:
ক) যদি বস্তি প্রদেশ (pelvis) ফিটাসের মাথার তুলনায় অনেক ছোট থাকে ।
খ) জরায়ুর যদি কোন টিউমার থাকে যার আকার ভ্রূণের বর্হিগমনের বাধা হয়ে দাঁড়ায় ।
গ) যৌনি পথের ছিদ্র জন্মগতভাবে বন্ধ থাকে।
ঘ) অতিমাত্রায় বিস্তৃত জরায়ু গণ্ডদেশের ক্যানসার।
5 ) উপরোক্ত লক্ষণগুলিতে ভ্রূণ যদি জরায়ুর ভিতর মারা যায়। তারপরেও সিজারিয়ান করেই ডেলিভারী করাতে হবে।
চ) প্রসব ক্রিয়ার প্রথম স্তরে ফিটাসের শ্বাসকষ্ট অথবা কর্ড প্রোলাপস হলে।
ছ) প্লাসেন্টা প্রিভিয়া
জ) Breech presentation জটিল আকারের হলে
ঝ) পূর্বে মৃত সস্তান প্রসবের ইতিহাস থাকিলে
ঞ) এন্টিপারটাম হেমারেজ (APH) দেখা দিলে –
ট) প্রি-একলাম্পসিয়া, ডায়েবিটিস থাকিলে
ঠ) অধিক বয়স্কা মহিলার প্রথম গর্ভ
ড) IUFD হলে
ঢ) প্রসব ব্যথা না হলে
ফরসেপ ডেলিভারীর নির্দেশনাগুলি নিম্নরূপ:
প্রসরের দ্বিতীয় অবস্থা সংক্ষিপ্ত করার জন্য ফরসেপ ডেলিভারী করা হয়। প্রসব প্রক্রিয়ার দ্বিতীয় স্তরের সময় হল মোটামুটি ভাবে প্রথম গর্ভবতীর বেলায় ১ ঘন্টা এবং বহু গর্ভার বেলায় আধা ঘন্টা স্থায়িত্বকালকে স্বাভাবিক বলে ধরে নেওয়া হয়।
১। নিম্নলিখিত কারণে প্রসবের দ্বিতীয় ধাপে দেরী হইলে–
ক) দুর্বল জরায়ু সঙ্কোচন
খ) সন্তান আকারে বড় হলে
গ) শক্ত পেলভিক ফ্লোর ও পেরিনিয়াম
গ) ব্যথা কম থাকলে বা মাথার ডিপট্রান্সভার্স অ্যারেস্ট হলে ।
ঙ) স্থায়ী মেন্টো পষ্টিরিয়র পজিশন
চ) ব্রিচ ডেলিভারীর বেলায় মাথা এক্সটেন্ডেড হইলে
২। মায়ের ডিসট্রেস (Maternal Distress) হলে, যেমন মায়ের হৃদরোগ, ফুসফুসের মারাত্মক অসুখ, অত্যধিক রক্তচাপ, একলাম্পসিয়া, পোষ্ট সিজারিয়ন প্যাগনেন্সী ।
৩। সন্তানের ডিসট্রেস (Foetal distress)
ক) শিশুর হৃৎস্পনের গতি ও ছন্দে পরিবর্তন ঘটিলে, হৃৎস্পন্দনের গতি স্থায়ীভাবে প্রতিমিনিটে ১০০ এর নীচে থাকিলে ।
খ) অপরিণত ভ্রুণ
গ) Breech after coming Head —প্রসবের সময় শিশুর পাছা যৌনিপথ থেকে বেরিয়ে এসেছে অথচ মাথা বের হতে দেরী হচ্ছে এমত অবস্থায় শিশুর শ্বাসরোধ এড়াতে ফরসেপ প্রয়োগ করা অত্যাবশ্যক ।
ঘ) Meconium- ফিটাসের মলদ্বার দিয়া কাল রঙের অ্যামনিয়টিক লিকার বাহির হলে ।
3) Cord prolaspe হলে।
ফরসেপ ডেলিভারীর সতর্কতা:
(ক) প্রেজেনটেশন (Presentation) অবশ্যই সুবিধা জনক হতে হবে। যেমন Vertex, Mento anterior face. After coming head of breech.
(খ) পজিশন (Position) সুবিধাজনক হতে হবে ।
(গ) সার্ভিক্স পূর্ণ প্রসারিত থাকতে হবে ।
(ঘ) মেমব্রেন অবশ্যই ছিড়া থাকতে হবে বা ছিড়ে দিতে হবে ।
(ঙ) মাথা অবশ্যই এনগেজ (Engaged) হতে হবে ।
(চ) সেপালোপেলভিক ডিসপ্রোপরশন (Cephalopelvic disproportion) শিশুর মাথা ও প্রসূতির পেলভিকের অনুপাত) থাকতে পারবে না ।
(ছ) জরায়ুর সঙ্কুচিত ও প্রসারিত হওয়ার ক্ষমতা থাকতে হবে।
(জ) মূত্রথলি খালি থাকতে হবে ।
(ঝ) শিশু বা ফিটাস জীবন্ত অবস্থায় থাকতে হবে।
(ঞ) ফিটাসের ঘূর্ণন (Rotation) সম্পূর্ণ হতে হবে ।
ফরসেপস ডেলিভারির জটিলতাসমূহ:
১। রক্তপাত
২। চারপাশ আঘাতপ্রাপ্ত হয়
৩। ককসিক্স আঘাতপ্রাপ্ত হয়
৪ । এনাছথিটিক হেজাৰ্ড ( Anaesthetic hazards ) – অজ্ঞান করার ঝুঁকি ।
৫ । পিপিএইচ সক (PPH shock).
৬। সংক্রমণের ফলে পিউয়ারপেরাল সেপসিস হওয়ার সম্ভাবনা ।
৭ । জরায়ুচ্যুতি
৮। কোমরের ক্রনিক ব্যথা ইত্যাদি
মৃত বাচ্চা কিভাবে ডেলিভারী করানো হয়: নিম্নোক্ত উপায়ে মৃত বাচ্চা ডেলিভারী করানো হয় ঃ
১। ডিক্যাপিটেশন-
I.U.F.D এর বেলায় গর্ভের মৃত শিশুটির মাথা যদি প্রসব পথের তুলনায় অত্যাধিক বড় থাকে তখন স্বাভাবিক ভাবে ও স্বাভাবিক পথে প্রসব ঘটানো সম্ভব হয় না এবং মায়ের দৈহিক অবস্থা যদি সিজারিয়ান অপারেশন জন্যে ঝুঁকিপূর্ণ হয় তখন শিশুটির মাথা কেটে টুকরা টুকরা করে বা চেপ্টে নিয়ে ঐ মৃত শিশুটির দেহ ও মাথা বের করে আনার প্রক্রিয়াটির নাম ডিক্যাপিটেশন।
২। ক্রেনিওটমি- (Craniotomy)
ক্রেনিওটোম নামক যন্ত্রের সাহায্যে গর্ভাস্থ মৃত শিশুর মাথা ফুটো করে মাথাটি টেন্টে দিয়ে ছোট করে, সেই মৃত শিশু প্রসব করানোকে ক্রেনিওটমি বলে ।
সেফালিক প্রেজেনটেশন
সেফালিক প্রেজেনটেশন:–
সেফালিক প্রেজেনটেশন দ্বারা ভ্রূণের স্বাভাবিক অবস্থান বুঝায় । যখন ভ্রুণের মাথা জরায়ুর গ্রীবার মুখের উপর থাকে তাকে সেফালিক প্রেজেনটেশন বা স্বাভাবিক উপস্থিতি বলে। শতকরা ৯৬টি প্রসবে সেফালিক প্রেজেনটেশন হয়। ভারটেক্স প্রেজেনটেশন (Vertex presentation), ব্রাউ প্রেজেনটেশন (Brow presentation), ফেইস প্রেজেনটেশন (Face presentation) এই তিনটির যে কোন একটিই হল সেফালিক প্রেজেনটেশন ।
সেফালিক প্রেজেনটেশনের সুবিধা:
(ক) ভ্রুণের মাথার চাপে সহজেই জরায়ুর মুখ খুলে যায় ।
(খ) প্রসূতির কষ্ট কম হয় ।
(গ) প্রসূতির ও ভ্রূণের মৃত্যু ঝুকি থাকে না।
(ঘ) স্বল্প ব্যয়ে প্রসব হয় ।
(ঙ) সাধারণত প্রসবের পর কোন জটিলতা দেখা যায় না।
(চ) সাধারণতঃ সিজারিয়ান, ফরসেপ ইত্যাদির প্রয়োজন হয় না ।
ব্রীজ প্রেজেনটেশনের
বস্তি উপস্থিতি (Breech Presentation):
প্রসবের সময় যদি ভ্রূণের মাথার বদলে নিজস্ব বা বস্তি বা পাছার দিকটা জরায়ূর নীচের দিকে প্রদর্শিত হয় তাকে বস্তি উপস্থিতি বলে । প্রসবের শতকরা ৩টি ব্রিচ প্রেজেনটেশন হয়। অনেক সময় গর্ভের ৩৪তম সপ্তাহের পর হঠাৎ ঘুরিয়া হেড প্রেজেনটেশন হয়। অস্বাভাবিক অবস্থানের মধ্যে এটা সবচেয়ে সাধারণ । ইহার কারণ-
১। কোন অস্বাভাবিকতা ছাড়া ইহা হতে পারে
২। প্রিম্যাচুরিটি
৩। জরায়ূর অস্বাভাবিকতা
৪। প্লাসেন্টা প্রিভিয়া
৫ । জরায়ুতে এমনিয়োটিক ফ্লুইড কম থাকিলে
৬। খাটো নাভি রজ্জু
৭ । L.U.F.D হলে ইত্যাদি
ব্রীজ প্রেজেনটেশনের ব্যবস্থাপনা:
ব্রীজ প্রেজেনটেশন বলতে বুঝায় গর্ভস্থ শিশুর অস্বাভাবিক অবস্থান । অর্থাৎ ভারটেক্স পজিশন বা মাথা নীচের দিকে না হয়ে উপরে হলে এবং মাথার স্থলে পিঠ বা কোমরের অংশ জরায়ুর গ্রীবার মুখের উপর থাকিলে ।
গর্ভের দ্বিতীয় ট্রাইমেষ্টারে যখন গর্ভস্থ শিশু ব্রীজ অবস্থানে থাকে তখন বাহির হতে হাত দিয়ে ঘুরিয়ে ঘুরিয়ে তার অবস্থান স্বাভাবিক বা ভারটেক্স করার চেষ্টা করা হয়। গর্ভের শেষ দিকে যদি বাচ্চা ভারটেক্স পজিশনে না থাকে সে ক্ষেত্রে সিজারিয়ান সেকশনের আশ্রয় নিতে হবে ।
সত্যিকার প্রসববেদনা
সত্যিকার প্রসববেদনার চিহ্ন ও লক্ষণগুলি লিখ:
একটি নির্দিষ্ট সময়ে জরায়ূ হতে যৌনিপথ দিয়ে গর্ভস্থ ভ্রুণ, প্লাসেন্টা, কোরিয়ন, এমনিয়ন, রক্তস্রাব ইত্যাদি পদার্থগুলি একের পর এক পর্যায়ক্রমে নির্গত হওয়াকেই প্রসব (labour) বলে ।
প্রকৃত প্রসব বেদনার চিহ্ন ও লক্ষণ :
ক) এই ব্যথা কোমরের নীচে দিক থেকে উঠে সামনে সমস্ত পেট ও উরুর দিকে ছড়িয়ে পড়ে। পরে শুধু পেট জুড়েই ব্যথা হয় । এই ব্যথা ধীরে ধীরে বাড়ে ও কমে, কমে একবারেই থাকে না। আবার ব্যথা হয়, এই ব্যথা প্রথমে ৩০ সেকেন্ডের মত থাকে এবং ১০ মিনিট পর অবার আসে। পরে অবশ্য এই ব্যথা ৬ মিনিট, ৪ মিনিট, ৩ মিনিট, ১ মিনিট পর পর আসা আরম্ভ করে এবং ৩৫ সেকেন্ড, ৪৫ সেকেন্ড এ ভাবে স্থায়ী হতে হতে প্রসব হয়ে যায় ।
খ) পেটে হাত দিলে শক্ত অনুভব হবে কারণ ঐ সময় জরায়ুর পেশীর সংকোচন ও শিথিলতা হয় ।
গ) যৌনিপথে রক্ত মিশ্রিত স্রাব (Show) – প্রসব ব্যথা শুরু হওয়ার সঙ্গে সঙ্গে অল্প রক্ত মেশান পিচ্ছিল ধরনের প্রাথ জরায়ু হতে যৌনি পথে বের হতে দেখা যায় ।
প্রসবপূর্ব যত্ন
(antenatal care / prenatal care)
প্রসবপূর্ব যত্ন:
গর্ভসঞ্চারের পর থেকে প্রসবের পূর্ব পর্যন্ত গর্ভবর্তী ও গর্ভস্থ ভ্রূণের যে যত্ন নেওয়া হয় তাকে প্রসব পূর্ব যত্ন বলে । ইহা উদ্দেশ্য হল মায়ের শরীর ও মনকে সুস্থা রাখা, প্রসবকালীন অসুবিধা ও জটিলতা ঘটিতে না দেওয়া ইত্যাদি ।
এই উদ্দেশ্যে গর্ভবর্তীকে নিয়মিত প্রসূতি পরিচর্যা কেন্দ্রে গিয়ে চেক-আপ করাতে হবে।
১। প্রথমবার চেক-আপ করাতে হবে- গর্ভবতী হওয়া সে নিশ্চিত হওয়ার সঙ্গে সঙ্গে। এই সময়ে গর্ভবতীর সমস্ত ইতিহাস এবং প্রসব সংক্রান্ত সমস্ত টেষ্ট করতে হবে। মায়ের রক্তচাপ, ওজন, ডায়েবেটিস, যক্ষ্মা, পূর্বের গর্ভধারণের ইতিহাস ও তার জটিলাতা ইত্যাদি লিখে রাখতে হবে।
২। ১২ সপ্তাহ পর্যন্ত ৩ বার প্রসূতি পরিচর্যা কেন্দ্রে যেতে হবে। ইহাকে বলে First trimester.
৩ । সেকেন্ড ট্রাইমেস্টার বা ১২ থেকে ২৪ সপ্তাহ পর্যন্ত প্রতিমাসে ২ বার মোট ৬ বার চেক আপ করাতে হবে।
৪ । থার্ড ট্রাইমেষ্টার- ৬ মাস হতে ৯ মাস পর্যন্ত মাসে ২ বার মোট ৬ বার ভিজিট করতে হবে। মোট ভিজিট সংখ্যা = ৩+৬+৬=১৫ বার ।
৫। পরবর্তীতে প্রসব পূর্ব পর্যন্ত প্রতি সপ্তাহে ১ বার চেক আপ করাতে হবে । এই সময়ে প্রসূতিকে খাদ্য ও পুষ্টি সম্বন্ধে ধারণা দিতে হবে । প্রসূতিদের নির্দিষ্ট ব্যায়াম কিভাবে করে তা শিক্ষা দিতে হবে । কোষ্ঠ পরিষ্কার রাখা, স্তনের যত্ন, যৌন সঙ্গম ইত্যাদি শিক্ষা দিতে হবে ।
টক্সিমিয়া অব প্রেগনেন্সি
টক্সিমিয়া অব প্রেগনেন্সি : কেবলমাত্র গর্ভাবস্থায় কতকগুলো অস্বাভাবিক অবস্থার সৃষ্টি হয় এবং ডেলিভারীর পর এই অবস্থার অবলুপ্তি ঘটে। এই অস্বাভাবিক অবস্থার সমষ্টিকে টক্সিমিয়া অব প্রেগনেন্সি বলে ।
টক্সিমিয়া অব প্রেগনেন্সির কারণ:
প্লাসেন্টার অংশে এক প্রকার টক্সিন সৃষ্টি হয়ে তা রক্তের সাথে মিশে প্রেগনেন্সির কতগুলি জটিলতা সৃষ্টি করে। তাছাড়া অন্যান্য কারণগুলি হল-
১। অধিক বয়স্ক রমনী প্রথম গর্ভবতী হলে ।
২। প্রসূতির বংশে উচ্চ রক্তচাপের ইতিহাস
৩ জরায়ুতে একের অধিক ভ্রুণ অবস্থান করিলে
৪। গর্ভধারণের পর Rh incompitibility (ইনকমপিটিবিলিটি) হলে ।
৫। ডায়াবেটিস মেলিটাস থাকিলে ।
৬। হাইডেটিডিফরম মোল ।
একলাম্পসিয়া: গর্ভবস্থার শেষ পর্যায়ে, প্রসব বেদনার শুরু হবার আগে, প্রসব বেদনা চলাকালীন সময়ে বা প্রসবের পর পর যদি হঠাৎ প্রসূতি মূৰ্চ্ছা যায়, আক্ষেপ বা খিচুনি দেখা দেয় এবং সেই সঙ্গে উচ্চ রক্তচাপ, প্রসাবে এলবুমিন, ইডিমা দেখা দেয় তাকে একলাম্পসিয়া বলে । প্লাসেন্টার অংশে এক প্রকার টক্সিন সৃষ্টি হয়ে তা রক্তের সাথে মিশে এই জটিল’ অবস্থার সৃষ্টি করে ।
একলাম্পসিয়ার লক্ষণ ও উপসর্গ;
১। মাথা ব্যথা, চোখের সামনে সাদা-কালো দাগের ছুটাছুটি বা আলোর ঝলসানি দেখা ।
২। লিভারে রক্তক্ষরণ এবং পানি জমার ফলে পেটের ডানদিকে ব্যথা বা জন্ডিস হতে পারে ।
৩। প্রসাবের পরিমাণ কমে যায় ও প্রসাবে এলবুমেন থাকে ।
৪ । অধিক ইডিমা দেখা দেয় ।
৫। উচ্চ রক্তচাপ ।
৬। আক্ষেপ ও খিচুনির পর মুর্ছা দেখা দিয়া একলাম্পসিয়ার সিনড্রমের সমাপ্তি হয় ।
একলাম্পসিয়া তিন প্রকার যথা–
১ । প্রসব পূববর্তী (Antepartum) -50%
২ । প্রসব কালীন (Intrapartum) -20%
৩। প্রসবোত্তর (Postpartum) – 30%
একলাম্পসিয়ার ব্যবস্থাপনা লিখ:
১। রোগীর মাথা ঘুরিয়ে একপাশে কাত করে রাখতে হবে, যাতে কোন নিঃসৃত নিঃসরণ শ্বাস নালীতে ঢুকে না পড়ে ।
২। রাবারের মাউথগ্যাগ নামক যন্ত্র প্রসূতির মুখের ভিতরে রাখতে হবে যাতে জিহ্বায় দাঁতের কামড় না পড়ে এবং শ্বাসনালী বাধাহীন থাকে ।
৩। ফিট এর সময় অক্সিজেন দিতে হবে।
৪ । বিছানার ক্রেডেল উঠিয়ে দিতে হবে যাতে রোগী পড়ে গিয়ে আঘাত না পায় ।
৫ । সদৃশ লক্ষণ অনুসারে প্রসূতিকে নিম্নোক্ত ঔষধ প্রদান করতে হবে। যেমন- ইগ্নেসিয়া, ম্যাগ ফস, ইপিকাক, ষ্ট্যামোনিয়াম, কুপ্রাম মেট, কলোফাইলাম, কুপ্রাম আর্স, জিঙ্কাম-মেট, বেলেজেনা, হাইড্রোসিয়ানিক এসিড ।
একলাম্পসিয়ার ভাবীফল লিখ:
সঠিক সময়ে সঠিক চিকিৎসা না পেলে প্রসূতি ও সন্তানের মৃত্যু হয় ।
সঠিক সময়ে সঠিক চিকিৎসা হলে নিরাময় মোটামুটি সন্তোষ- জনক। ফিটাসের মৃত্যুর হার প্রতি ১০০০ প্রায় ৪০০-৬০০টি।
প্রি-একলাম্পসিয়ার সংজ্ঞা দাও:
প্রি-একলাম্পসিয়া- গর্ভবস্থায় ২০ সপ্তাহের পর যদি প্রসূতির উচ্চ রক্তচাপ, প্রসাবে এলবুমিন এবং ইডিমা দেখা দেয় তবে তাকে প্রি-একলাম্পসিয়া বলে । উপরোক্ত তিনটি লক্ষণের যে কোন দুটি এক সঙ্গে দেখা দিলেও তাকে প্রি- একলাম্পসিয়া বলে । যেমন –
প্রসাবে এলবুমিন + উচ্চ রক্তচাপ ।
প্রসাবে এলবুমিন + ইডিমা
ইডিমা + উচ্চ রক্তচাপ ।
প্রি-একলাম্পসিয়ার লক্ষণাবলী ও চিকিৎসা:
গর্ভবস্থায় ২০ সপ্তাহের পর এমন কতকগুলো অস্বাভাবিক অবস্থা যা কেবলমাত্র গর্ভাবস্থায় সৃষ্টি হয় এবং ডেলিভারীর পর এই অবস্থার অবলুপ্তি ঘটে তাকেই প্রি-একলাম্পসিয়া বা প্রি-একলাম্পটিক টক্সিমিয়া বলে ।
প্রি-একলাম্পসিয়ার লক্ষণাবলী-
১। অস্বাভাবিক উচ্চ রক্তচাপ – ১৪০/৯০ mm Hg এর বেশী ।
২। প্রসাব কমে যায়।
৩। পায়ে পানি এসে পা ফুলে যায় ।
৪। প্রস্রাবে এলবুমিন- ১ গ্রাম / লিটারের বেশী ।
৫। এনিমিয়া ।
উপরোক্ত লক্ষণগুলির যে কোন দুটি এক সাথে পাওয়া গেলে তাকেই প্রি একলাম্পসিয়া বলে চিহ্নিত করা যায়। যথা- উচ্চ রক্তচাপ + পায়ে পানি আসা ।
-উচ্চ রক্তচাপ + প্রসারে এলবুমিন । পায়ে পানি আসা + প্রসাবে এলবুমিন ।
প্রি-একলাম্পসিয়ার চিকিৎসা:
১। রোগীকে বিছানায় পূর্ণ বিশ্রাম নিতে হবে
২। রক্তচাপ কমানোর ঔষধ দিতে হবে। যাতে রক্তচাপ ১৪০/৯০ mm Hgএর নীচে নেমে আসে।
৩। ইডিমা কমানোর জন্য শোথের ঔষধ প্রয়োগ করিতে হইবে । সদৃশ লক্ষণ অনুসারে নিম্নোক্ত হোমিওপ্যাথিক ঔষধ প্রয়োগ করিতে হইবে কুপ্রাম আর্স, কুপ্রাম মেট, জিঙ্কাম মেট, হাইয়োসিয়ামস, হাইড্রোসায়ানিক এসিড, ফসফরাস, চায়না সিপিয়া বেলেডোনা ইত্যাদি ।
প্রি-একলাম্পসিয়ার জটিলতা সম্বন্ধে লিখ:
প্রসূতির জটিলতা-
১। একলাম্পসিয়া দেখা দিতে পারে ।
২। প্রসবের পূর্বেই প্লাসেন্টা বিচ্ছিন্ন হয়ে পড়া (placental Abruption)
৩ । হার্ট ফেইলিউর
৪ । মস্তিষ্কের রক্তবহা নালীর দুর্ঘটনা
৫ । কিডনীর নিষ্ক্রিয়তা (Renal Failure)
ভ্রুণের জটিলতা-
১ । ভ্রুণের বৃদ্ধির হার হ্রাস পাওয়া
২ । প্লাসেন্টার কর্মক্ষমতা হ্রাস পেয়ে ভ্রুনের মৃত্যু হওয়া ।
৩। প্রিমেচুর শিশুর ক্ষেত্রে জন্মের ৪ সপ্তাহের মধ্যে শিশুর মৃত্যু হতে পারে।
প্রি-এক্ল্যামশিয়ার কারণ: প্রি-এক্লামশিয়া একটি বহুবিধ কারণজনিত রোগ যার প্রকৃত কারণ অজানা । যদিও ইহার কারণ সম্বন্ধে বহুবিধ ধারণা প্রচলিত আছে, তবুও কোনটিই সন্তোষজনক নয় যেমন, হাইপার টেনশন, প্রস্রাবে এলবুমিন, এনিমিয়া, শোথ, অধিক বয়সে গর্ভবতী হওয়া, বহুমূত্র, স্থূলকায়ত্ব, হাইডেটিডিফর্ম মোল ইত্যাদি ।
ভেরিকোজ ভেইনস (Vericose Veins)
ভেরিকোজ ভেইনস: রক্ত সঞ্চালনের বাধা সৃষ্টি হওয়ায় রক্ত জমে শিরা ফুলে উঠে গর্ভের দ্বিতীয়ায়ার্ধের শেষের দিকে পেটের চাপ বৃদ্ধি পাওয়ায় রক্ত সঞ্চালন বাধা প্রাপ্ত হয়। এর ফলে পা ও যৌনি প্রদেশের শিরা গুলি বড়, মোটা ও কোঁকড়ানো কোঁকড়ানো দেখায়, পা দুটিও ফুলে উঠে । সদৃশ চিকিৎসায় নিম্নোক্ত ঔষধগুলি ব্যবহৃত হয় যথা- বেলিস, আর্নিকা, এসিড ফ্লোর, আর্সেনিক, হ্যামামেলিস, লাইকো, পালস, ক্যাল কার্ব, কার্বোভেজ, ল্যাকেসিস, সিপিয়া, ভাইপেরা, সালফার, থুজা ।
নবজাতকের রোগ
নবজাতক শিশুর রোগ:
ক) শ্বাস কষ্ট
খ) সংক্রামণ-যেমন নাভির সংক্রামন
গ) জার্মান হাম বা রুবেলা
ঘ) মূত্র নালীর সংক্রামন
ঙ) নিউমোনিয়া
চ) উদরাময়
ছ) জন্ডিস
জ) টিটেনাস
ঝ) প্রসাব বন্ধ
ঞ) জন্মগত হৃদরোগ (congenital Heart disease)
ট) বমি
নিওনেটাল ডায়েরিয়ার চিকিৎসা: যখন সদ্যজাত শিশুর ঘন ঘন পায়খানা হয়। মল পাতলা জমাট দুধ থাকে, রং সবুজ থাকে তাকে নিওনেটাল ডায়রিয়া বলে ।
চিকিৎসা- শিশুর ডিহাইড্রেশন এড়াতে স্যালাইন দিতে হবে, সদৃশ লক্ষণ অনুসারে নিম্নোক্ত ঔষধ প্রয়োগ করিতে হবে। যেমন- বেলেডোনা, ক্যাল ফস, নেট্রাম ফস, ক্যাল কার্ব, নাক্স ভম, কেলি- ফস, সিনা ইত্যাদি ।
নিওনেটাল জন্ডিস কাহাকে বলে । ইহার কারণগুলি লিখ: বড়দের মত নবজাতকের দেহেও নির্দিষ্ট মাত্রায় RBC তৈরি হচ্ছে ও ভাঙ্গছে । RBC ভেঙ্গে বিলিরুবিন তৈরি হয় । এই বিলিরুবিন লিভারে পিওরসের সঙ্গে মিশে অস্ত্রে প্রবেশ করে। যেহেতু বিলিরুবিনের রং হলুদ তাই মলের রং হলুদ হয় । কোন কারণে যদি বিলিরুবিন অস্ত্রে প্রবেশ করতে না পারে অথবা যদি স্বাভাবিকের চেয়ে বেশী বিলিরুবিন তৈরি হয় যা লিভারের নিষ্কাশন ক্ষমতার বাহিরে তাহলে অতিরিক্ত বিলিরুবিন রক্ত স্রোতের সাথে মিশে শরীরের বিভিন্ন অংশ যেমন চোখের গোলকের সাদা অংশ, জিহ্বার নীচে, ঠোঁটে, হাতের তালুতে হলুদ দেখায়, সেই সঙ্গে গাঢ় হলুদ রঙ যুক্ত মূত্র এবং সাদা ধূসর মল নির্গমন হয়, ইহাকেই নিওনেটাল জন্ডিস বলে ।
নিওনেটাল জন্ডিসের কারণ/প্রকারভেদ ঃ
১। ২৪ ঘন্টা বয়সে নবজাতকের জন্ডিসের কারণ
ক) রক্তের গ্রুপের অমিল হলে যেমন Rh ABO এবং AB গ্রুপের রক্তের লোহিত কণিকানাশক রোগ (Haemolytic disease) বা মায়ের রক্তের গ্রুপের সঙ্গে শিশুর রক্তের গ্রুপের গড়মিল ।
খ) রক্তে লোহিত কণিকার এনজাইমের অভাব ।
গ) গর্ভে থাকাকালীন সংক্রামণ যেমন- সিফিলিস, হেপাটাইসিস বি, রুবেলা, হারপিস ইত্যাদি ।
ঘ) ঔষধের কারণে- যেমন ভিটামিন k
২। ২৪-৭২ ঘন্টা বয়সের নবজাতকের জন্ডিস
ক) ফিজলজিক্যাল জন্ডিস
খ) কম ওজনের নবজাতক?
গ) জন্মকালীন শ্বাসরুদ্ধতা
ঘ) স্বাভাবিকের চেয়ে কম তাপমাত্রা (Hypothermia)
(5) সংক্রামন’
চ) রক্তে শর্করার মাত্রা স্বাভাবিকের চেয়ে কমে গেলে (Hypoglycaemia)
ছ) রক্তদুষ্টি
৩। ৭২ ঘন্টা থেকে ১ সপ্তাহের মধ্যে জন্ডিস
ক) পিওনালীর আবদ্ধতা
খ) রক্তে প্রচন্ড সংক্রামন
গ) নবজাতকের লিভার প্রদাহ (Neonatal Hepatitis)
ঘ) মাতৃদুগ্ধ থেকে হওয়া জন্ডিস (Breast milk Jaundice)
৪ । জন্মের দ্বিতীয় মাসে জন্ডিস – থাইরয়েড গ্রন্থির ক্ষমতা হ্রাস পেলে ।
নিউনেটাল জন্ডিসের চিকিৎসা পদ্ধতি:
শিশুর জন্মের পর হইতে একমাস পর্যন্ত সময়কে নিওনেটাল বলে । জন্মের তিনচার দিন পরে প্রায় শিশুরই RBC অতিরিক্ত ভেঙ্গে শরীর হলুদবর্ণ ধারণ করে, চোখের সাদা অংশ ও মুখ হলুদ বর্ণের হয়, ইহাকে নিওনেটাল জন্ডিস বলে ।
চিকিৎসা- সাধারণতঃ হোমিওপ্যাথিক চিকিৎসা ছাড়া নির্দোষভাবে এই পীড়া আরোগ্য হওয়া অসম্ভব ।
সদৃশ লক্ষণ অনুসারে নিম্নোক্ত ঔষধ গুলি ব্যবহৃত হয়, যথা এলুমিনা, এন্টিমক্রড, ব্যারা-কার্ব, ব্রাইয়োনিয়া, ক্যাল-কার্ব, ক্যাল-ফস, হিপার সালফ, ল্যাকেসিস, মার্কসল, নে-মি, নাক্স ভম, সোরিনাম, সালফার, থুজা, টিউবারকুলিনাম ইত্যাদি ।
নিওনেটাল জন্ডিসের ব্যবস্থাপনা:
১। শিশুকে যথেষ্ট পরিমাণে পানি পান করাতে হবে,
২। ফটো থেরাপি দিতে হবে
৩। যদি বিলিরুবিনের পরিমাণ ৩৪০ মাইক্রোমল / লিটার এর বেশী হয় তবে রিপ্লেসমেন্ট ট্রান্সফিউশন (Replacement Transfusion) বা বিনিময় রক্ত পরিসঞ্চালন দ্বারা রক্ত পালটে দিতে হবে।
৪। সদৃশ লক্ষণ অনুসারে নিম্নোক্ত ঔষধ প্রয়োগ করিতে হইবে- লাইকো, চেলিডো, পডোফাইলম, নাক্স ভম ইত্যাদি প্রয়োগ করিতে হইবে ।
মায়ের দুধ নবজাতক প্রথম খাদ্য
মায়ের দুধ নবজাতকের প্রথম খাদ্য” ব্যখ্যা কর:
শিশু জন্মের ৩দিন পর্যন্ত মাতৃ স্তনের দুধে কলেক্ট্রাম সমৃদ্ধ দুধ থাকে, এই কলেক্ট্রাম শিশুর প্রয়োজনীয় সকল প্রকার রোগ প্রতিষেধক দ্রব্যে সমৃদ্ধ । মায়ের দুধে প্রচুর পরিমাণে ইমিউনে গ্লোবিলীন রয়েছে যা অন্যকোন প্রকার দুধ বা শিশু খাদ্যে সংযোজন করা সম্ভব নয় । সুতরাং মায়ের দুধই নবজাতকের প্রথম এবং একমাত্র খাদ্য ।
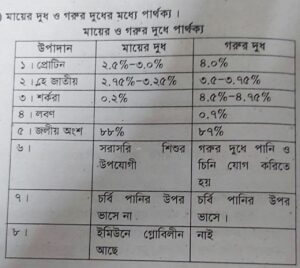
মায়ের ও গরুর দুধে পার্থক্য:
মাতৃদুগ্ধ পানের সুবিধাগুলি:
১। স্তনদুগ্ধ নিরাপদ, সহজ লভ্য, সম্ভা, জীবাণুমুক্ত এবং স্বাস্থ্যকর ।
২। ইহা সঠিক তাপমাত্রায়, সঠিকভাবে তৈরী অবস্থায় পাওয়া যায় ।
৩। ইহা দূষিত হওয়ার কোন সম্ভাবনাই থাকে না এবং মিশাল বা ভেজালের ( Adulteration) কোন প্রশ্ন নাই ।
৪ । মাতৃদুগ্ধ শিশু বয়সের চাহিদা অনুসারে উপাদানের তারতম্য ঘটে ।
৫। স্তনদুগ্ধ পান করিলে শিশু রিকেট, পুষ্টিহীনতা বা অন্যান্য রোগ থেকে রক্ষা পায় ।
৬। ইহা শিশুকে স্থূলকায়ত্ব থেকে নিরাপত্তা দেয় ।
৭। স্তনের বোটা চুষার ফলে শিশুর মুখের, চোয়ালের এবং দাঁতের ব্যায়াম হয় ।
৮। মাতৃদুগ্ধ পায়খানা নরম এবং পিচ্ছিল রাখে (Laxative action)
৯। প্রোটিন এলার্জির কোন বিপদ নাই ।
১০। গরুর দুধের প্রোটিনের চেয়ে মাতৃদুগ্ধের প্রোটিন সহজ হজমযোগ্য ।
১১। কৃত্রিক দুধ পানকারী শিশুর চেয়ে মাতৃদুগ্ধ পানকারী শিশুর I-Q বেশি হয় ।
প্রিমেচুর বেবী
প্রিমেচুর বেবীর ব্যবস্থাপনা লিখ:
গর্ভাবস্থায় ৩৭ সপ্তাহের পূর্বে যে শিশু জন্মগ্রহণ করে তাকেই প্রিমেচুর শিশু বলে ।
প্রিমেচুর বেরীর ব্যবস্থাপনা–
১। ভূমিষ্ঠ হওয়ার সঙ্গে সঙ্গে নাভিরজ্জু কেটে দিতে হবে ।
২। শিশুর শ্বাস-প্রশ্বাস নেওয়ার রাস্তা মিউকাস সাকার দিয়ে পরিষ্কার করতে হবে ।
৩। পরিমাণমত অক্সিজেন দিতে হবে ।
৪ । ভিটামিন K ইনজেকশন দিতে হবে ।
৫ । শিশুকে ইনকুবেটারে রাখতে হবে ।
৬। জীবাণু সংক্রান্ত প্রতিরোধ ব্যবস্থা নিতে হবে
৭। প্রয়োজনীয় পুষ্টি সরবরাহ করতে হবে ।
টেষ্টটিউব বেবী
টেষ্টটিউব বেবী: টেষ্টটিউব বেবীতে কোন মহিলার ডিম্বাণুর সঙ্গে তার স্বামীর শুক্রকীটের মিলন ঘটিয়ে ঐ মহিলার দেহের বাইরে সেটাকে ফার্টিলাইজ করিয়ে তার পরে সেটি মায়ের গর্ভে বা জরায়ুর ভিতর সংস্থাপন করা হয় ।
টেষ্টটিউব বেবীর সুবিধা– শারীরিক অক্ষমতার জন্য স্বাভাবিকভাবে যে সব মহিলা সন্তান জন্মদানে অক্ষম, যেমন- যে কোন কারণে ফেলোপিয়ান টিউব এর দুর্বলতার জন্য ডিম্বাণু ওভারী থেকে এসে পুরুষের শুক্রকীটের সঙ্গে মিলিত হতে পারে না, তাদের বন্ধ্যাত্ব দূর করতে এই প্রক্রিয়া গ্রহণ করা হয়। এতে ঐ মহিলা স্বামীর ঔরসজাত সন্তানই ধারণ ও জন্ম দিতে পারে ।
টেষ্টটিউব বেবীর অসুবিধা- অত্যন্ত ব্যয়বহুল, কষ্টকর এবং কৃতকার্যের হারও কম ।
লোকিয়া (Lochia)
লোকিয়া: প্রসবের পর স্বাভাবিকভাবে জরায়ূ হতে যে স্রাব বাহির হয় তাকে লোকিয়া বলে, প্লাসেন্ট জরায়ু গাত্র হতে বিচ্ছিন্ন হওয়ার ফলে ইহা হয় । ইহা প্রথম সপ্তাহে লাল থাকে। পরবর্তীতে ইহা হলদে এবং শেষে স্রাব সাদাটে রঙের হয়ে যায় এবং বন্ধ হয়ে যায়। যদি জীবাণু সংক্রামন হয় তাহলে লোকিয়া গন্ধযুক্ত হয়। যদি প্লাসেন্টার কোন অংশ জরায়ুতে লেগে থাকে তাহলে উহার রঙ দীর্ঘকাল লাল ও পরিমাণে বেশী হয় ।
নাভিরজ্জু (Umblical cord)
নাভিরজ্জু (Umblical cord): ভ্রুণ দেহ ও মায়ের জরায়ূর মধ্যে গর্ভফুলের সঙ্গে সংযোগ রক্ষাকারী দড়ির মত অংশ। ইহার মাধ্যমে ভ্রুণের জন্য প্রয়োজনীয় সমস্ত উপাদান মায়ের দেহ হতে সরবরাহ করা হয় । ইহার ভিতর ২টি আর্টারী ও ১টি ভেইন থাকে । জন্মের পর জরুরী অবস্থায় এই ধমনী ভিতর দিয়া ইনজেকশনের মাধ্যমে ঔষধ সরবরাহ করা হয়।
প্লাসেন্টা (গর্ভফুল)
প্লাসেন্টা– জরায়ূর মধ্যে যে অংশটির সাহায্যে গর্ভস্থ ভ্রুণ মায়ের সঙ্গে যুক্ত থাকে এবং যার মাধ্যমে ভ্রুণের দেহে রক্ত সরবরাহ ও পুষ্টি সাধিত হয়। সেই বিশেষ অংশটির নাম প্লাসেন্টা । ইহা দেখতে অনেকটা গোলাকার স্পঞ্চের মত। ইহা আমবিলিক্যাল কর্ডের মাধ্যমে ফেটাসের সঙ্গে যুক্ত থাকে । ইহা একটি অস্থায়ী অরগান ।
প্লাসেন্টার কার্যাবলী–
(১) ফিটাসের বৃদ্ধি ও পুষ্টির জন্য যে পুষ্টিকর পদার্থ, ইলেকট্রোলাইটস, হরমোন ইত্যাদির প্রয়োজন হয় তা প্লাসেন্টর মাধ্যমে রক্তের সঙ্গে মায়ের দেহ হতে ফিটাসের দেহে প্রবেশ করে।
(২) ফিটাসের দেহের বর্জ পদার্থ প্লাসেন্টার মাধ্যমে মায়ের দেহে পৌঁছে।
(৩) ফিটাসের ফুসফুস কাজ করে না, রক্তের মাধ্যমে ফিটাসে অক্সিজেন পৌঁছে দেয় কার্বনডাই অক্সাইড মায়ের দেহে
পাঠাইয়া দেয় ।
(৪) ইহা মাতৃদেহ হইতে ভ্রুণদেহে সংক্রামক রোগের জীবাণু প্রবেশ করিতে বাধা প্রদান করে ।
(৫) ইহা কোরিওনিক গোনাডোট্রোপিন (Chorionic gonadotropin) কোরিওনিক সোমাটোমামমোট্রোপিন (Somotomammatropin) ইসট্রোজেন, প্রজেসটিরন, রিলাক্সসিন ইত্যাদি হরমোন তৈরি করিয়া ডেনিডুয়া রক্ষা, জরায়ু ও স্তনের বৃদ্ধিতে সাহায্য করে।
এমনিয়টিক ফ্লুইড
এমনিয়টিক ফ্লুইড: এমনিয়টিক ক্যাভিটিতে এমনিয়ন থেকে সৃষ্ট রস, ভ্রূণের প্রস্রাব, লেগো (Lanugo- ভ্রূণের শরীর ধোওয়া পদার্থ) ও অন্যান্য বস্তুর মিকোনিয়াম (Meconium) ইত্যাদি ঘোলাটে পানির মত যে তরল পদার্থ থাকে তার নাম এমনিয়টিক ফ্লুইড ।
ইহার কাজ –
ক) বাহিরে চাপ বা আঘাত থেকে ভুণকে রক্ষা করে।
খ) ভ্রুণের দেহের উত্তাপ রক্ষা করা
গ) ভ্রূণের স্বাভাবিক নড়াচড়া করতে ও ভ্রুনের বৃদ্ধি লাভে সহায়তা করে।
ঘ) জরায়ূর মুখ খুলতে সাহায্য করে।
5) জরায়ুর সঙ্কোচনের চাপ থেকে ভ্রূণ ও গর্ভফুলকে রক্ষা করে।
চ) শিশু ভূমিষ্ট হবার পূর্বে যৌনিপথ ধৌত করে জীবাণুনাশে সাহায্য করে ও যৌনিপথ পিচ্ছিল রাখে । পূর্ণ গর্ভকালে ইহার পরিমাণ প্রায় ৮০০ সিসি। তবে ইহার স্বাভাবিক পরিমাণে ধরা হয় ৪০০-১৫০০ সিসি। এর আপেক্ষিক গুরুত্ব ১০১০, ৭.০-৭.৫ PH
হাইড্রামনিয়স(Hydramnios)
হাইড্রামনিয়স-এর হাইড্রামনিয়স- গর্ভবস্থায় যদি এমনিয়টিক সেকে ^ ভিতর স্বাভাবিকের চেয়ে (৫০০-১৫০০ সিসি) বেশী- এমনিয়নিক ফ্লুইড জমা হয় তাকেই হাইড্রামনিয়স বলে । ইহার ফলে জরায়ূ অস্বাভাবিক বড় হয়ে যায়, ইডিমা দেখা দেয়, শ্বাসকষ্ট, বুক ধরফড়ানি ইত্যাদি দেখা দেয় ।
হাইডেটিডিফরম মোল
হাইডেটিডিফরম মোলের ক্লিনিক্যাল ফিচার : গর্ভসঞ্চারের প্রথমবস্থায় ভ্রুণের চারদিকে ঘিরে থাকা কোরিয়ন নামক আবরণী পদার্থ যে কোন কারণে পচন ধরা বা বিনষ্ট হবার ফলে প্লাসেন্টাকে ঘিরে যে রসপূর্ণ ছোট ছোট থলের মত সৃষ্টি হয় তাকে হাইডেটিডিফরম মোল বলে। এইরূপ অবস্থার সৃষ্টি হলে ভ্রুণ মারা যায় কিন্তু জরায়ূ ক্রমশঃ বড় হতে থাকে । এই মোল দেখতে অনেকটা আঙ্গুর ফলের মত, থোকা থোকা, গোলাকার, ছোট ছোট থলির বা সিষ্টের মত।
ক্লিনিক্যাল ফিচার বা নিদানিক লক্ষণ:
১ । ঋতুবন্ধের পর অবিরাম কিংবা থেকে থেমে রক্তস্রাব
২। গর্ভাবস্থার অন্যান্য লক্ষণ যেমন বমি বমি ভাব, স্তন ব্যথা ইত্যাদি। তবে এক্ষেত্রে বমি বা বমি বমি ভাব তীব্র আকার ধারণ করে, এমনকি গর্ভবস্থার অতি বমনের মত হতে পারে।
৩। গর্ভাবস্থার টক্সিমিয়ার লক্ষণ
৪ । কোরিয়নিক গোনাডোট্রফিন হরমোনের নিঃসরণ বেড়ে যায়।
৫। মোলের অংশ বিশেষ যৌনিপথে বের হতে দেখা যায় ।
৬। আলট্রাসনোগ্রাম পরীক্ষা দ্বারা নিশ্চিত হওয়া যায়
হাইড্রামনিয়াসের (Hydramnios/ Polyhydramnios) জটিলতাসমূহ: গর্ভসঞ্চারের ৫ম মাস থেকেই ভ্রূণের চারপাশে যে এমনিয়টিক ফ্লুইড থাকে তা অস্বাভাবিক পরিমাণে বেশি হওয়া এবং তার ফলে জরায়ু অস্বাভাবিক বড় হয়ে যাওয়া, সেই সঙ্গে দেহের অন্যান্য অংশের টিস্যুতে ইডিমা সৃষ্টি হওয়া, শ্বাসকষ্ট প্রভৃতি লক্ষণযুক্ত উপসর্গকে হাইড্রামনিয়াস বলে । জটিলতা-
১। প্রসূতির জটিলতা ।
গর্ভের সময় জটিলতা-
ক) প্রি-একলামসিয়া ।
খ) নির্দিষ্ট সময়ের পূর্বেই মেমব্রেন ফেটে যায় ।
(গ) প্রি-টার্ম লেবার।
প্রসবের সময় জটিলতা :
(ক) আর্লি রাপচার অব দি মেমব্রেন – আগেই মেমব্রেন ফেটে যায়।
(খ) কর্ড প্রলাপস
(গ) রিটেইনড প্লাসেন্টা গর্ভফুল বিচ্ছিন্ন হতে দেরী হয় ।
ঘ) প্রলঙ্গ লেবার দীর্ঘক্ষণব্যাপী প্রসব বেদনা ।
প্রসব পরবর্তী জটিলতা :
(ক) সাবইভলিশন – তলপেট আগের অবস্থানে ফিরে না এসে গর্ভবতীদের মত উঁচু হয়ে থাকা ।
(খ) ইনফেকশনের ফলে জটিল অবস্থা।
২। ভ্রূণের জটিলতা :
(ক) এবরশন HD
(খ) ফেটাল ডিফরমিটি (বিকৃত মাথার খুলি, ক্লাব ফুট) ।
(গ) পটার সিনড্রোম (মুখ-মাথার বিকৃতি)
(ঘ) ভ্রূণের মৃত্যু
এম. আর (M.R.)
এম. আর- গর্ভধারণ নিশ্চিত হওয়ার পর সৃষ্ট জাইগোটটিকে জরায়ুগার থেকে অপসারিত করাকে এম, আর বলে। এই পদ্ধতিতে গর্ভের ৮ম সপ্তাহ পর্যন্ত জরায়ূর মধ্যস্থিত জাইগটটিকে সহজে বাঁকিয়া যায় এমন এক ধরণের ক্যানুলার সাহায্যে শোষণ করিয়া বাহির করা হয় । এই পদ্ধতিতে রোগীকে অজ্ঞান করিতে হয় না এবং এম. আর. শেষ হলে কয়েক মিনিট পরই রোগিনী ঘরে চলে যেতে পারে। তবে এতে রক্তপাত হয় এবং কখনো কখনো কিছু কিছু উপসর্গ দেখা দিতে পারে।
এম. আর এর জটিলতা সমূহ:
এম.আর (Menstrual Regulation) পরিবার পরিকল্পনার জন্য এবং অনাকাঙ্ক্ষিত গর্ভসঞ্চার এড়ানোর জন্য এই পদ্ধতি ব্যবহার করা হয়। জন্মনিয়ন্ত্রণ ব্যবস্থা নিচ্ছে না এমন মহিলার ঋতুস্রাব বন্ধ হলে, যদি গর্ভসঞ্চার হয়েছে বলে সন্দেহ থাকে তখন মাসিক বন্ধ হওয়ার ২ সপ্তাহের মধ্যে এম. আর শিরিঞ্জের শোষণ প্রক্রিয়ার সাহায্যে জরায়ুর আস্তরণ নিষ্কাশন করে ঋতুস্রাব ঘটানোই এম. আর। ইহাতে রোগিনীকে অজ্ঞান করিতে হয় না এবং অপারেশনের কয়েক মিনিট পরই রোগিনী বাড়ী যাইতে পারে।
এম. আরের জটিলতা-
১। ভীষণ রক্ত পাত হতে পারে।
২ । জরায়ূ ফুটো হয়ে যেতে পারে
৩। জীবাণুর সংক্রামন হতে পারে
৪ । পরবর্তীতে স্বতস্ফূর্ত গর্ভপাত হতে পারে
৫। সন্তান ধারনের ক্ষমতা চলে যেতে পারে
৬। গোপনে অদক্ষ হাতুড়ে চিকিৎসা কর্মীর হাতে এম.আর করানোর ফলে প্রতি বছর অনেক মহিলার মৃত্যু ঘটে এবং অনেকে চির রুগ্নতার শিকারে পরিণত হয়।
ডি এন্ড সি(Dilatation and curettage)
ডি এন্ড সি (Dilatation and curettage): ডাইলেটর নামক যন্ত্রের সাহায্যে জরায়ূর নেক বা সরু অংশ প্রশ্বস্ত করে নিয়ে কিউরেট নামক যন্ত্রের সাহায্যে জরায়ূর ভিতরের এন্ডোমেট্রিয়াম চেছে নেবার জন্য যে সার্জিক্যাল অপারশন করা হয় তার নাম ডিএন্ডসি। প্রসবের পর প্লাসেন্টার সবটা বেরিয়ে না এসে কিছুটা থেকে গেলে অথবা ঋতুস্রাবের গোলযোগ, এন্ডোমেট্রিয়াম কিছুটা শক্ত হয়ে পড়া প্রভৃতি কারণে সন্তান ধারণ ক্ষমতা লোপ বা বন্ধাত্ব দেখা দিলে অনেক ক্ষেত্রে এই অপারেশন করে সুফল পাওয়া যায় ।
আলট্রাসনোগ্রাফী
আলট্রাসনোগ্রাফী স্ত্রীরোগ বিদ্যায় কি উপকারে আসে:
ক) ফিটাসের বয়স জানা যায়
খ) ফিটাসের প্রেজেনটেশন জানা যায়
গ) গর্ভে একের অধিক ভ্রুণ আছে কিনা তা জানা যায়
ঘ) ফিটাসের বৃদ্ধি সঠিক কিনা তা বুঝ যায়, জরায়ুতে কোন টিউমার আছে কিনা তা জানা যায় ।
ঙ) ফিটাসের হার্ট সাউন্ড ও মুভমেন্ট বুঝ যায় (FHS), ভ্রুণের হৃদস্পন্দন দেখা যায় ।
চ) EDD= Expected delivary Date, জানা যায় ।
ছ) এমনিয়টিক ফ্লুইডের পরিমাণ মাপা ও রং দেখা যায় ।
জ) ভ্রুণের ওজন, মাথার মাপ, লিঙ্গ নির্ধারণ করা যায় ।
দুগ্ধজ্বর
দুগ্ধজ্বর: সন্তান প্রসবের দুই তিন দিন পর অনেক ক্ষেত্রে মায়েদের স্তন প্রদাহ ও বেদনাসহ যে জ্বরাবস্থা সৃষ্টি হয় তাকে দুগ্ধ জ্বর বলে । ইহা দ্রুত চলে যাওয়ার জন্য বাচ্চাকে বারবার স্তন দুগ্ধ দিতে হবে ।
এইডস পরীক্ষাগুলির নাম :
1) Elisa Test (Enzyme linked immuno-sorbent assay) ভাইরাল এন্টিজেন এর অস্তিত্ব নির্ণয়ের জন্য Elisa Test.
2) Western blot test.
3) CD, T-helper cell count.
4) Virus cultures from blood and body fluids.
জরায়ুর সচিত্র বর্ণনা: জরায়ু নারীদেহের অন্যতম গুরুত্বপূর্ণ অঙ্গ যা দেখতে অনেকটা পেয়ারার মত বা উল্টানো কলসীর মতো। সাধারণতঃ ইহার দৈর্ঘ্য-৩ ইঞ্চি, প্রস্থ-২ ইঞ্চি এবং গভীরতা ১ ইঞ্চি
Fallopian tube
Broad ligament
Cervix
Ovary
Vagina
Uterus
চিত্র : জরায়ু
ইহার ওজন প্রায় ৩০-৪০ গ্রাম। জরায়ুর উপরের ছড়ানো অংশকে Fundus বলে । Fundus এর নীচের ২ ইঞ্চি অংশকে Body বলে এবং Body এর নীচের সরু নালীর অংশটুকুকে Cervix বলে । ইহা Pelvic Cavity তে মূত্রথলির পেছনে এবং rectum এর সামনে থাকে । Fundus এর দুপাশে ২টি Fallopian tube যুক্ত থাকে এবং Fallopian tube এর শেষ প্রান্তে ovary যুক্ত থাকে । জরায় ৩টি লেয়ার থাকে ।
১। ভিতরের লেয়ার – Endometrium বা Mucous coat.
২। মাঝের লেয়ার- (Myometrium) বা Muscular layer
৩। বাইরের লেয়ার Perimetrium বা Serous coat
প্লাসেন্টা প্রিভিয়া ও ইহার প্রকারভেদ: যখন গর্ভফুল জরায়ুর নীচের অংশে অবস্থান করে এবং কোন কারণবশতঃ জরায়ু থেকে আলাদা হয়ে যায় তাকে প্লাসেন্টা প্রিভিয়া বলে । জরায়ুর নিচের দিকের কোন অংশে লেগে থাকে সেই অনুসারে প্লাসেন্টা প্রিভিয়া ৪টি ভাগে ভাগ করা হয় ।
ক) টাইপ-১ (Low lying) এই অবস্থানে প্লাসেন্টা জরায়ুর মুখ (OS) থেকে দূরে থাকে ।
খ) টাইপ-২ (Marginal) এই অবস্থানে প্লাসেন্টা জরায়ুর মুখের প্রান্ত সীমায় অবস্থান করে কিন্তু জরায়ুর মুখ (OS) কে ঢাকিয়া ফেলে না।
গ) টাইপ-৩ (Incomplete or partial central) এই অবস্থানে প্লাসেন্টা জরায়ুর মুখ ঢাকিয়া ফেলে কিন্তু জরায়ুর মুখ যখন পুরাপুরি খুলে যায় তখন (OS) কে ঢেকে ফেলে না ।
ঘ) টাইপ-৪ (Central or total) এই অবস্থানে জরায়ুর মুখ সম্পূর্ণ খুলে যাওয়ার পরও জরায়ুর মুখ ঢেকে রাখে ।
চিকিৎসার প্রয়োজনে ইহাকে আবার আরো ২ ভাগে ভাগ করা হয়।
১ । Mild degree (টাইপ-১, ২)
2। Major degree (টাইপ-২, ৩, ৪)
পিউরপেরাল পাইরেক্সিয়ার কারণ: প্রসবের পর যে কোন কারণে শরীরের তাপমাত্রা যদি ১০০.৪°F / ৩৮°C বা তার উপরে উঠে তাকে পিউরপেরাল পাইরেক্সিয়া বলে ।
ইহার কারণ-
১। জেনিটাল ট্রাকে জীবাণু সংক্রমণ ।
২। মূত্রনালীতে জীবাণু সংক্রমণ ।
৩। স্তনে জীবাণু সংক্রমণ বা অন্য কোন অভিযোগ ।
৪ । শ্বাসনালীতে জীবাণু সংক্রমণ ।
৫ । থ্রম্বোফ্লেবাইটিস (Thrombophlebitis) দেহের কোন অংশের শিরায় প্রদাহসহ রক্ত জমে রক্তনালী পথ অবরুদ্ধ হলে ।
৬। পালমোনারী টি.বি ।
৭ । জ্বরের অন্যান্য কোন কারণে ।
সার্ভিসাইটিস কি? জরায়ু গ্রীবার ক্ষয়ের কারণ ও জটিলতাসমূহ লিখ:
সার্ভিসাইটিস- সন্তান প্রসব হওয়ার সময় জীবাণু সংক্রমণ, প্রসব হওয়ার সময় জরায়ু গ্রীবার ক্ষত, মেটলিক ডাইলেটরের সাহায্যে জরায়ু গ্রীবা দ্রুত প্রসারিত করার কারণে জরায়ু গ্রীবা ফাটিয়া যাওয়া ইত্যাদি কারণে জরায়ুর সার্ভিক্স অংশের প্রদাহকে সার্ভিলাইটিস বলে ।
জরায়ু গ্রীবার ক্ষয়ের কারণ-
১। জরায়ূর গ্রীবায় ঘষা লাগা বা কোন রাসায়নিক দ্রব্যের ফলে জরায়ূর । গ্রীবার টিস্যুর ক্ষত।
২। জন্ম নিয়ন্ত্রণের কোন রাসায়নিক বস্তুর প্রভাবে, কোন রোগ জীবণুর দ্বারা, অতিরিক্ত সঙ্গম ইত্যাদি ইহার কারণ ।
জরায়ু গ্রীবার ক্ষয়ের জটিলতাসমূহ-
১। ক্রোনিক পেলভিক পেইন এবং কোমড় ব্যথা ।
২। যৌন মিলনের পর যৌনি পথে রক্ত ক্ষরণ ।
৩। লিউকোরিয়া ।
৪ । স্রাবে দুৰ্গন্ধ ।
৫। ক্রোনিক সারভাইসিটিস।
৬। সারভাইক্যাল পলিপ ইত্যাদি ।
লিউকোরিয়ার ভাবীফল:– লিউকোরিয়ার ভাবীফল ভাল। সদৃশ লক্ষণে- সালফার, সিপিয়া, সাইলিসিয়া, পালসেটিলা, নেট্রাম-মি ইত্যাদি ব্যবহার করিলে রোগ সম্পূর্ণরূপে আরোগ্য হয় ।
মেট্রোরেজিয়ার চিকিৎসা: জরায়ুর বিশেষ কোন রোগের কারণে দুটি মাসিক ঋতুস্রাবের মধ্যবর্তী যে কোন সময়ে ঋতুস্রাব হওয়া অর্থাৎ প্রতি মাসে ১০-১৫ দিন অন্তর জরায়ু থেকে ঋতুস্রাব হওয়া অথবা ঋতুস্রাবের মতই রক্তস্রাব হওয়ার অবস্থাকে মেট্রোরেজিয়া বলে। এই রোগের কারণ জরায়ুর বডি/জরায়ু গ্রীবার ক্যানসার, ফাইব্রয়েড, জরায়ুর পলিপ, যৌনি বা ভালবার টিউমার ইত্যাদি ।
চিকিৎসা- যেহেতু মেট্রোরেজিয়া নিজে কোন রোগ নয়, অন্য রোগের উপসর্গ, তাই সদৃশ লক্ষণ অনুসারে নিম্নোক্ত ঔষধ প্রয়োগ করিতে হইবে। যথা- বেলেডোনা, বজ্রপস, চায়না, ক্রোকাস, ফেরাম-মেট, গ্লোনয়িন, হ্যামামেলিস, ইপিকাক, ল্যাকেসিস, মিলিফোলিয়াম, নাই-এসিড, নাক্স ভম, ফসফরাস, প্লাটিনাম, সোরিনাম, পালস, র্যাটেনহিয়া (RAT), স্যাবাইনা, সিকেলি ।
হাইপারইমিসিস গ্রেভিডেরাম এর কারণ-(Hyperemesis Gravidarum/Pernicious vomiting):
গর্ভকালে অস্বাভাবিক বেশী পরিমাণে বা বারবার মারাত্মক ধরনের বমি হওয়ার ফলে যদি রোগীর স্বাস্থ্য হানি ঘটে বা জীবন যাত্রায় ব্যাঘাত সৃষ্টি করে তাকে হাইপারইমিসিস বলে।
হাইপারইমিসিস এর কারণ-
১। সুনির্দিষ্ট কারণ অজানা
২। অস্ত্রের রোগ সংক্রমণ ।
৩ । ইউটিআই (Urinary track infection)
৪ । হেপাটাইটিস
৫। ডায়াবেটিস
৬। ইউরেমিয়া
৭। এপেনডিসাইটিস
৮। পেপটিক আলসার
৯ । কোলিলিসিসটাইসিস
১০ । ওভারিয়ান টিউমার ইত্যাদি ।
অস্বাভাবিক গর্ভ বলিতে কী বুঝ? এক্টোপিক প্রেগনেন্সির লক্ষণাবলি লিখ:
যখন গর্ভসঞ্চার জরায়ূর স্বাভাবিক ইউটেরাইন কেভিটিতে না হয়ে অন্য জায়গায় হয় তাকে অস্বাভাবিক গর্ভ বলে ।
একটোপিক প্রেগনেন্সির কারণ –
ক) কোন কারণে জাইগোট জরায়ুতে নেমে আসতে না পারলে তখন উহা ডিম্বনালীতে বড় হতে থাকে, ডিম্বনালীতে ২-২.৫ মাসের বেশী থাকতে পারে না, কারণ বাড়ার স্থান নাই । এ অবস্থায় ভ্রুণটি বড় হয়ে ডিম্বনালীতে চাপ দিতে থাকে, ফলে ডিম্বনালী ফেটে রক্তক্ষরণ আরম্ভ হয়। এতে সঠিক সময়ে সঠিক চিকিৎসা না পেলে গর্ভিণীর মৃত্যু হতে পারে। ডিম্বনালীতে না হয়ে অন্য কোথাও হলে ভ্রুণ বাঁচে না ।
খ) মৃত ভ্রুণের চারপাশে রক্তজমে মোল (Mole) হতে পারে ।
গ) ইহাতে বন্ধাত্ব ডেকে আনে ।
একট্রোপিক গর্ভধারণে জরায়ু স্বাভাবিকের চেয়ে সামান্য বড় থাকবে, প্রেগনেন্সি টেষ্ট পজিটিভ হবে কিন্তু আলট্রাসনোগ্রাফী করলে দেখা যাবে জরায়ুতে ভ্রুণ নাই ।
এক্টোপিক প্রেগনেন্সির লক্ষণ-
১। অল্প সময়ের জন্য স্বাভাবিক ঋতুস্রাব বন্ধ হয়ে যায় ।
২। তলপেটে হঠাৎ ছুরি দিয়ে আঘাত করার মত তীব্র বেদনা ।
৩। জরায়ু হতে রক্তস্রাব, যোনিপথ পরীক্ষা করিলে জরায়ু গ্রীবা নরম মনে হয় এবং হাতে রক্ত লাগে ।
৪ । এনিমিয়া, এয়ার হাঙ্গার ( Air hunger) দেখা দেয় ।
৫। লো ব্লাড প্রেসার
৬। সামান্য জ্বর
৭ । স্তনের পরিবর্তন, গর্ভের প্রাথমিক লক্ষণ দেখা দেয় ।
সার্ভিসাইটিসের (Cervicitis) চিকিৎসা: সদৃশ নিয়মে লক্ষণ সংগ্রহ করে নিম্নোক্ত ঔষধ প্রয়োগ করিতে হইবে । বেলেডোনা, মার্ক-কর, এন্টিম-টার্ট, আর্জে-নাই, আর্সে-এ, ক্যালেনডুলা, কার্বো-এ, কোনিয়ম, হাইড্রাসটিস, ক্রিয়োজোট, লাইকো, মার্ক-সল, 1. মিউরেক্স, নাইট্রিক এসিড, সিপিয়া, সিফিলি, টিউবার ইত্যাদি ।
ফাইব্রয়েড ইউটেরাসের লক্ষণসমূহ:
১। মেনোরেজিয়া
২। পলিমেনোরিয়া
৩। মেট্রোরেজিয়া
৪ । টিউমার কর্তৃক চাপ দেওয়ার জন্য বিভিন্ন উপসর্গ (কোষ্ঠকাঠিন্য, ঘন ঘন প্রস্রাব, প্রস্রাব আটকানো, প্রস্রাবে জ্বালাপোড়া ইত্যাদি) ।
৫। ব্যথা পেলভিসে অথবা নীচের পেটে ভারী ভারী মনে হয় বা বিরক্তিকর ব্যথা হয়।
৬। সামান্য লিউকোরিয়া হয়।
৭। ইনফাটিলিটি
৮। ব্যথাবিহীন পেটফোলা
৯ । এনিমিয়া ইত্যাদি।
গ্রুরাইটিস ভালভার (pruritis Vulvitis) চিকিৎসা লিখ: সদৃশ নিয়মে লক্ষণ সংগ্রহ করে নিম্নোক্ত ঔষধ দ্বারা চিকিৎসা করতে হবে। যেমন— একোন, এমব্রা, এপিস, আর্সে-এ বেলেডোনা, ক্যান্থারিস, ডালকামারা, গ্রাফাইটিস, হাইড্রাস, ক্রিয়োজোট, লাইকো, মার্ক-কর, নেট্রাম মিউর, নাক্স ভম, পালস, থুজা, নাই-এসিড, রাস- টক্স, সালফার, সিপিয়া ইত্যাদি ।
অ্যাসফিক্সিয়া নিউনেটোরাম বলিতে কী বুঝ ? ইহার চিকিৎসা লিখ :
অ্যাসফিক্সিয়া নিউনেটোরাম- সদ্য জন্ম নেওয়া একটি শিশু কমপ্লিট ডেলিভারের সঙ্গে সঙ্গে যদি স্বতঃস্ফূর্তভাবে শ্বাস-প্রশ্বাস চালাইতে না পারে তাকে বলে অ্যাসফিক্সিয়া নিউনেটোরাম ।
চিকিৎসা- সদৃশ লক্ষণে নিম্নোক্ত ঔষধ ব্যবহার করিতে হইবে। যেমন- এমন-কার্ব ,এন্টিম-ক্রুড, এন্টিম-টার্ট, ক্যাম্ফর হায়োসি, একোন, আর্নিকা, বেলেডোনা, লরোসিরে, ওপিয়াম, চায়না ।
ডিম্বাশয়– Fallopian tube এর শেষ প্রান্তের নীচের অংশে দুপাশে দুটি ছোট গ্রন্থি থাকে, এদেরকে Ovary বলে । Ovary দুইটির যে কোন একটি হতে প্রতি ২৮ দিন পর পর একটি Matured ডিম্বানু নিঃসৃত হয়ে Fallopian tube এ আসে। Matured এই ডিম্বাণুকে Ovum বলে । পুরুষের Sperm যদি Uterus দিয়ে এই Fallopian tube এ আসে তাহলে Sperm ও Ovum এর Fertilization হয়ে প্রথমে Gygote ও পরে Gygote টি Uterus এ এসে বিভিন্ন পর্যায়ে পর Foetus এ পরিণত হয় ।
লাইগেশন– ইহা মহিলাদের একটি স্থায়ী জন্ম নিয়ন্ত্রণ পদ্ধতি । এই পদ্ধতিতে মহিলাদের Fallopian tube দুটি কেটে দেওয়া হয়, ফলে ডিম্বাশয় থেকে কোন পরিপক্ক Ovum আর Fallopian tube – এ এসে শুক্রকীটের সঙ্গে মিলিত হতে পারে না।
মিনার্কি (Menarche / Puberty / Secondary Sex character): মেয়েদের বয়ঃসন্ধিকাল উপস্থিত হলে অর্থাৎ সাধারণভাবে ১১-১৬ বছর বয়সের মধ্যে প্রথম ঋতুস্রাব হওয়াকে মিনার্কি বলে। এই সময় থেকে জরায়ু, যৌনিপথ, ওভারী, যৌনাঙ্গের কেশ, বগলের কেশ ইত্যাদি বৃদ্ধি পেতে থাকে ।
সাদাস্রাব চিকিৎসায় পাঁচটি হোমিও ঔষধের লক্ষণ:
এলুমিনা – প্রচুর, জ্বালাকর চুলকানি যুক্ত প্রদরস্রাব, হাঁটিলে বৃদ্ধি পায়, স্রাব পরিমাণে এত বেশী যে উহা হাঁটু বাহিয়া নীচের দিকে নেমে আসে। দিনে বেশী, ঠান্ডা পানিতে গোছলে ভাল বোধ করে। প্রাব হাজাকারক, রক্তমিশ্রিত, যৌনকেশ পড়ে যায় । গর্ভাবস্থায় প্রদরস্রাব ।
ক্যাল-কার্ব – প্রদরস্রাব দুধের মত সাদা, জ্বালাকর, চুলকানিযুক্ত প্রদরস্রাব, শিশুদের প্রদরস্রাব, পরিমাণে বেশী – হঠাৎ প্রচুর পরিমাণে নিঃসৃত হয় ।
বোরাক্স প্রচুর শ্বেত প্রদরস্রাব, রানের উপর দিয়া গড়াইয়া নামে, স্রাব অত্যন্ত গরম, মনে হয় গরম পানি নামিতেছে । স্রাব দেখিতে ডিমের সাদা অংশের মত বা দুধের মত সাদা স্রাবে সহিত শ্লেষ্মা ঝিল্লী মিশ্রিত থাকে । নেট্রাম-মিউর – ঋতুস্রাবের পরিবর্তে প্রদরস্রাব, প্রদরস্রাব সাদা, পরে সবুজ বর্ণ ধারণ করে। স্রাব হাজাকারক। কেবল মাত্র রাতে প্রদরস্রাব । কোষ্ঠকাঠিন্যের সহিত প্রদরস্রাব । যৌনকেশ পড়ে যায় ।
নাইট্রিক এসিড – প্রদরস্রাব দুর্গন্ধযুক্ত, স্রাবের সহিত শ্লেষ্মা ঝিল্লী মিশ্রিত থাকে । রশি বা দড়ির মত ।
সিপিয়া – স্রাব দিনের বেলায় বেশী / সকাল বেলা বেশী । দুধের মত সাদা দুর্গন্ধযুক্ত । মুখমন্ডল ফ্যাকাশে, স্রাব হাজাকারক, রক্তমিশ্রিত, চুলকানি ও জ্বালাজনক। শিশুদের প্রদরস্রাব, পরিমাণে বেশী, হঠাৎ হঠাৎ প্রচুর পরিমাণে নিঃসৃত হয়। মেনোপোজের সময় প্রদরস্রাব । গর্ভাবস্থায় বৃদ্ধি পায় । হাঁটার সময় বেশী ।
পাঁচটি যৌন সংক্রমণ রোগ, জীবাণুর নাম, জীবাণুর ধরন: যৌনরোগ, জীবাণুর নাম ও জীবাণুর ধরন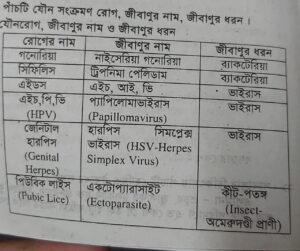
প্রসব বেদনা: সন্তান প্রসবের সময় জরায়ুর মাংসপেশীর সঙ্কোচন ও প্রসারণের ফলে যে ব্যথা হয় যেমন-কুচকি, উদর, কোমর, পিঠ, রান ইত্যাদিতে তাকেই প্রসব বেদনা বলে ।
মিথ্যা প্রসব বেদনা: প্রকৃত প্রসব বেদনার পূর্বে অনিয়মিত যে বেদনাগুলি দেখা যায় যেমন-কুচকি, উদর, কোমর ইত্যাদিতে তাকে মিথ্যা প্রসব বেদনা বলে । এইগুলি মৃদু আকৃতির ব্যথা হাঁটা চলা বা পার্শ্ব পরিবর্তন করিলে হঠাৎ করে চলে যায় । এইগুলি ধীরে ধীরে আসে ও ধীরে ধীরে চলে যায় ।
জন্মনিয়ন্ত্রণ বলতে কি বুঝ (Contraception): যৌন মিলনের পর একজন নারীকে গর্ভধারণের বাধা প্রদান করার জন্য যে কৌশলগুলি অবলম্বন করতে হয় তাকে জন্মনিয়ন্ত্রণ বলে।
বৈধ গর্ভপাতের নির্দেশনা লিখ:
আইনগত গর্ভপাত – গর্ভাবস্থা বজায় থাকিলে যদি মায়ের জীবনাশংকা দেখা দিতে পারে এমন অবস্থা সৃষ্টি হয় তাহলে চিকিৎসার স্বার্থে সরল বিশ্বাসে যে গর্ভপাত ঘটানো হয় তাকে আইনগত গর্ভপাত (বৈধ গর্ভপাত) (Justifiable abortion) বলে ।
আইনগত গর্ভপাতের নির্দেশন
১। শ্বাসতন্ত্রের নির্দেশন- যেমন যক্ষ্মা ।
২। প্রস্রাব যন্ত্রের রোগ- যেমন নেফ্রাইটিস।
৩। জরায়ুর ক্যানসার ।
৪। জন্মগত হৃদরোগ ।
৫। উচ্চ রক্তচাপ ।
৬। উপর্যুপরি গর্ভাবস্থা ।
৭। গর্ভাবস্থায় প্রচণ্ড বমি।
৮। মানসিক অসুস্থ্য মহিলার গর্ভধারণ ।
৯। মারাত্মক মৃগীরোগ ।
১০। মস্তিষ্ক ও স্পাইনে টিউমার ইত্যাদি ।
খাবার বড়ি— ইহাতে কতগুলি হরমোন থাকে যা পরিপক্ক ovum সৃষ্টিতে বাধা দেয় ।
খাবার বড়ির সুবিধা–
(ক) শতকরা ৯৯ ভাগ কার্যকরীভাবে ফার্টিলিটি কন্ট্রোল করে।
(খ) ঋতুস্রাব নিয়ন্ত্রিত করে এনিমিয়া দূর করে।
(গ) পেলভিক ইনফ্লামমেটরী ডিজিজ (P.I.D.) কম হয় ।
(ঘ) বাধক বেদনা কম হয় ।
(ঙ) যৌনক্রিয়ায় কোন বাধা হয়ে দাঁড়ায় না ।
(চ) যে কোন সময় বন্ধ করা যায়।
(ছ) সহজ লভ্য, সস্তা ও ব্যবহার সহজ ।
(জ) স্তনের সমস্যা ও ডিম্বাশয়ের ক্যানসারের ঝুঁকি কমিয়ে দেয়।
খাবার বড়ির অসুবিধা–
(ক) বমি বমি ভাব ও বমি হতে পারে ।
(খ) ওজন বেড়ে যায় ।
(গ) ঋতুস্রাবের রক্তের পরিমাণ কমে যায় ।
(ঘ) মাথাব্যথা, ঝিমুনি, স্তন ব্যথা, বিষণ্ণতা দেখা দিতে পারে।
(ঙ) হাইপারটেনশন, হৃত্যন্ত্রের পীড়া, বহুমূত্র, লিভারের পীড়া ইত্যাদি হতে পারে ।
(চ) স্তনদানকারী মাতার দুগ্ধ কমে যায় ।
চিত্রসহ জরায়ুর গঠন বর্ণনা কর:
জরায়ু নারীদেহের অন্যতম গুরুত্বপূর্ণ অঙ্গ যা দেখতে অনেকটা পেয়ারার মত বা উল্টানো কলসীর মতো । সাধারণতঃ ইহার দৈর্ঘ্য -৩ ইঞ্চি, প্রস্থ ২ ইঞ্চি এবং গভীরতা ১ ইঞ্চি ।
ফ্যালোপিয়ান টিউব
ইউটেরাইন ক্যাভিটি-
সত্যি সুপ্রভ্যাজাইনাল অংশ-
সারভিক্সের ভ্যাজাই
ভ্যাজাইনা
সারভিক্সের ইন্টাে
-সারভিক্সে এক্সটার্ন
চিত্র : জরায়ু
ইহার ওজন প্রায় ৩০-৪০ গ্রাম। জরায়ুর উপরের ছড়ানো অংশকে Fundus বলে। Fundus এর নীচের ২ ইঞ্চি অংশকে Body এবং Body এর নীচের সরু নালীর অংশটুকুকে Cervix বলে । ই Pelvic Cavity তে মূত্রথলির পেছনে এবং rectum এর সামনে থাকে। Fundus এর দুপাশে ২টি Fallopian tube যুক্ত থাকে এবং Fallopian tube এর শেষ প্রান্তে ovary যুক্ত থাকে।
জরায়ুর ৩টি লেয়ার থাকে।
১। ভিতরের পেয়ার Endometrium বা Mucous coat.
২। মাঝের লেয়ার- (Myometrium) বা Muscular layer
৩। বাইরের লেয়ার Perimetrium বা Serous coat
ডিসমেনোরিয়া চিকিৎসায় পাঁচটি হোমিও ঔষধের লক্ষণ লেখ: ঋতুস্রাব আরম্ভের পূর্বে বা ঋতুস্রাব চলা অবস্থায় মেয়েদের তলপেটে যে দপদপানি বা টেনে ধরা বা খিচে ধরার মত ব্যথা হয় তাকেই বাধক বেদনা বা ডিসমেনোরিয়া বলে ।
ভিরে-এলব-
১। উদরাময়ের সহিত বেদনাযুক্ত ঋতুস্রাব
২। ঋতুস্রাবের সহিত শীত শীত ভাব
৩। স্রাবের পরিমাণ বেশী
৪। ঋতুস্রাবের সময় দাঁত কড়মড় করা বৃদ্ধি পায়
৫। ঋতুস্রাবের সহিত বমি ও উদরাময় ।
ইপিকাক-
১। বমি বমি ভাবের সহিত বেদনাযুক্ত ঋতুস্রাব
২। দুর্বলতার সহিত স্রাবের পরিমাণ অল্প
৩। কষ্টকর ঋতুস্রাবের সহিত উজ্জ্বল লাল বর্ণের ঋতুস্রাব
৪। ঋতুস্রাব নির্দিষ্ট সময়ের অনেক পূর্বে এবং প্রচুর পরিমাণে হয় ।
সিমিসিফিউগা
১। কষ্টকর ঋতুস্রাবের সহিত বাত বেদনা, সন্ধিবাত
২। ওভারী অঞ্চলে ব্যথা
৩। ঋতুস্রাবের পরিমাণ যত বেশী হয় বেদনা তত বেশী হয়। রক্তের পরিমাণ যত কমতে থাকে ব্যথাও তত কমতে থাকে ।
কলোফাইলাম
১। কষ্টকর ঋতুস্রাবের সহিত সন্ধি বাত
২। ঋতুস্রাবের বিলম্ব হলে অঙ্গ-প্রত্যঙ্গে অনিচ্ছাকৃত কম্পন দেখা দেয়
৩। ব্যথা দ্রুত এক স্থান থেকে অন্য স্থানে চলে যায় ।
ক্যাকটাস-
১। ঋতুস্রাবের কষ্টের সহিত রক্ত চাকা চাকা
২। জরায়ু এবং ওভারী অঞ্চলে দপদপ করা বেদনা
৩। হার্টের কোন রোগের সহিত ঋতুস্রাবের কষ্ট ।
মেনোরেজিয়ার লক্ষণসমূহ লেখ:
হরমোনের গোলযোগ, জরায়ুতে টিউমার, অধিক রক্তচাপ, রক্তাল্পতা অথবা অন্য কোন কারণে অস্বাভাবিক বেশী পরিমাণে ঋতুস্রাব হওয়া বা বেশিদিন ধরে চলতে থাকা ঋতুস্রাবকে মেনোরেজিয়া বলে ।
১। মেনোরেজিয়ার লক্ষণ- মাসিকের সময় ঘণ্টায় এক বা একের অধিকরার ভিজা স্যানেটারী প্যাড বদলাইতে হয়। যা ধারাবাহিকভাবে চলতে থাকে ।
২। রক্তের প্রবাহ এত বেশী যে ডাবল স্যানেটারী প্যাড ব্যবহার করিতে হয় ।
৩। রাতে ঘুম থেকে জেগে উঠে প্যাড বদল করিতে হয়।
৪ । এক সপ্তাহেরও অধিক সময় এই অবস্থা চলতে থাকে ।
অসম্পূর্ণ গর্ভপাতের ব্যবস্থাপনা লেখ:
১। যখন জরায়ু হতে গর্ভস্থ বস্তুর আংশিক বের হয়ে আসে তাকে ইনকমপ্লিট এবোরশন বলে। জরায়ুতে থাকা ফিটাসের বাকী অংশগুলি ডিএন্ড সি করে জরায়ু থেকে বের করে আনতে হবে।
২। সদৃশ লক্ষণ অনুসারে মৃত ভ্রূণ বাহির করিতে ব্যবহৃত হয় (Female, Fetus, expelled)- ক্যান্থারিস, পালস, রুটা।
নারীর যৌন অঙ্গ
নারীর যৌন অঙ্গগুলির নাম : নারীর যৌন অম্লগুলি ২ ভাগে বিভক্ত । যথা—
১। এক্সটারনাল অরগান-
ক) লেবিয়া মেজোরা
খ) লেবিয়া মাইনোরা
গ) মনস পিউবিস
ঘ) ক্লাইটোরিস
ঙ) ভেজাইনাল ওরিফিস
চ) হাইমেন
ছ) ভেষ্টিবুল
জ) বার্থলিন গ্রন্থি
২। ইনটারনাল অরগান
ক) ভ্যাজাইনাল ক্যানেল খ) ওভারী
গ) ফেলোপিয়ান টিউব
ঘ) জরায়ূ-
১ । ফান্ডাস ২ । বডি
৩। সারভিক্স
৪ । এক্সটারনাল ওস
৫। ইনটারনাল ওস
Internal Genital Organ এর চিহ্নিত চিত্র অঙ্কন কর :

জরায়ূ
জরায়ূর সংক্ষিপ্ত বর্ণনা:
জরায়ূ নারীদেহের অন্যতম গুরুত্বপূর্ণ অঙ্গ যা দেখতে অনেকটা পেয়ারার মত বা উল্টানো কলসীর মত । সাধারণ ইহার দৈর্ঘ্য
৩, প্রস্থ ২ ́ এবং গভীরতা ১ । ইহার ওজন ৩০-৪০ গ্রাম । জরায়ূর উপরের ছড়ানো অংশকে fundus বলে । fundus এর নীচে ই অংশকে Body বলে এবং Body এর নীচের সরু নালীর অংশটুকুকে cervix বলে । ইহা pelvic cavity তে মুত্রনালির পেছনে এবং Rectum এর সামনে থাকে । fundus এর দুই পাশে ২টি Fallopian tube যুক্ত থাকে এবং Fallopian tube এর শেষ প্রান্তে Ovary যুক্ত থাকে ।
জরায়ূর তিনটি লেয়ার আছে
১। ভিতরের লেয়ার Endometrium বা Mucous coat
২। মাঝের লেয়ার Myomatrium বা muscular layer
৩ । বাইরের লেয়ার Perimetrium বা Serous coat.
জরায়ূর প্রলাপসের ব্যবস্থাপনা:
জরায়ু প্রোল্যাপস হল একটি মেডিকেল অবস্থা যেখানে জরায়ু যোনির মধ্যে নেমে আসে বা বেরিয়ে আসে। এটি মহিলাদের মধ্যে একটি সাধারণ অবস্থা, বিশেষ করে যারা একাধিকবার জন্ম দিয়েছেন, পোস্টমেনোপজাল বা অন্যান্য ঝুঁকির কারণ রয়েছে। জরায়ু প্রল্যাপসের ব্যবস্থাপনায় অ-সার্জিক্যাল এবং অস্ত্রোপচার উভয় পদ্ধতিই জড়িত থাকতে পারে, যা প্রল্যাপসের তীব্রতা এবং রোগীর সামগ্রিক স্বাস্থ্য এবং পছন্দের উপর নির্ভর করে। এখানে জরায়ু প্রল্যাপস পরিচালনার কিছু সাধারণ পদ্ধতি রয়েছে:
1. জীবনধারা পরিবর্তন:
ক পেলভিক ফ্লোর ব্যায়াম (কেগেল ব্যায়াম): এগুলি পেলভিক পেশীকে শক্তিশালী করতে এবং জরায়ুকে সমর্থন প্রদান করতে সাহায্য করতে পারে।
খ. ওজন ব্যবস্থাপনা: একটি স্বাস্থ্যকর ওজন বজায় রাখা পেলভিক অঙ্গগুলির উপর চাপ কমাতে পারে এবং প্রল্যাপসের অবনতি রোধ করতে পারে।
গ. ভারী উত্তোলন এড়িয়ে চলুন: পেলভিক ফ্লোরে চাপ সৃষ্টিকারী কার্যকলাপগুলি হ্রাস করা, যেমন ভারী উত্তোলন উপকারী হতে পারে।
2. পেসারি সন্নিবেশ:
একটি পেসারি হল একটি যন্ত্র যা যোনিতে ঢোকানো হয় যাতে জরায়ু এবং পেলভিক অঙ্গগুলিকে সমর্থন দেওয়া হয়। পেসারিগুলি বিভিন্ন আকার এবং আকারে আসে এবং সাধারণত স্বাস্থ্যসেবা প্রদানকারী দ্বারা লাগানো হয়। এগুলি জরায়ু প্রল্যাপস পরিচালনার জন্য একটি অ-সার্জিক্যাল বিকল্প এবং লক্ষণগুলি উপশম করতে কার্যকর হতে পারে।
3. ইস্ট্রোজেন থেরাপি:
পোস্টমেনোপজাল মহিলাদের জন্য, ক্রিম, রিং বা ট্যাবলেটের আকারে স্থানীয় ইস্ট্রোজেন থেরাপি যোনি টিস্যুর গুণমান উন্নত করতে সাহায্য করতে পারে, যা জরায়ু প্রল্যাপসের কিছু উপসর্গকে উপশম করতে পারে।
4. শারীরিক থেরাপি:
মহিলাদের স্বাস্থ্যে বিশেষজ্ঞ একজন শারীরিক থেরাপিস্ট পেলভিক ফ্লোরকে শক্তিশালী করতে এবং পেশীর স্বর উন্নত করতে ব্যায়াম এবং কৌশল প্রদান করতে পারেন, যা প্রল্যাপসের তীব্রতা কমাতে পারে।
5. প্রত্যেকটি গর্ভের মাঝে যথেষ্ট বিরতি দেওয়া । সন্তান প্রসবের সময় জরায়ূগ্রীবা সম্পূর্ণভাবে ফাক হওয়ার আগে প্রসূতি যেন নীচের দিকে চাপ না দেয়। দীর্ঘস্থায়ী লেবার পেইন এড়াতে হবে । প্লেসেন্টা বাহির হওয়ার পূর্বে ফান্ডাসের উপর চাপ দেওয়া যাবে না । চল্লিশ দিন পর্যন্ত ভারী কাজ থেকে বিরত থাকতে হবে । প্রসরোত্তর নির্দিষ্ট ব্যায়াম করতে হবে ।
6. অস্ত্রোপচার:
যখন অ-সার্জিক্যাল পদ্ধতিগুলি অপর্যাপ্ত হয় বা প্রল্যাপস গুরুতর হয়, তখন অস্ত্রোপচারের হস্তক্ষেপ প্রয়োজন হতে পারে। জরায়ু প্রল্যাপস মোকাবেলার জন্য বিভিন্ন অস্ত্রোপচার পদ্ধতি রয়েছে, যার মধ্যে রয়েছে:
ক হিস্টেরেক্টমি: এটি জরায়ু অপসারণ এবং প্রল্যাপস মেরামতের অংশ হিসাবে সঞ্চালিত হতে পারে।
খ. Sacrocolpopexy: এই পদ্ধতিতে যোনিপথের উপরের অংশকে স্যাক্রাম (পেলভিসের একটি হাড়) সাথে সংযুক্ত করা হয়।
গ. জরায়ু সাসপেনশন: এটি উত্তোলন এবং সমর্থন করার জন্য জরায়ুকে কাছাকাছি কাঠামোর সাথে সংযুক্ত করতে পারে।
d জরায়ু সংরক্ষণ পদ্ধতি: কিছু অস্ত্রোপচারের লক্ষ্য জরায়ু সংরক্ষণের সময় প্রল্যাপস সংশোধন করা।
e. প্রসবের সময় কোন অংশ ছিড়ে গেলে ভালভাবে সেলাই করে দিতে হবে ।
জরায়ূর প্রলাপসের স্তরগুলি লিখ: জরায়ূর প্রলাসসের স্তরগুলির তিনটি ডিগ্রী আছে, যথা-
প্রথম ডিগ্রী- জরায়ূ গ্রীবা যৌনির মধ্যে নামিয়া আসে
দ্বিতীয় ডিগ্রী- জরায়ূ গ্রীবা যৌনিমুখ পর্যন্ত নামিয়া আসে
তৃতীয় ডিগ্রী— জরায়ূ গ্রীবা যৌনি মুখের বাহিরে চলিয়া আসে প্রসিডেনসিয়া (Procidentia) – এ ক্ষেত্রে সম্পূর্ণ জরায়ূ যৌনি মুখের বাহিরে চলে আসে।
জেনিটাল প্রলাপস– জননপথে অঙ্গ প্রতঙ্গের স্থানচ্যুতিকে জেনিটাল প্রলাপস বলে । যেমন জরায়ূর স্থানচ্যুতি । জটিলতা দীর্ঘদিন ধরে স্থানচ্যুতি থাকিলে এই অঙ্গ প্রতঙ্গের কতগুলি পরিবর্তন দেখা যায় ।
১ ৷ যৌনি গা এর উপরে যে ভাঁজ থাকে সে গুলো থাকে না ।
২ । যৌনির গা মসৃণ হয়ে যায় ৷
৩। যৌনির গায়ের এবং জরায়ূ গ্রীবার শোথের ফলে এটি পুরু হয়ে যায় । ফলে রক্ত সরবরাহ স্বল্পতার জন্য ঘা দেখা দেয়। এর নাম’ ডেকুবিটাস আলসার (Decubitus ulcer)
৪। জরায়ূর স্থানচ্যুতির সঙ্গে মূত্রথলি, মূত্রনালি, মলাশয় ইত্যাদি নেমে আসে ।
জেনিটাল প্রলাপসের (Genital prolapses) চিকিৎসা:
যৌনাঙ্গের প্রল্যাপ্সের চিকিৎসা, যার মধ্যে জরায়ু প্রল্যাপস, সিস্টোসিল (মূত্রাশয় প্রল্যাপস), রেক্টোসেল (রেকটাল প্রোল্যাপস), এবং ভ্যাজাইনাল ভল্ট প্রোল্যাপসের মতো অবস্থার অন্তর্ভুক্ত, সাধারণত অ-সার্জিক্যাল এবং অস্ত্রোপচার পদ্ধতির সংমিশ্রণ জড়িত। চিকিত্সার পছন্দ প্রল্যাপসের তীব্রতা, রোগীর বয়স, সামগ্রিক স্বাস্থ্য এবং ব্যক্তিগত পছন্দগুলির উপর নির্ভর করে।
প্ৰথম ডিগ্রী-
1. **লাইফস্টাইল পরিবর্তন**:
– পেলভিক ফ্লোর এক্সারসাইজ (কেগেল এক্সারসাইজ): নিয়মিত ব্যায়ামের মাধ্যমে পেলভিক ফ্লোর পেশীকে শক্তিশালী করা পেলভিক অঙ্গকে সমর্থন প্রদান করতে এবং প্রল্যাপসের তীব্রতা কমাতে সাহায্য করতে পারে।
– ওজন ব্যবস্থাপনা: একটি স্বাস্থ্যকর ওজন বজায় রাখা পেলভিক মেঝেতে চাপ কমাতে পারে এবং প্রল্যাপসের অগ্রগতি মন্থর করতে পারে।
– ভারী উত্তোলন এড়িয়ে চলুন: পেলভিক অঙ্গগুলির উপর চাপ সৃষ্টিকারী কার্যকলাপগুলি হ্রাস করা, যেমন ভারী উত্তোলন উপকারী হতে পারে।
2. **পেসারি সন্নিবেশ**:
– একটি পেসারি হল একটি অপসারণযোগ্য যন্ত্র যা পেলভিক অঙ্গগুলিকে সমর্থন দেওয়ার জন্য যোনিতে ঢোকানো হয়। এটি যৌনাঙ্গের প্রল্যাপ্স পরিচালনা এবং উপসর্গগুলি উপশম করার জন্য একটি কার্যকর অ-সার্জিক্যাল বিকল্প হতে পারে। পেসারিগুলি বিভিন্ন আকার এবং আকারে আসে এবং একটি স্বাস্থ্যসেবা প্রদানকারী দ্বারা লাগানো উচিত।
3. **শারীরিক থেরাপি**:
– মহিলাদের স্বাস্থ্যে বিশেষজ্ঞ একজন শারীরিক থেরাপিস্ট পেলভিক ফ্লোর পেশী শক্তিশালী করতে, পেশীর স্বর উন্নত করতে এবং প্রল্যাপস পরিচালনা করতে সাহায্য করতে ব্যায়াম এবং কৌশল প্রদান করতে পারেন।
4. **হরমোন রিপ্লেসমেন্ট থেরাপি** (পোস্টমেনোপজাল মহিলাদের জন্য):
– ক্রিম, রিং বা ট্যাবলেটের আকারে ইস্ট্রোজেন থেরাপি যোনি টিস্যুর গুণমান উন্নত করতে এবং যৌনাঙ্গের প্রল্যাপসের সাথে সম্পর্কিত কিছু উপসর্গ উপশম করতে সাহায্য করতে পারে।
২য় ডিগ্রী বা তৃতীয় ডিগ্রী-
- বয়স ৪০ (if > 40) এর বেশী হলে এবং সন্তান সংখ্যা গ্রহণযোগ্য পর্যায়ে থাকিলে – হিস্টেরেকটমি (Hysterectomy) করতে হবে । হিস্টেরেক্টমি: প্রল্যাপস মেরামতের অংশ হিসাবে জরায়ু অপসারণের সুপারিশ করা যেতে পারে।
- বয়স ৪০ (if < 40) এর কম হলে এবং সন্তান সংখ্যা গ্রহণযোগ্য পর্যায়ে না থাকিলে শুধুমাত্র ফোদারগিলস অপারেশন (Fothergill’s operation)।
- বয়স ৪০ এর কম এবং সন্তান সংখ্যা গ্রহণযোগ্য পর্যায়ে থাকিলে— ফোদারগিলস অপারেশন ও টিউবেকটমি করতে হবে ।
- Sacrocolpopexy: এই পদ্ধতিতে যোনিপথের উপরের অংশকে একটি কাছাকাছি কাঠামোর সাথে সংযুক্ত করা হয়, প্রায়শই স্যাক্রাম (পেলভিসের একটি হাড়), সমর্থন প্রদান করতে।
- জরায়ু সাসপেনশন: অস্ত্রোপচারের কৌশল যা জরায়ুকে উত্তোলন এবং সমর্থন করার জন্য কাছাকাছি কাঠামোর সাথে সংযুক্ত করে।
সদৃশ লক্ষণ অনুসারে নিম্নোক্ত হোমিও ঔষধ ব্যবহার করতে হবে । একোন, আর্নিকা, অরাম-মেট, সিপিয়া, পড়োফাই, লিলিয়ম, কোনিয়ম ইগ্নেসিয়া ইত্যাদি ।
সঠিকভাবে জরায়ূর বহিঃনির্গমন নির্ণয়ের পরীক্ষাগুলি কি কি: জরায়ূর বহিঃনির্গমন পরীক্ষা করা হয় মলদ্বার পরীক্ষার সাহায্যে -।
1. **শারীরিক পরীক্ষা**:
– **পেলভিক পরীক্ষা**: প্রদানকারী জরায়ুর অবস্থান, যোনির দেয়াল এবং প্রল্যাপসের পরিমাণ মূল্যায়ন করার জন্য একটি পেলভিক পরীক্ষা পরিচালনা করবেন। প্রল্যাপসের তীব্রতা নির্ণয় করতে সাহায্য করার জন্য রোগীকে মলত্যাগের মতো তলিয়ে যেতে বা ধাক্কা দিতে বলা হতে পারে।
– **কাশি পরীক্ষা**: প্রদানকারী জরায়ু বা অন্যান্য পেলভিক অঙ্গের যে কোনো বংশোদ্ভূত পেলভিক এলাকা পর্যবেক্ষণ করার সময় রোগীকে কাশি করতে বলতে পারেন।
2. **পেলভিক অর্গান প্রোল্যাপস কোয়ান্টিফিকেশন (POP-Q) পরীক্ষা**: POP-Q সিস্টেম হল একটি প্রমিত পদ্ধতি যা জরায়ু প্রল্যাপস সহ পেলভিক অর্গান প্রোল্যাপসের তীব্রতা মূল্যায়ন এবং স্টেজ করার জন্য ব্যবহৃত হয়। এটি প্রল্যাপসের ডিগ্রি শ্রেণীবদ্ধ করতে পরিমাপ এবং সংখ্যাসূচক স্কোর জড়িত।
3. **সিস্টোস্কোপি এবং ইউরোডাইনামিক টেস্টিং** (যদি প্রয়োজন হয়): এই পরীক্ষাগুলি মূত্রাশয় এবং মূত্রনালীর কার্যকারিতা মূল্যায়ন করতে সাহায্য করে যে প্রস্রাবের লক্ষণগুলি প্রল্যাপসের সাথে সম্পর্কিত কিনা।
– জরায়ূর মূল অঙ্গকে পশ্চাৎ ফরনিস্কের মধ্য দিয়ে অথবা মলাশয়ের সামনের গাত্রের (Anterior rectal wall) মধ্য দিয়ে অনুভব করা যাবে। কারণ এ অবস্থানে জরায়ূ ডগলাস পকেটে ঝুলে থাকে ।
-জরায়ূর মূল অঙ্গ সামনের দিকে পাওয়া যাবে না । উল্লেখ্য মূত্রাশয় এবং সম্ভব হলে মলাশয়ের খালি অবস্থায় সেই পরীক্ষাগুলি করা উচিত ।
4. **ইমেজিং স্টাডিজ** (কিছু ক্ষেত্রে):
– **আল্ট্রাসাউন্ড**: ট্রান্সভ্যাজাইনাল বা পেটের আল্ট্রাসাউন্ড পেলভিক অঙ্গগুলির ছবি প্রদান করতে পারে এবং জরায়ু প্রল্যাপসের তীব্রতা মূল্যায়ন করতে সাহায্য করতে পারে।
– **ম্যাগনেটিক রেজোন্যান্স ইমেজিং (MRI): কিছু ক্ষেত্রে, MRI শ্রোণী অঞ্চলের বিশদ চিত্র পেতে এবং প্রল্যাপসের পরিমাণ মূল্যায়ন করতে ব্যবহার করা যেতে পারে।
জরায়ু গ্রীবার ক্ষয় সাধনের কারণ ও জটিলতা:
জরায়ু গ্রীবার ক্ষয়সাধনের কারণ- জন্ম নিয়ন্ত্রণের কোন রাসায়নিক বস্তুর প্রভাব, কোন রোগ জীবাণুর আক্রমণ, অতিরিক্ত সঙ্গম ইত্যাদি ।
সারভাইক্যাল ইরোসনের জটিলতা-
১ । সারভিসাইটিস (Cervicitis)
২ । সারভিক্যাল পলিপ (Cervical polyp)
৩। সারভিক্যাল সিষ্ট (Cervical cyst)
জরায়ূর ফাইব্রয়েড
জরায়ূর ফাইব্রয়েড: জরায়ূর মাংসপেশী থেকে সৃষ্ট একপ্রকার বিনাইন টিউমারকে জরায়ূর ফাইব্রয়েড বলে । ইহার অপর নামগুলি হল মাইওমা, লিওমায়োমাস ,ফাইব্রো মাইওমা, ফাইব্রাস টিউমার । বেশিরভাগ মহিলারা ফাইব্রয়েড লক্ষণগুলি অনুভব করেন না এবং এমনকি তাদের উপস্থিতি সম্পর্কে সচেতনও হতে পারেন না। সাধারণত যখন ফাইব্রয়েড লক্ষণ বা জটিলতা সৃষ্টি করে, যেমন ভারী মাসিক রক্তপাত, শ্রোণীতে ব্যথা বা উর্বরতার সমস্যা দেখা দেয় তখন চিকিত্সার পরামর্শ দেওয়া হয়।
ফাইব্রয়েড টিউমারের কারণ– ফাইব্রয়েডের সঠিক কারণ সম্পূর্ণরূপে বোঝা যায় না, সাইকোসিস চিররোগ বিষ, তবে বেশ কয়েকটি কারণ এবং সম্ভাব্য অবদানকারী কারণ চিহ্নিত করা হয়েছে:
1. **জেনেটিক্স**: পারিবারিক ইতিহাস ফাইব্রয়েডের বিকাশে ভূমিকা পালন করতে পারে। যদি আপনার মা, বোন বা অন্যান্য ঘনিষ্ঠ মহিলা আত্মীয়দের ফাইব্রয়েড থাকে তবে আপনার ঝুঁকি বেড়ে যেতে পারে।
2. **হরমোন**: ইস্ট্রোজেন এবং প্রোজেস্টেরন, দুটি হরমোন যা মাসিক চক্রকে নিয়ন্ত্রণ করে, ফাইব্রয়েডের বৃদ্ধিকে উৎসাহিত করে। প্রজনন বছরগুলিতে, যখন এই হরমোনগুলি তাদের শীর্ষে থাকে, তখন ফাইব্রয়েডগুলির বিকাশ এবং বৃদ্ধির সম্ভাবনা বেশি থাকে। হরমোনের মাত্রা কমে গেলে মেনোপজের পরে তারা সঙ্কুচিত হতে থাকে।
3. **জাতিগত এবং জাতিগত কারণ**: নির্দিষ্ট জাতিগত এবং জাতিগত গোষ্ঠীতে, বিশেষ করে কালো মহিলাদের মধ্যে ফাইব্রয়েড বেশি দেখা যায়। তারা অল্প বয়সে বিকশিত হয়, আরও দ্রুত বৃদ্ধি পায় এবং এই জনসংখ্যার মধ্যে আরও গুরুতর লক্ষণ সৃষ্টি করে।
4. **বয়স এবং হরমোনের পরিবর্তন**: মহিলাদের বয়স বাড়ার সাথে সাথে ফাইব্রয়েড হওয়ার ঝুঁকি বৃদ্ধি পায়, বিশেষ করে তাদের 30 এবং 40 এর দশকে। মহিলারা মেনোপজের কাছে যাওয়ার সাথে সাথে হরমোনের মাত্রা হ্রাস পায়, ফাইব্রয়েডগুলি প্রায়শই সঙ্কুচিত হয় বা উপসর্গ সৃষ্টি করে।
5. **স্থূলতা**: স্থূলতা এবং ফাইব্রয়েডের বিকাশের মধ্যে একটি সম্পর্ক রয়েছে। উচ্চতর বডি মাস ইনডেক্স (BMI) সহ মহিলাদের ফাইব্রয়েড হওয়ার সম্ভাবনা বেশি থাকে এবং লক্ষণগুলি অনুভব করে।
6. **খাদ্য অভ্যাস**: কিছু গবেষণায় বলা হয়েছে যে লাল মাংসের পরিমাণ বেশি এবং সবুজ শাকসবজি কম খাওয়া ফাইব্রয়েডের উচ্চ ঝুঁকির সাথে যুক্ত হতে পারে। অত্যধিক পরিমাণে অ্যালকোহল এবং ক্যাফেইন গ্রহণ করা ঝুঁকি বাড়াতে পারে।
7. **ঔষধি পার্শ্বপ্রতিক্রিয়া**: জন্মনিয়ন্ত্রণ বড়ির ব্যবহার ।
8. **গর্ভাবস্থা**: গর্ভাবস্থা এবং এর সাথে সম্পর্কিত হরমোনের পরিবর্তনের কারণে কখনও কখনও ফাইব্রয়েড দ্রুত বৃদ্ধি পেতে পারে। বেশিরভাগ ক্ষেত্রে, ফাইব্রয়েড গর্ভাবস্থায় সমস্যা সৃষ্টি করে না এবং বিকাশমান ভ্রূণকে প্রভাবিত করে না।
9. **পরিবেশগত কারণ**: কিছু পরিবেশগত কারণ এবং বিষাক্ত পদার্থ ফাইব্রয়েডের ঝুঁকি বাড়ার সাথে যুক্ত হতে পারে, যদিও এই বিষয়ে গবেষণা এখনও বিকশিত হচ্ছে।
10.লাইফস্টাইল : নিয়মিত ব্যায়ামের অভাবের মতো কারণগুলি ফাইব্রয়েড হওয়ার ঝুঁকিতে অবদান রাখতে পারে।
এটি লক্ষ করা গুরুত্বপূর্ণ যে ফাইব্রয়েডের সঠিক কারণ ব্যক্তিদের মধ্যে পরিবর্তিত হতে পারে এবং এটি সম্ভবত জেনেটিক, হরমোন এবং পরিবেশগত কারণগুলির সংমিশ্রণ। চিকিত্সার পছন্দ ফাইব্রয়েডগুলির আকার, অবস্থান এবং তীব্রতার পাশাপাশি ব্যক্তির সামগ্রিক স্বাস্থ্য এবং প্রজনন লক্ষ্যগুলির উপর নির্ভর করে।
জরায়ূর ফাইবয়েড এর জটিলতা : জরায়ু ফাইব্রয়েড হল জরায়ুর ক্যান্সারহীন বৃদ্ধি যা বিভিন্ন জটিলতা এবং স্বাস্থ্য সমস্যার কারণ হতে পারে। ত্রিশ বছর বয়সের আগে সাধারণত এটা হয় না । অবিবাহিতা এবং বন্ধা মেয়েদের বেশী হয় । নিগ্রোদের মধ্যে এর হার সবচেয়ে বেশী । ইহার জটিলতাসমূহ নিম্নরূপ-
১। পেটে ব্যথা হয়
২। পেট ফুলে যায়, নীচের পেট ভারী ভারী মনে হয় ।
৩ । মেনোরেজিয়া, পলি মেনোরিয়া বা মেট্রোরেজিয়া দেখা দেয় ।
৪ । কোষ্ঠ কাঠিন্য, ঘন ঘন প্রস্রাব, প্রস্রাব আটকানো, প্রস্রাবে জ্বালা, পোড়া ইত্যাদি থাকে ৷
৫ । সামান্য লিউকোরিয়া হয়
৬ । বন্ধাত্ব দেখা দেয়
৭ । গর্ভে জটিলতা দেখা দেয়
৮ । ট্রাকিকার্ডিয়া এবং বুক ধড়ফড় করে ।
৯ । শিরাস্ফীতি ও পায়ে পানি জমে
1. **মাসিক সমস্যা**: ফাইব্রয়েডের কারণে ভারী, দীর্ঘায়িত মাসিক রক্তপাত (মেনোরেজিয়া) এবং অনিয়মিত মাসিক হতে পারে। এটি রক্তাল্পতা (লোহিত রক্তকণিকার সংখ্যা কম) হতে পারে, যার ফলে ক্লান্তি এবং দুর্বলতা হতে পারে।
2. **পেলভিক ব্যথা এবং চাপ**: ফাইব্রয়েড শ্রোণীতে ব্যথা, অস্বস্তি এবং চাপ সৃষ্টি করতে পারে। তাদের আকার এবং অবস্থানের উপর নির্ভর করে, তারা পার্শ্ববর্তী অঙ্গগুলিতে চাপ দিতে পারে, যার ফলে নীচের পিঠে, পেটে বা শ্রোণীতে ব্যথা হতে পারে।
3. **বেদনাদায়ক মিলন**: জরায়ুর পৃষ্ঠের কাছে বা জরায়ুর দেয়ালে ফাইব্রয়েড কখনও কখনও বেদনাদায়ক যৌন মিলনের দিকে নিয়ে যেতে পারে।
4. **মূত্রনালীর উপসর্গ**: মূত্রাশয়ের উপর চাপ দেওয়া বড় ফাইব্রয়েড ঘন ঘন প্রস্রাব, মূত্রাশয় খালি করতে অসুবিধা এবং মূত্রনালীর সংক্রমণের ঝুঁকি বাড়াতে পারে।
5. **অন্ত্রের লক্ষণ**: ফাইব্রয়েডগুলি যা মলদ্বারের বিরুদ্ধে চাপ দেয় তা কোষ্ঠকাঠিন্য, মলত্যাগে অসুবিধা বা তলপেটে পূর্ণতা এবং অস্বস্তির অনুভূতি সৃষ্টি করতে পারে।
6. **উর্বরতা এবং গর্ভাবস্থার জটিলতা**: ফাইব্রয়েড ফ্যালোপিয়ান টিউব ব্লক করে, জরায়ুর আকৃতি ব্যাহত করে বা নিষিক্ত ডিম্বাণুর রোপনে হস্তক্ষেপ করে উর্বরতাকে প্রভাবিত করতে পারে। কিছু ক্ষেত্রে, ফাইব্রয়েড গর্ভাবস্থা এবং প্রসবের সময় বারবার গর্ভপাত বা জটিলতা সৃষ্টি করতে পারে।
7. **জরায়ুর বৃদ্ধি**: ফাইব্রয়েডগুলি ক্রমাগত বৃদ্ধি পেতে পারে, সম্ভাব্যভাবে জরায়ুকে নাভির উপরে প্রসারিত করে বিস্তৃত করতে পারে, যার ফলে একটি দৃশ্যমান পেট ফুলে যায়।
8. **অবক্ষয়**: ফাইব্রয়েড মাঝে মাঝে অধঃপতনের মধ্য দিয়ে যেতে পারে, যা গুরুতর ব্যথার কারণ হতে পারে এবং চিকিৎসার প্রয়োজন হতে পারে।
9. **ফাইব্রয়েডের মোচড়**: একটি বৃন্তের ফাইব্রয়েড নিজের চারপাশে মোচড় দিতে পারে, যার ফলে তীব্র ব্যথা হয়।
10. **হাইড্রোনেফ্রোসিস**: বিরল ক্ষেত্রে, মূত্রনালীতে (কিডনিকে মূত্রাশয়ের সাথে সংযোগকারী টিউব) চাপ দিলে কিডনি ফুলে যেতে পারে (হাইড্রোনফ্রোসিস)।
11. **রক্ত সরবরাহের বাধা**: এটি গর্ভাবস্থায় একটি বিরল জটিলতা যখন একটি ফাইব্রয়েডের রক্ত সরবরাহের বাধা দেত্তয়া, যার ফলে তীব্র পেটে ব্যথা, বমি বমি ভাব এবং বমি হয়।
12. **সাবমিউকোসাল ফাইব্রয়েড**: জরায়ু গহ্বরের মধ্যে ছড়িয়ে থাকা ফাইব্রয়েডগুলি ভারী মাসিক রক্তপাত হতে পারে এবং উর্বরতা উন্নত করতে বা উপসর্গগুলি কমানোর জন্য অস্ত্রোপচার অপসারণ (হিস্টেরোস্কোপিক মায়োমেকটমি) প্রয়োজন হতে পারে।
ফাইব্রয়েড টিউমারের ইনভেষ্টিগেশন:
১) লোয়ার এবডোমেনের USG করাতে হবে ।
২) রক্তের হিমোগ্লোবিন টেষ্ট করাতে হবে। হিমোগ্লোবিন স্বাভাবিকের চেয়ে কম থাকে ।
1. **চিকিৎসা ইতিহাস এবং শারীরিক পরীক্ষা**: প্রাথমিক ধাপ হল স্বাস্থ্যসেবা প্রদানকারীর দ্বারা একটি পুঙ্খানুপুঙ্খ চিকিৎসা ইতিহাস এবং শারীরিক পরীক্ষা। প্রদানকারী উপসর্গ এবং কোনো প্রাসঙ্গিক চিকিৎসা ইতিহাস সম্পর্কে জিজ্ঞাসা করবে। শারীরিক পরীক্ষার সময়, স্বাস্থ্যসেবা প্রদানকারী ফাইব্রয়েডগুলি অনুভব করতে এবং তাদের আকার এবং অবস্থান মূল্যায়ন করতে সক্ষম হতে পারে।
2. **পেলভিক আল্ট্রাসাউন্ড USG**:
– **ট্রান্সঅ্যাবডোমিনাল আল্ট্রাসাউন্ড**: জরায়ু এবং ফাইব্রয়েডের ছবি তৈরি করতে একটি ট্রান্সডুসার পেটের অংশে সরানো হয়। এই ধরনের আল্ট্রাসাউন্ড প্রায়ই প্রাথমিকভাবে সঞ্চালিত হয়।
– **ট্রান্সভ্যাজাইনাল আল্ট্রাসাউন্ড**: জরায়ু এবং ফাইব্রয়েডের আরও বিশদ চিত্র পেতে যোনিতে একটি প্রোব ঢোকানো হয়। এই পদ্ধতিটি একটি পরিষ্কার দৃশ্য প্রদান করতে পারে, বিশেষ করে ছোট ফাইব্রয়েডগুলির জন্য।
3. **এমআরআই MRI (ম্যাগনেটিক রেজোন্যান্স ইমেজিং): একটি এমআরআই পেলভিক এলাকার বিশদ চিত্র প্রদান করতে পারে, যা আকার, অবস্থান এবং ফাইব্রয়েডের প্রকারের একটি বিস্তৃত দৃশ্য প্রদান করে। এটি বিশেষভাবে কার্যকর যখন অস্ত্রোপচার পদ্ধতির পরিকল্পনা করার জন্য বিস্তারিত তথ্যের প্রয়োজন হয় বা যদি ফাইব্রয়েডের বৈশিষ্ট্য সম্পর্কে উদ্বেগ থাকে।
4. **হাইস্টেরোসোনোগ্রাফি বা স্যালাইন ইনফিউশন সোনোগ্রাফি (SIS): এর মধ্যে জরায়ুতে একটি জীবাণুমুক্ত স্যালাইন দ্রবণ ইনজেকশন দেওয়া হয় যাতে এটি প্রসারিত হয় এবং ট্রান্সভ্যাজাইনাল আল্ট্রাসাউন্ডের সময় পরিষ্কার ছবি তৈরি করা হয়। এটি সাবমিউকোসাল ফাইব্রয়েডগুলির মূল্যায়নের জন্য বিশেষভাবে কার্যকর, যা জরায়ু গহ্বরের ভিতরে বৃদ্ধি পায়।
5. **Hysterosalpingography (HSG): প্রাথমিকভাবে ফ্যালোপিয়ান টিউবের পেটেন্সি মূল্যায়ন করার জন্য ব্যবহৃত হলেও, HSG ঘটনাক্রমে জরায়ু ফাইব্রয়েডের উপস্থিতি সনাক্ত করতে পারে।
6. **সোনোহাইস্টেরোগ্রাফি**: এতে ট্রান্সভ্যাজাইনাল আল্ট্রাসাউন্ডের সময় বিশদ চিত্র তৈরি করতে জরায়ুতে জীবাণুমুক্ত স্যালাইন ইনজেকশন করা জড়িত। এটি সাবমিউকোসাল ফাইব্রয়েড সনাক্ত করতে এবং জরায়ু গহ্বরে তাদের প্রভাব মূল্যায়ন করতে সহায়তা করতে পারে।
7. **ল্যাপারোস্কোপি**: কিছু ক্ষেত্রে, ল্যাপারোস্কোপি নামক একটি ন্যূনতম আক্রমণাত্মক অস্ত্রোপচার পদ্ধতিটি জরায়ু এবং ফাইব্রয়েড সহ পেলভিক অঙ্গগুলিকে সরাসরি দেখতে এবং তাদের উপস্থিতি নিশ্চিত করতে ব্যবহার করা যেতে পারে।
8. **বায়োপসি**: ফাইব্রয়েডের জন্য একটি বায়োপসি খুব কমই করা হয়, তবে যদি কোনও ক্ষতিকারকতার সন্দেহ থাকে (বিরল তবে ফাইব্রয়েডের সাথে সম্ভব), একটি টিস্যুর নমুনা নেওয়া এবং পরীক্ষা করা যেতে পারে।
জরায়ুর টিউমারের চিকিৎসা:
জরায়ুর টিউমারে’ নিম্নোক্ত হোমিওপ্যাথিক ঔষধ ব্যবহৃত হয় ।
কোনিয়ম- টিউমার শক্ত, স্রাবে দুর্গন্ধ, যৌন অঙ্গের অতিরিক্ত ব্যবহার । নির্জনতাকে ভয় পায়, প্রতিবাদ সহ্য করিতে পারে না ।
ফাইটোলক্কা— সিফিলিস রোগ চাপাপড়া। ডান দিকে শক্ত টিউমার । কষ্টগুলি রাতে বৃদ্ধি পায়। চিড়িকমারা ব্যথা- দ্রুত এক স্থান থেকে অন্য স্থানে চলে যায় । ব্যক্তিগত শালীনতার অভাব ।
থুজা- বামদিকে, নরম টিউমার। গনোরিয়া রোগ চাপাপড়ার ইতিহাস । পানি পান করার সময় গলায় ঢক ঢক শব্দ হয় । সকালে ক্ষুধা থাকে না । অন্ধকারে বা একা একা হাঁটার সময় রোগীর মনে হয় কেহ তাহার পিছন পিছন হাঁটিতেছে ।
ক্যাল-কার্ব- নরম টিউমার, রোগী শীতকাতর, শ্লেষ্মা প্রধান ধাতের রোগী, সামান্য কারণেই সর্দি লাগে । ঘামে টকগন্ধ । রোগিনী ভীতুর ডিম । আলৌকিক বা আধ্যাত্মিক ব্যাপারে জানার আগ্রহী ।
সাইলিসিয়া- টিউমার শক্ত, টিকার কুফল, পায়ের তলার ঘাম বন্ধ হইয়া পীড়া । হাত-পায়ের তলা ঘামে, দুর্গন্ধযুক্ত, ঠান্ডা খাদ্য ও পানীয় পছন্দ করে । এক গুয়ে, খিটখিটে মেজাজ ।
ওভারীয়ান টিউমার
ওভারীয়ান টিউমার কিভাবে নির্ণয় করিবে:
ক) ল্যাপারোসকপি (Laparoscopy)
খ) U.S.G বা আলট্রাসনোগ্রাম করে ।
1. **চিকিৎসা ইতিহাস এবং শারীরিক পরীক্ষা**:
– স্বাস্থ্যসেবা প্রদানকারী একটি বিশদ চিকিৎসা ইতিহাস গ্রহণের মাধ্যমে শুরু করবেন, যার মধ্যে আপনি যে কোনো উপসর্গের সম্মুখীন হতে পারেন এবং ডিম্বাশয়ের ক্যান্সারের আপনার ব্যক্তিগত বা পারিবারিক ইতিহাস বা অন্যান্য প্রাসঙ্গিক চিকিৎসা অবস্থা সম্পর্কে জিজ্ঞাসা করা অন্তর্ভুক্ত।
– ডিম্বাশয়ের আকার এবং বৈশিষ্ট্যগুলি মূল্যায়ন করতে এবং টিউমারের কোনও অস্বাভাবিকতা বা লক্ষণগুলি পরীক্ষা করার জন্য একটি শারীরিক পরীক্ষায় একটি পেলভিক পরীক্ষা অন্তর্ভুক্ত থাকতে পারে।
2. **ইমেজিং স্টাডিজ USG**:
– **ট্রান্সভ্যাজাইনাল আল্ট্রাসাউন্ড USG**: এটি প্রায়শই ডিম্বাশয়ের মূল্যায়ন করার জন্য ব্যবহৃত প্রথম ইমেজিং পরীক্ষার একটি। ডিম্বাশয়ের বিশদ চিত্র তৈরি করার জন্য যোনিতে একটি ট্রান্সডুসার ঢোকানো হয়, যা স্বাস্থ্যসেবা প্রদানকারীকে যেকোনো ডিম্বাশয়ের ভরের আকার, আকৃতি এবং টেক্সচার মূল্যায়ন করতে দেয়।
– **অ্যাবডোমিনাল বা পেলভিক আল্ট্রাসাউন্ড**: ট্রান্সঅ্যাবডোমিনাল আল্ট্রাসাউন্ডগুলি শ্রোণী অঙ্গগুলির চিত্র তৈরি করতে পেটের অংশের উপর একটি ট্রান্সডুসার সরানোর মাধ্যমে পরিচালিত হয়। এটি প্রায়ই একটি ব্যাপক দৃশ্য পেতে ট্রান্সভ্যাজিনাল আল্ট্রাসাউন্ডের সাথে ব্যবহার করা হয়।
3. **CT (কম্পিউটেড টমোগ্রাফি) স্ক্যান বা এমআরআই MRI (ম্যাগনেটিক রেজোন্যান্স ইমেজিং)**:
– এই ইমেজিং কৌশলগুলি পেট এবং পেলভিসের আরও বিশদ ছবি সরবরাহ করে এবং ডিম্বাশয়ের টিউমারের পরিমাণ এবং বৈশিষ্ট্য নির্ধারণে সহায়তা করতে পারে।
4. **রক্ত পরীক্ষা**:
– **CA-125 পরীক্ষা**: এই রক্ত পরীক্ষাটি CA-125 এর স্তর পরিমাপ করে, ডিম্বাশয়ের ক্যান্সারের সাথে যুক্ত একটি টিউমার চিহ্নিতকারী। যাইহোক, উন্নত CA-125 স্তরগুলি অন্যান্য অবস্থার কারণেও হতে পারে, তাই এটি একটি নির্দিষ্ট ডায়গনিস্টিক টুল নয় কিন্তু মূল্যায়নের একটি দরকারী অংশ হতে পারে।
5. **বায়োপসি**:
– যদি ইমেজিং এবং রক্ত পরীক্ষাগুলি ডিম্বাশয়ের টিউমারের উপস্থিতি নির্দেশ করে বা যদি ওভারিয়ান ক্যান্সারের একটি শক্তিশালী সন্দেহ থাকে, তাহলে একটি বায়োপসি সুপারিশ করা যেতে পারে। ডিম্বাশয়ের টিউমার থেকে টিস্যুর নমুনা পাওয়ার জন্য বিভিন্ন পদ্ধতি রয়েছে:
– **ফাইন-নিডেল অ্যাসপিরেশন (এফএনএ)**: ডিম্বাশয়ের টিউমার থেকে টিস্যুর একটি ছোট নমুনা বের করতে একটি পাতলা, ফাঁপা সুই ব্যবহার করা হয়।
– **কোর বায়োপসি**: একটি বৃহত্তর সূঁচ ব্যবহার করা হয় একটি আরো উল্লেখযোগ্য টিস্যুর নমুনা পেতে।
– **সার্জিক্যাল বায়োপসি**: কিছু ক্ষেত্রে, একজন সার্জন অস্ত্রোপচারের সময় একটি টিস্যুর নমুনা পেতে ল্যাপারোস্কোপি বা ল্যাপারোটমি করতে পারেন।
6. **অন্বেষণমূলক সার্জারি**:
– নির্দিষ্ট পরিস্থিতিতে, বিশেষ করে যখন অন্যান্য পরীক্ষার পরে রোগ নির্ণয় অনিশ্চিত থাকে, তখন একজন সার্জন ডিম্বাশয় এবং পার্শ্ববর্তী গঠনগুলি সরাসরি কল্পনা করতে এবং বিশ্লেষণের জন্য টিস্যুর নমুনা পেতে একটি অনুসন্ধানমূলক অস্ত্রোপচার (ল্যাপারোস্কোপি বা ল্যাপারোটমি) করতে পারেন।
জরায়ূর পলিপাস
জরায়ূর পলিপাসের সংজ্ঞা : ইহার শ্রেণীবিভাগ লিখ ৷ জরায়ূর পলিপাস- জরায়ূর ভিতর মিউকাস, মেমব্রেণে সৃষ্ট এক প্রকার বোঁটাযুক্ত ছোট ছোট সিষ্ট তৈরী হয়ে ঝুলে থাকে, ইহাকে পলিপাস বলে ।
আকার, স্থান ও চরিত্র অনুযায়ী জরায়ূর পলিপাসকে ৪ ভাগে ভাগ
করা যায় । যথা ঃ
১ । মিউকাস পলিপ ।
২ । ফাইব্রয়েড পলিপ ।
৩। প্লাসেন্টাল পলিপ ।
৪ । ম্যালিগন্যান্ট পলিপ ।
জরায়ুর মুখের প্রদাহ:
ক) জরায়ুর মুখের প্রদাহের (Inflammation of the mouth of uterus) কারণ ও লক্ষণ ।
কারণ—
(ক) যৌন সংক্রামক (STD) কোন রোগ, যেমন— গনোরিয়া
(খ) অধিক যৌন সঙ্গীর সহিত যৌন মিলন ।
(গ) TB রোগ
(ঘ) সেপটিক এবরশন-
(ঙ) MR ও ভ্যাজাইনাল, এবরশন
(চ) জরায়ুর মধ্যে ডাইলেটর, রেডিয়াম টিউব এবং IUCD প্রবেশ করানো ইত্যাদি ।
লক্ষণ-
(ক) এনিমিয়া
(খ) উচ্চজ্বর ও ট্যাকিকার্ডিয়া (Tachycardia)। (গ) দুর্গন্ধযুক্ত, পুঁজমিশ্রিত ভ্যাজাইনাল ডিসচার্জ । (ঘ) অতিরিক্ত রক্তস্রাব ।
(ঙ) জরায়ু ব্যথাযুক্ত ও স্বাভাবিকের তুলনায় বড় হয় ইত্যাদি ।
সার্ভিক্স ক্যানসার
সার্ভিক্স ক্যানসার কি? সারভাইক্যাল ইরোসন ও সারভাইক্যাল ক্যানসারের মধ্যে পার্থক্য লিখ ।
সারভিক্স ক্যান্সার– জরায়ূর গ্রীবার অস্বাভাবিক কোষবৃদ্ধি বা দুষ্ট ক্ষতকে সারভিক্স ক্যান্সার বলে। জরায়ুতে যত প্রকার ম্যালিগন্যান্ট নিওপ্লাষ্টিক গ্রোথ হয় তার মধ্যে শতকরা প্রায় ৬৫% সারভিক্স ক্যানসার ।
সারভাইক্যাল ইরোশন ও সারভাইক্যাল ক্যানসারের পার্থক্য:
সারভাইক্যাল ইরোসন –
- জরায়ূর গ্রীবায় ঘষা লাগা বা কোন রাসায়নিক দ্রব্যের ফলে জরায়ুর গ্রীবার টিস্যুর ক্ষত ।
- জন্ম নিয়ন্ত্রণের কোন রাসায়নিক বস্তুর প্রভাবে, কোন রোগ জীবণুর দ্বারা, অতিরিক্ত সঙ্গম ইত্যাদি ইহার কারণ ।
- সব সময় জ্বালা, ব্যথা নাও, থাকিতে পারে ।
- সঙ্গমকালে রক্তপাত নাও হতে পারে ।
- সদৃশ লক্ষণ অনুসারে সহজে ও দ্রুত আরোগ্য হয় ৷
সারভাইক্যাল ক্যানসার –
- জরায়ূর গ্রীবার টিস্যুর ম্যালিগনেন্ট নিওপ্লাষ্টিক গ্রোথ ।
- প্রকৃত কারণ অজানা, অধিকাংশ সময় বংশগত ।
- সব সময় ব্যথা, জ্বালা ইত্যাদি থাকে ।
- সঙ্গমকালে রক্তপাত হয় ।
- আরোগ্য কঠিন হলেও হোমিওপ্যাথিক চিকিৎসায় ভাল হওয়ার সম্ভাবনা থাকে ।
সার্ভিক্স ক্যানসারের লক্ষণাবলী :
(ক) যৌনি হইতে পানির মত স্রাব বাহির হয় ।
(খ) যৌনি পথে অত্যধিক রক্তক্ষরণ, ফুলকপি ধরনের টিউমারে রক্তক্ষরণ বেশী হয় ।
(গ) যৌন মিলনে রক্তপাত ।
(ঘ) কখনো বেদনা থাকে, কখনো থাকে না ।
সার্ভিক্স ক্যানসারের চিকিৎসা:
হোমিওপ্যাথি মতে ধাতুগত চিকিৎসা এবং সদৃশ লক্ষ নিমোক্ত ঔষধগুলি ব্যবহৃত হয়। যেমন থুজা, কার্সিনোসিন কোনিয়ম, ল্যাকেসিস, ক্রোটেলাস, এক্স-রে, অরাম মেট, হিপার সালফার ইত্যাদি ।
ডিম্বনালীর প্রদাহ
ডিম্বনালীল প্রদাহ (Salpingitis) (Salpingo-Orphoritis)(সালপিঙ্গো ওফোরাইটিস) – উপরের দিকে বিস্তার লাভ করা জীবাণু সংক্রামণের ফলে যখন ফেলোপিয়ান টিউবে ও ওভারীর টিস্যু সমূহে প্রদাহ সৃষ্টি হয় তাকে ডিম্বনালীর প্রদাহ বলে । ফেলোপিয়ান টিউবে প্রদাহ সব সময়ই ওভারীকে আক্রমন করে ৷
ডিম্বনালীর প্রদাহের চিকিৎসা পদ্ধতি-
১ । বিছানায় পূর্ণ বিশ্রাম নিতে হবে ।
২। নীচের পেটে শুকনো গরম প্রয়োগ করিতে হইবে
৩ । কোষ্ঠ কাঠিন্য দূর করিতে হইবে, তরল খাদ্য খেতে হবে ।
৪ । যদি রোগীর অবস্থা খারাপ থাকে তাহলে I. V ফ্লুইড দিতে হবে ।
সদৃশ লক্ষণ অনুসারে হোমিওপ্যাথিক ঔষধ প্রয়োগ করিতে হইবে। যেমন- একোনাইট, এপিস, আর্নিকা, আর্সেনিক ক) বেলেডোনা, কলোসিন্থ, মাকমল, নাক্স ভমিকা, ফসফরাস, ক্যাল- হাইপো, জিঙ্কাম, ষ্টেফিসাগ্রিয়া ইত্যাদি ।
এন্ডোমেট্রাইটিস
এন্ডোমেট্রাইটিস (Endometritis): জরায়ুর ভিতরের দিকে যে মিউকাস মেমব্রেনের নির্মিত স্তরটি থাকে তার নামএন্ডোমেট্রিয়াম। এই এন্ডোমেট্রিয়াম স্তরের প্রদাহ হলে তাকে এন্ডোমেট্রাইটিস বলে ।
এন্ডোমেট্রাইটিসের কারণ:
১। সূতিকাবস্থায় ও গর্ভপাতের পর জরায়ূর মধ্যে জীবাণু সংক্রামন ঘটিলে বা সেপটিক এবোরশন হলে ।
২। ডি, এন্ড, সি করার পর ।
৩। গনোরিয়া দ্বারা আক্রান্ত হলে ।
৪ । জরায়ুতে যদি পূর্বেই পলিপ, ক্যানসার ইত্যাদি থাকে । ৫ । জরায়ূর মধ্যে I.U.C.D প্রবেশ করান হলে ইত্যাদি ।
এন্ডোমেট্রাই-টিসের প্রধান উপসর্গ:
১। লিউকোরিয়া বা জরায়ূ হইতে রক্তমিশ্রিত স্রাব নিঃসরণ ২। খুব জ্বর, পূজ মিশ্রিত যৌনিরস, জরায়ূ ব্যথাযুক্ত এবং স্বাভাবিকের তুলনায় বড় হয় ।
৩। গনোকক্কাস দ্বারা আক্রান্ত হলে- এন্ডোমেট্রাইটিসের ক্ষেত্রে জরায়ূ হতে অনবরত রক্তক্ষরণ ।
৪ । কোমরে ও পাছায় বেদনা বিশেষতঃ নড়াচড়া করিলে । ৫ । অনিয়মিত ঋতুস্রাব কিন্তু পরিমাণে বেশী ।
এন্ডোমেট্রাইটিস সাধারণতঃ দীর্ঘ মেয়াদী হয় না কারণ প্রতিমাসে ঋতুস্রাবের সময় জরায়ূ ঝিল্লী ঝড়ে পড়ার জন্য দীর্ঘমেয়াদী সংক্রামন টিকে থাকতে পারে না ।
পেলভিক সেলুলাইটিস
পেলভিক সেলুলাইটিস:
পেলভিসের সেলুলার কানেকটিভ টিস্যুর প্রদাহকে পেলভিক সেলুলাইটিস বলে । ইহার অন্যতম প্রধান কারণ প্রসব ও গর্ভপাত । ইহার লক্ষণাবলী নিম্নরূপ-
১। জ্বরের সহিত শীত কম্প দেখা দেয়, তারপর ব্যথা। জ্বর ও ব্যথা তলপেটে দেখা দেয় ।
২ । তলপেটে স্পর্শকাতরতা দেখা দেয়
৩। গা-বমি বমি এবং তিক্ত বমন হতে পারে ।
পেলভিক সেলুলাইটিস এর কারণ:
পেলভিক সেলুলাইটিস কখনো পিউবটির পূর্বে বা গর্ভপাত অথ সন্তান প্রসব করার পূর্বে হয় না । ইহার কারণ সন্তান প্রসবের সময়, অবৈধ গর্ভপাতের সময় অথবা জরায়ূ অস্ত্রপাচারের সময় জরায়ূগ্রীব ক্ষতের মধ্য দিয়া রোগ জীবাণু প্রবেশ করিয়া সংক্রামন ঘটায় ।
যৌনি প্ৰদাহ (Vaginitis)
যৌনি প্রদাহ: ভ্যাজাইনার লাইনিং এর মিউকাস মেমব্রেনের প্রদাহকে যৌনি প্রদাহ বলে । সাধারনতঃ গনোরিয়ার আক্রমনে এই প্রদাহ হয় । তা ছা মিউকাস মেমব্রেণে কোন কারণে আঘাত প্রাপ্তির ফলেও হয় । মেয়েদে পিউবার্টির আগে এই সমস্যা বেশী দেখা যায়, বয়স্ক মহিলাদে যৌনিতে যৌনির নিজস্ব প্রদাহ প্রতিরোধ ক্ষমতা আছে । খাদ্যে ভিটামি “বি” ও “সি”-এর অভাব, অপরিচ্ছন্ন অর্ন্তবাস বা কাপড় পড়ার অভ্যা হরমোনের গোলযোগ প্রভৃতি কারণে যৌনি প্রদাহ হতে পারে । সদৃশ লক্ষণ অনুসারে নিম্নলিখিত হোমিওপ্যাথিক ঔষধ ব্যবহার করিতে হইে যেমন, এলুমিনা, ক্যাল— কার্ব, হাইড্রাসটিস, সালফার পালসেটিল ক্রিয়োজোট, সিপিয়া, থুজা, ইত্যাদি ।
প্রুরাইটিস ভালভা
প্রুরাইটিস ভালভা:
প্রুরাইটিস ভালভা বা যৌনির চুলকানি- ইহা ভালভার এক উত্যক্তকর অবস্থা, যেখানে খুবই চুলকানোর ইচ্ছা জাগে এবং অস্বস্তিকর চুলকানিতে রোগিনী অস্থির হইয়া পড়ে ।
প্রুরাইটিস ভালভার কারণ:
১। জীবাণু সংক্রামন, যেমন ট্রাইকোমোনাস দ্বারা সংক্রামন ২। দেহে আয়রণ, ভিটামিন-এ, ভিটামিন-বি, ক্যালসিয়াম প্রোটিনের অভাব হলে ।
৩। জন্ডিস, ইউরেমিয়া, হজকিনস ডিজিজ ইত্যাদি রোগের দ্বারা টক্সিন অবস্থা
৪। ডায়াবেটিস মেলিটাস হলে
৫ । শ্বেতপ্রদর, জরায়ূর স্থানচ্যুতি, জরায়ূর ক্যানসার, প্রভৃতি কারণে
৬। ভালভার কোন চর্মরোগ, যেমন টিনিয়া, স্কাবিস, হারপিস ইত্যাদি ।
৭ । সূতাকৃমির ফলে
৮। মানসিক ও যৌন অশান্তির কারণে ।
হেমাটোকলপোস ( Haematocolpos )
সতীচ্ছদ অক্ষত থাকিলে প্রতিমাসে মাসিকের রক্ত বাহির হইতে না পেরে যৌনির মধ্যে জমা হয়, ফলে তলপেটে ব্যথা অনুভব করে, এই অবস্থাকে হেমাটোকলপোস বলে ।
ফেলোপিয়ান টিউব (ডিম্বনালী)
ফেলোপিয়ান টিউব: জরায়ূ ফান্ডাসের দুপাশ থেকে দুটিনালী বের হয়ে দুদিকে যায় । যাদের শেষ প্রান্তটা দেখতে অনেকটা ফানেলের মত এই নালী দুটিকে ফেলোপিয়ান টিউব বলে । ইহার কাজ
১। প্রতি ২৮দিন পর পর ডিম্বকোষ (Ovary) থেকে যে ডিম্ব ফেটে বের হয় তা সঙ্গে সঙ্গে ডিম্ব নালীর ওভারিয়ান ফিমব্রিয়া আকর্ষণ করে টেনে সরাসরি ডিম্বানালীর এমপুলাতে (Ampulla) নিয়ে আসে। এই এমপুলাতেই গর্ভসঞ্চার ঘটে । ডিম্বনালীর নিঃসরণে থাকে লেকটেট, পাইরুভেট এবং বাইকার্বোনেট সহ বিবিধ রাসায়নিক দ্রব্য। নিঃসরণে কেপসিটেশন (capacitation) প্রক্রিয়ার মাধ্যমে শুক্রানু ও ডিম্বাণুর পরিপক্কতা ঘটে ।
২। রস ক্ষরণ করে জরায় থেকে আগত শুক্রাণুর অগ্রসর হওয়াকে নিরাপদ করে ফার্টিলাইজেশনে সাহায্য করে ।
৩। সফল নিষিক্ত ডিম্বকে জাইগোটে পরিণত করে আবার জরায়ুতে পাঠিয়ে দেয় ।
যৌন রোগ
যৌনব্যাধি (Venereal disease)- যে সকল ব্যাধি যৌনক্রিয়ার মাধ্যমে একদেহ থেকে অন্যদেহে সংক্রামিত হয় তাহাদিগকে যৌনব্যাধি বলে । যেমন এইডস, সিফিলিস, গনোরিয়া ইত্যাদি’।
রোগের নাম- জীবানুর নাম- জীবানুর ধরন
- গনোরিয়া- নাইসেরিয়া গনোরিয়া- ব্যাকটেরিয়া
- সিফিলিস- ট্রিপনিমা পেলিডাম- ব্যাকটেরিয়া
- এইডস-এইচ, আই, ভি-ভাইরাস
গনোরিয়ার লক্ষণাবলী:
পুরুষদের গনোরিয়ার লক্ষণ
১ । ইউরিথ্রাইটিস
২ । প্রস্রাব করার সময় ব্যথা ও জ্বালা
৩ । প্রস্রাবের সাথে পূঁজ নির্গত হয় ।
৪। প্রচুর পরিমাণে বা খুবই অল্প পরিমানে শ্লেস্মা ও পূঁজমিশ্রিত ঘন স্রাব ।
৫ । মূত্রনালীর মুখে বা অভ্যন্তরে ছোট ছোট ক্ষত সৃষ্টি হয়, প্রস্রাবের পর লিঙ্গে চাপ দিলে সামান্য পূঁজ নির্গত হয় ।
৬ । পায়খানা করার সময় কোঁথ দিলে প্রস্রাব দ্বার দিয়া বীর্যের মত সাদা সাব বাহির হয়
৭। কুচকীর লিম্ফ গ্রন্থি’ ফোলে ও বেদনা হয় ।
মহিলাদের গনোরিয়ার লক্ষণ:
১ । প্রায় ৫০% মহিলাদের কোন লক্ষণ থাকে না । ২ । ভ্যাজাইনাইটিস
৩। ভ্যাজাইনাতে চুলকানি
8 জরায়ুর স্রাব,থাকে । ৫ । ঘন ঘন প্রস্রাব ৷
৬। প্রস্রাব পরিমানে কম
৭ । জরায়ু ফুলে যায়
৮ । ঋতুস্রাব অনিয়মিত, শ্বেতপ্রদর ও মূত্রনালী হতে পূঁজ নির্গত হয়। ৯ । অনেক সময় রক্ত বা রক্ত মিশ্রিত পূঁজ নির্গত হয়
১০ । ডিম্বনালী বা ডিম্বকোষ আক্রান্ত হলে সন্তান ধারণ ক্ষমতা নষ্ট হয়ে যায় । ১১। কুচকীর লিম্ফ ফুলে যায় ।
গনোরিয়ার কারণ: গনোরিয়া একটি যৌন সংক্রামন ব্যাধি এই রোগের জীবাণুর নাম নাইসেরিয়া গনোরি, যা সঙ্গমের মাধ্যমে একজন সংক্রামিত পুরুষের কাছ হতে একজন রমণীর মধ্যে আসে, আবার রমণীর কাছ হতে একজন পুরুষের কাছে যায় ।
গনোরিয়ার লক্ষণাবলী:গনোরিয়ার আক্রমণ দুইভাবে প্রকাশ পায় ৷
১। একিউট গনোরিয়ার লক্ষণাবলী
ক) ইউরেথ্রাইটিস – মূত্রনালী প্রদাহ
খ) বার্থলিনাইটিস- বার্থথোলিন গ্লান্ডের রোগ গ) ভালভাইটিস –কামাদ্রি প্রদাহ ঘ) সিসটাইটিস- মূত্রথলির প্রদাহ ঙ) প্রোকটাইটিস- পায়ূপথের প্রদাহ চ) সারভাইসিটিস- জরায়ূ গ্রীবার প্রদাহ
২। ক্রনিক গনোরিয়ার লক্ষণাবলী
ক) কোমর ব্যথা
খ) বার্থথোলিন গ্লান্ডের সিসটিক ফোলা গ) পূরাতন মূত্রনালী প্রদাহ ঘ) প্রোকটাইটিস ঙ) যৌন মিলনে ব্যথা
চ) বার বার প্রস্রাব হওয়া ও প্রস্রাবের সময় জ্বালা পোড়া করা, মূত্রথলি হতে মূত্র নিঃসরণে অক্ষম।
ঘ) গনোরিয়া রোগীর চিকিৎসা পদ্ধতি লিখ । গনোরিয়া রোগীর চিকিৎসা পদ্ধতি
ক) প্রচুর পরিমাণে পানি পান করতে হবে খ) বিশ্রাম নিতে হবে
গ) ঘন স্রাবের জন্যে জীবাণুমুক্ত প্যাড ব্যবহার করিতে হইবে ঘ) যৌন মিলন থেকে বিরত থাকতে হবে ।
সদৃশ লক্ষণ অনুসারে হোমিওপ্যাথিক ঔষধ ব্যবহার করিতে হইবে। যেমন—
ক্যান্থারিস- প্রস্রাবের সঙ্গে রক্ত ও জ্বালাপোড়া ।
ক্যানবিস স্যাট—-কোষ্ঠবদ্ধতার সহিত প্রস্রাব বন্ধ, প্রস্রাব কয়েক ধারায় বিভক্ত, প্রস্রাব ত্যাগকালে জ্বালা, উহা মূত্রাধার পর্যন্ত বিস্তৃত হয়। মূত্রযন্ত্র হতে মনে হয় ফোটা ফোটা পানি পড়ছে । রোগীকে পা ফাঁক করিয়া চলিতে হয় ।
মার্কসল— রোগীর ঠান্ডা বা গরম সহ্য হয় না, মুখ হইতে লালা পড়ে । প্রচুর ঘাম হয়, ঘামে দুর্গন্ধ, ঘামে রোগের উপশম হয় না, প্রস্রাব করিবার সময় মূত্র নালীতে জ্বালা । হাইড্রাসটিস- সর্বদা পাকস্থলীতে খালি খালি বোধ, কিন্তু আহারে অরুচি, মুখে তিতা স্বাদ, পর্যায়ক্রমে গরম ও শীত বোধ, যৌনির ভিতর ঘা, যৌনি হতে হলদে আঠার মত স্রাব ।
সিফিলিস কাদের হয় এবং কেন হয়:
নিম্নোক্ত ব্যক্তিদের সিফিলিস হয়
১। সিফিলিস আক্রান্ত রোগীদের সঙ্গে যৌনক্রিয়ার ফলে ।
২ । সিফিলিস আক্রান্ত পিতা-মাতার সন্তানেরা রক্তে সিফিলিস বিষ নিয়ে জন্মগ্রহণ করে ।
৩ । সিফিলিস আক্রান্ত রোগীকে চুমু খেলে ।
৪ । রোগীর ব্যবহৃত জামা-কাপড়, ক্ষুর ইত্যাদি ব্যবহার করিলে । ৫ । সিফিলিস রোগীর দেহে ব্যবহৃত সূই সুস্থ মানুষ ব্যবহার করিলে ।
সিফিলিসের চিকিৎসা ব্যবস্থা:
১। আক্রান্ত রোগীর অন্যের সঙ্গে যৌন মিলন বন্ধ রাখিতে হবে । ২ । অধিক পরিমাণে পানি ও ডাব খেতে হবে ।
৩ । ক্ষতস্থান গরম পানি দ্বারা পরিস্কার রাখতে হবে । ৪ । প্রত্যেহ জামাকাপড় সাবান দিয়া কাঁচিতে হবে । ৫। মুক্ত বাতাসযুক্ত স্থানে বসবাস করিতে হবে। ৬ । লঘু ও পুষ্টিকর খাবার খেতে হবে ।
৭। গর্ভবর্তী অবস্থায় রোগ ধরা পড়লে প্রয়োজনে গর্ভপাত করিতে হইরে এবং মাতা-পিতা সম্পূর্ণ রোগমুক্ত না হওয়া পর্যন্ত সন্ত ান জন্মদান বন্ধ রাখতে হবে ।
৮। যদি গর্ভপাত হয়ে যায় তবে সার্জন দ্বারা জরায়ূ কিউরেট করাতে হবে ।
লক্ষণ অনুসারে নিম্নোক্ত হোমিওপ্যাথিক ঔষধ ব্যবহার করতে হবে। যেমন- সিফিলিনাম, মার্কসল, মার্ক-কর, নাইট্রিক- এসিড, ল্যাকেসিস, অরাম মেট, কার্বো-এনিমেলিস, অরাম-মেট, আসেনিক, থুজা, সালফার, মেজোরিয়াম, সার্সাপারিলা, ফাইটো, হিপার, ফসফরাস ইত্যাদি ।
এইডস (AIDS)-(Acquired Immuno Deficiency syndrome) ইহা একটি ভাইরাস জনিত যৌন রোগ। এই রোগের ভাইরাসের নাম HIV (Human Immuno Deficiency Virus ) সাধারণতঃ যৌন মিলনের ফলে আক্রান্ত দেহ হতে সুস্থ্য দেহে এই ভাইরাস প্রবেশ করে । ইহা ছাড়া ব্লাড ট্রান্সফিউশান, আক্রান্ত রোগীর ব্যবহৃত ইনজেকশন, আক্রান্ত মায়ের গর্ভের সন্তান, এই রোগে আক্রান্ত হয় ।
লক্ষণ: এই রোগের ফলে শরীরের ওজন কমে যায় । কোন অসুখ হলে তা আর আরোগ্য হয় না। অন্যান্য লক্ষণের মধ্যে ত্বকের স্পর্শানুভূতি অংশিকভাবে লোপ পায়, মায়েলাইটিস (Myelitis) বা স্পাইনাল কর্ডের প্রদাহ, ক্রনিক উদরাময়, চুলকানি বিহীন ক্ষত, ইত্যাদি রোগটি খুব মারাত্মক, এর নির্দিষ্ট কোন চিকিৎসা নাই ।
এইড্স এর কারণ : AIDS- (Acquired Immune Deficiency. Syndrome)- এর কারণ
ক) সাধারণতঃ যৌন মিলনের ফলে আক্রান্ত দেহ হতে সুস্থ দেহে এই ভাইরাস জনিত রোগ প্রবেশ করে ।
খ) ব্লাডট্রান্সফিউশান, আক্রান্ত রোগীর ব্যবহৃত ইনজেকশন, আক্রান্ত মায়ের গর্ভের সন্তান এই রোগে আক্রান্ত হয় ।
প্রতিরোধ ব্যবস্থা:
ক) জনসাধারণের কাছে এইচ.আই.ভি দ্বারা আক্রান্ত হলে কি.. অবস্থা হবে এবং কি কি ভাবে একজনের থেকে অন্যজনের
কাছে যেতে পারে সে সম্বন্ধে অবগত করাতে হবে ৷
খ) কনডম ব্যবহার করতে হবে ।
গ) পতিতালয়ে যাওয়া বন্ধ করতে হবে ।
ঘ) রক্ত বা রক্তের প্রডাক্টগুলো কারও শরীরে দেওয়ার আগে পরীক্ষা করতে হবে ।
ঙ) যারা নেশাগ্রস্থ, ইনজেকশনের সিরিঞ্জ যারা ভাগাভাগি করে ব্যবহার করে, তাদেরকে এ রোগ সম্বন্ধে বুঝাতে হবে ।
চ) গর্ভাবস্থায় এইচ.আই.ভি পরীক্ষা করতে হবে ।
ছ) যারা ‘এইচ.আই.ভি পজিটিভ তাদের গর্ভধারণ থেকে বিরত থাকতে হবে। এইচ.আই.ভি আক্রান্ত মা শিশুকে বুকের দুধ পান করানো থেকে বিরত থাকতে হবে ।
ঝ) গর্ভস্থ ভ্রূণ এইডস ভাইরাস দ্বারা আক্রান্ত হইয়াছে কিনা যদি প্রসবের আগেই পরীক্ষা করে জানা যায় তা হলে গর্ভপাত করানো উচিত ।
লিউকোরিয়া (শ্বেত প্রদর) (Leucorrhoea)
লিউকোরিয়া: যৌনি থেকে স্বাভাবিক নিঃসৃত রসের পরিমাণ বেশী হলে ও সেই সঙ্গে প্রদাহ থাকিলে তাকে লিউকোরিয়া বলে। এই নিঃসৃত স্রাবে অতিরিক্ত শ্বেতকণিকা বা কোন পুঁজ থাকিবে না । ইহা সাধারণত দেখা যায় ওভুলেশনের সময়, গর্ভধারণের পর, কোষ্ঠকাঠিন্য ইত্যাদি থাকিলে । সদৃশ লক্ষণ অনুসারে হোমিওপ্যাথিক ঔষধ প্রয়োগ করিলে সম্পূর্ণ ভাল হয়ে যায়, যেমন এলুমিনা, ক্রিয়োজোট, ক্যাল-কার্ব, বোরাক্স, সিপিয়া, পালস ইত্যাদি ।
লিউকোরিয়ার চিকিৎসা:
ক) জন্মনিয়ন্ত্রনের কোন যন্ত্র ব্যবহার করিলে যেমন: I.U.C.D, তা বাহির করিয়া ফেলিতে হইবে ।
খ) যৌন মিলন থেকে বিরত থাকতে হবে ।
গ) ফুটানো পানির সহিত পরিমাণমত লবণ/খাওয়ার ভিনিগার / হাইড্রোজেন পারঅক্সাইড মিশ্রিত করে যোনি পরিষ্কার করতে হবে ।
ঘ) গর্ভবতী মহিলাদের ডুস ব্যবহার করা সম্পূর্ন নিষেধ ।
সদৃশ লক্ষণ অনুসারে নিম্নোক্ত হোমিও ঔষধ হতে ঔষধ নির্বাচন করতে হবে। যেমন : সিপিয়া, বোরাক্স, পালস, এলুমিনা, ক্রিয়োজোট, ক্যাল-কাৰ্ব ইত্যাদি ।
লিউকোরিয়ার প্রতিরোধ ব্যবস্থা:
ক) পুরুষ যৌন সঙ্গীকে কনডম ব্যবহার করতে হবে ।
খ) জীবানুমুক্ত সেনিটারী টাওয়াল, আন্ডার ওয়ার ব্যবহার করিতে হইবে ।
গ) পরিবারের অন্য সদস্যরা ও রোগিনী, এক অন্যের জামা কাপড় ব্যবহার করা থেকে বিরত থাকতে হবে ।
লিউকোরিয়ার লক্ষণ:
ক) লিউকোরিয়ার নিঃসৃত রসে অতিরিক্ত শ্বেত কণিকা থাকে
খ) নিঃসৃত রসে পূজ কোষ (Puss Cell) থাকে না ।
গ) নিঃসৃত রস ডিমের সাদা অংশের মত বা হলুদ বা রক্তমিশ্রিত থাকতে পারে
ঘ) কষ্টকর মূত্রস্রাব (Painful micturätion)
ঙ) Vulva তে ঘা থাকতে পারে ।
চ) ভালবা এর ত্বক ছড়ে যেতে পারে (Excoriation in the Vulva)
ছ) যৌনির দেওয়াল প্রদাহিত হতে পারে (Vaginal Walls are inflammed)
জ) চুলকানি থাকতে পারে
লিউকোরিয়ার কারণ:
১ । জরায়ু, সার্ভিক্স এবং যৌনিতে অধিক রক্তপ্রবাহের কারণে ।
২ । ওভামের ওভুলেশনের সময় ।
৩ । ঋতুস্রাবের পূর্ব স্তরে এন্ডোমেট্রিয়াল গ্রন্থি থেকে মিউকাস নিঃসৃত হওয়ার ফলে ।
৪। ক্রনিক সার্ভিসাইটিস ।
৫। সার্ভিক্যাল ইরোশন ।
৬ । গর্ভধারণ ।
৭। কোষ্ঠকাঠিন্য।
৮ । কোন যৌন রোগে আক্রান্ত হলে ।
৯ । জরায়ূর মুখের ক্যানসার ।
১০। ক্ষুদ্র কৃমির আক্রমণে ।
১১। হস্তমৈথুন, অতিরিক্ত যৌনক্রিয়া ইত্যাদি ।
বাধক (Dysmenorrhoea)
বাধক (Dysmenorrhoea): ব্যথাযুক্ত মাসিক ঋতুস্রাব যা রোগিণীর স্বাভাবিক জীবনযাত্রাকে ব্যাহত করে তাকে বাধক বলে ।মাসিক গোলযোগ, জরায়ুর ভিতরে এন্ডোমেট্রিয়ামে প্রদাহ, ফিব্রয়েড বা অন্য কোন টিউমার সিষ্ট প্রভৃতির জন্য বা যে কোন কারণে অস্বাভাবিক এই কষ্ট বোধ হয় । তবে দেখা গেছে, যাদের বেদনাযুক্ত ঋতুস্রাব, থাকে, তাদের সাধারণতঃ বেদনা সহ্য ক্ষমতা কম এবং এর একঘেঁয়ে জীবন যাপন করে থাকেন ।
বাধক বেদনার কারণ- তিনটি যথা-
১ । কনজেসটিভ (রক্তপ্রবাহ বৃদ্ধি পাওয়া)
ক) পেলভিক অর্গান সমূহের প্রদাহ
খ) জরায়ূর মাইওমাটা (Myomata), এডিনোমাইওমাটা (Ademomyomata)
গ) মাসিক পূর্ব কোন টেনশন থাকিলে ।
২। স্পাজমোডিক (Spasmodic) বা মাংসপেশীর অক্ষেপজনিত ।
ক) জরায়ূর গঠনে বিকৃতি থাকিলে ।
খ) পোলারিটির অভাবে -জরায়ূ বডি সঙ্কুচিত হলে জরায়ূর গ্রীবা প্রসারিত হয় । কিন্তু এ পোলারিটি নষ্ট হলে জরায়ূর বডি সঙ্কুচিত হলেও জরায়ূ গ্রীবা সংকোচিত থাকিয়া যায় ফলে ঋতুস্রাবের রক্ত জরায়ূ গ্রীবার পথে বাহির হতে অসুবিধা হয় ।
গ) মাসিকের রক্ত ভালভাবে তরল না হইলে ।
ঘ) জরায়ু সংকোচনের ফলে জরায়ূর মাংসপেশীতে রক্ত চলাচলে ব্যঘাত সৃষ্টি হওয়ায় স্পাজমোডিক
ডিসমেনোরিয়ার ব্যথা হয় ।
ঙ) যে ঋতুস্রাবে ডিম্বোস্ফোটন ঘটে সেই ঋতুস্রাবে হরমোনের তারতম্য ঘটিলে ।
চ) যারা বসে বসে কাজ করে, যাদের বেদনা সহ্য করার ক্ষমতা কম এবং যারা এক ঘেঁয়ে জীবন যাপন করে ।
৩। মেমব্রেনাস ডিসমেনোরিয়া- ঋতুস্রাবের সময় যদি সম্পূর্ণ এন্ডোমেট্রিয়াল কাষ্ট (Endornetrial cast) বেরিয়ে আসে ।
বাধক বেদনার লক্ষণাবলী:
১ । ঋতুস্রাবের কয়েকদিন পূর্ব হতে কোমরে ও তলপেটে ব্যথা হয় । ২ । ব্যথার সঙ্গে কোষ্ঠ কাঠিন্য বা গ্যাস জনিত কারণে পেট ফুলিয়া যাইতে পারে
৩। ব্যথা থামিয়া থামিয়া ও মোচড়ানি ধরনের হয়, ব্যথা পায়ের দিকে ছড়িয়ে পড়ে ।
৪ । বমি বমি ভাব ও বমি হয়
৫ । রক্তস্রাব স্বাভাবিকের চেয়ে কম হয়
৬। মাসিকের রক্তের সঙ্গে এন্ডোমেট্রিয়ামের কাষ্ট পাওয়া যায় ।
৭ । অবিবাহিত ও বন্ধ্যা মেয়েদের বেশী দেখা দেয়
৮ । অনেক সময় কালচে ও জমাট বাধা রক্তস্রাব হয় ।
বাধাজনিত বাধকের কারণগুলি :
ক) সারভিক্স বা ভ্যাজাইনার গতিপথের মুখ বন্ধ বা অবরুদ্ধ হয়ে পড়লে খ) হাইমেনের গতিপথ অবরুদ্ধ থাকিলে ।
গ) সারভিক্সের মুখ সরু হয়ে পড়লে ।
ঘ) জরায়ু স্বাভাবিক অবস্থার চেয়ে বেঁকে থাকলে ।
ঙ) সারভিক্সে ফাইব্রয়েড টিউমার থাকিলে ।
চ) ইউটেরাইন পলিপাস থাকিলে ইত্যাদি ।
বাধকের (Dysmenorrhoea) শ্রেণীবিভাগ: বাধককে নিম্নোক্ত শ্রেণীতে ভাগ করা হয়েছে ।
ক) কনজেসটিভ (Congestive)- রক্ত প্রবাহ বৃদ্ধির ফলে যেমন- মাসিকের পূর্বে কোন টেনশন থাকিলে ।
খ) স্পাজমোডিক (Spasmodic)- মাংসপেশীর আক্ষেপের • ফলে, যেমন— জরায়ুর গঠন বিকৃতি থাকিলে ।
গ) মেমব্রেনাস (Membranous) – রক্তের সঙ্গে মেমব্রে বাহির হয়, অর্থাৎ সম্পূর্ণ এন্ডোমেট্রিয়াল কাষ্ট বেরিয়ে আসে ঘ) অবস্ট্রাকটিভ (Obstructive)- জেনিটাল ক্যানেলে কো বাধার সৃষ্টি হলে, যেমন- ইউটেরাইন পলিপাস ।
ঙ) বাধকের (Dysmenorrhoea) চিকিৎসা বর্ণনা কর । ব্যথাযুক্ত মাসিক যা রোগিণীর স্বাভাবিক জীবন যাত্রাকে ব্যহত করে তাহাকে ডিসমেনোরিয়া বা বাধক বেদনা বলে ।
বাধকের চিকিৎসা পদ্ধতি:
১ । রোগিনীকে অতিরিক্ত কার্বহাইড্রেট বর্জন করিতে হবে । ২ । নির্দিষ্ট ব্যায়াম করতে হবে ।
৩ । কড়া জোলাপ নিষেধ ।
৪ । লক্ষণ অনুসারে নিম্নলিখিত হোমিওপ্যাথিক ঔষধগুলি ব্যবহার করা যাইতে পারে ।
পালসেটিলা- রজঃস্রাব বিলম্বে এবং পরিমাণে কম, কাল, চাপচাপ এবং পরিবর্তনশীল রজঃস্রাব, থামিয়া থামিয়া হয়। ব্যথায় রোগীনি কুঁকড়ে দুভাজ হইয়া পড়ে। গায়ের জামা-কাপড় ফেলিয়া দেয়, ঘরের জানালা কপাট খুলিয়া রাখিতে বলে । ঋতুকালে শীতবোধ করে কারণ রোগিনীর লক্ষণ পরিবর্তনশীল। রোগিনী কাঁদুনে স্বভাব, সন্ধ্যার সময় মন খারাপ থাকে ।
এপিস মেল- তলপেটে হুল ফোটান ব্যথা ও জ্বালা, স্পর্শকাতরতা ।, ঠান্ডা প্রয়োগে আরামবোধ করে। ঘর্মহীনতা ও পিপাসাহীনতা । অপটুতা- হাত হতে জিনিসপত্র পড়ে যায় ।
স্যাবাইনা— প্রসব বেদনার মত ব্যথা। ঐ ব্যথা উরু পর্যন্ত ছড়াইয়া পড়ে । কোমরের ব্যথা বস্তিকোটরের চারদিকে ছড়াইয়া পড়ে । হাত পা ছড়াইয়া চিৎ হইয়া শুইলে উপশম । মিষ্টি দ্রব্যে অস্বাভাবিক আকাঙ্খা । সঙ্গীত অসহ্য, তাতে স্নায়বিক দৌবল্য আনে । প্রাতে বিছানা হইতে উঠিলেই মাথা ঘোরে ।
সিমিসিফিউগা- রজঃস্রাবের সময় তলপেটে তীব্র বেদনা । বেদনা পিঠ হইতে আরম্ভ হইয়া কোমর ও জানু পর্যন্ত বিস্তৃত হয়। স্রাব যত বেশী হয় যন্ত্রনাও তত বাড়ে। তারপর হঠাৎ কমিয়া যায়। ঋতুস্রাব প্রচুর, কাল বর্ণ, চাপ চাপ, দূর্গন্ধযুক্ত। স্তনের নীচে ব্যথা, বামদিকে বেশী । মুখে মেচেতা । ঢাকা গাড়ীতে উঠলে ভয় করে ।
সিনিসিও – যক্ষ্মা ধাতের রক্তহীন ধাতের রক্তহীন স্ত্রীলোকদের বাধকসহ মূত্রকৃচ্ছতা । ঋতু প্রকাশের আগে গলা, বুক ও প্রসাবাধারে প্রদাহিক অবস্থা । ঋতুকালে তার উপশম হয়। ঋতু বিলম্বে প্রকাশ পায় । কোন বিষয়ে মানঃসংযোগ করিতে পারে না। পর্যায় ক্রমে উৎফুল্ল ও বিমর্ষভাব । মিষ্টিতে অরুচি। পায়ে শোথ। রাতে বিছানায় শুইয়া থাকিলে পা অত্যন্ত ঠান্ডাবোধ ।
এ্যামেনোরিয়া
এ্যামেনোরিয়ার লক্ষণ:যেমন
ক) ১৭ বছর হওয়ার পরও ঋতু স্রাব দেখা যায় না, অবিচ্ছিন্ন সতীচ্ছেদ ।
খ) শারীরবৃত্তীয় ঋতুবদ্ধতা-গর্ভাবস্থায়, শিশুকে স্তনদানের সময়, ঋতুনিবৃত্তির সময় ।
গ) জন্মনিরোধক বড়ি খাওয়ার পর বা বন্ধ করার পর ঋতুবদ্ধতা ।
ঘ) পিটুইটারী গ্রন্থিতে অপারেশনের পর ।
ঙ) থাইরয়েড গ্রন্থির অতিক্রিয়া ।
চ) ডিম্বাশয়ের কোন ব্যাধি ।
ছ) জন্মগতভাবে জরায়ুর ত্রুটি বা জরায়ু না থাকা ।
এ্যামেনোরিয়ার শ্রেণীবিভাগ :
যে কোন কারণে ঋতুস্রাব না হলে বা বন্ধ হয়ে গেলে তাকে এ্যামেনোরিয়া বলে ।
এ্যামেনোরিয়া বা ঋতুবদ্ধতা ২ প্রকার, যথা— :
ক) প্রাথমিক ঋতুবদ্ধতা (Primary amenorrhoea)
খ) মাধ্যমিক ঋতুবদ্ধতা (Secondary amenorrhoea)।
প্রাথমিক ঋতুবদ্ধতা- কোন রোগিনীর বয়স যাহাই হউক যদি জীবনে ঋতুস্রাব না হয়ে থাকে তাকে প্রাথমিক ঋতুবদ্ধতা বলে ।
যেমন-
১। গুপ্ত ঋতুবদ্ধতা (Cryptomenorrhoea) – যেমন অবিচ্ছিন্ন সতীচ্ছেদের ফলে ।
২। প্যাথলজিক্যাল— জরায়ু না থাকা বা গঠনগত বিকৃতি, ডিম্বাশয়ের কোন ত্রুটি বা ব্যাধির ফলে ইত্যাদি ।
মাধ্যমিক ঋতুবদ্ধতা- পূর্বে ঋতুস্রাব স্বাভাবিক ছিল কিন্তু বর্তমানে তিনটি ঋতুচক্র বা ৬ মাস ধরে ঋতুচক্র বন্ধ আছে তাকে মাধ্যমিক ঋতুবদ্ধতা বলে । যেমন-
১। গর্ভাবস্থায়,
২ । বাচ্চাকে স্তনদানের সময়,
৩। রজঃনিবৃত্তির বয়সে,
৪ । জরায়ু কেটে বাদ দেওয়া হলে,
৫ । পিটুইটারী বা থাইরয়েড গ্রন্থির অপারেশন ইত্যাদি ।
ঋতুবদ্ধতাকে আবার দুটি শ্রেণীতে ভাগ করা হয়েছে, যথা-
১। প্রকৃত ঋতুবদ্ধতা (True-amenorrhoea) – যৌবন আরম্ভের পূর্বে, গর্ভাবস্থায়, স্তনদানের সময়, রজঃনিবৃত্তির বয়সের পর, জরায়ুর ত্রুটি, অস্ত্রোপচার ইত্যাদি । ক) ফিজিওলজিক্যাল – যৌবন আরম্ভের পূর্বে, গর্ভাবস্থায়, স্তনদানের সময় রজঃনিবৃত্তির বয়সের পর । খ) প্যাথলজিক্যাল- জরায়ু না থাকা বা গঠনগত বিকৃতি, জরায়ু ফেলে দেওয়া, পিটুইটারী বা থাইরয়েড গ্রস্থির অপারেশন, ডিম্বাশয়ের কোন ত্রুটি বা ব্যাধি ইত্যাদি ।
২। মিথ্যা ঋতুবদ্ধতা (False-amenorrhoea)- ইহাতে ঋতুস্রাব সংগঠিত হয় কিন্তু কোন বাধার কারণে স্রাব বাহিরে আসিতে পারে না, যেমন-
ক) অক্ষত সতীচ্ছদ,
খ) সারভিক্স, ভ্যাজাইনার গতিপথের মুখ বন্ধ হয়ে যাওয়া ।
গ) সারভিক্সে ফাইব্রয়েড টিউমার,
ঘ) ইটটেরাইন পলিপাস ইত্যাদি ।
অ্যামোনোরিয়ার (Amenorrhoea) কারণগুলো:
— প্রাপ্ত বয়স্ক মেয়েদের ঋতুস্রাব না হলে বা অস্থায়ীভাবে বন্ধ হয়ে যাওয়াকে অ্যামোনোরিয়া বলে ।
ইহার কারণগুলি নিম্নরূপ:
১ । জন্মগতভাবে জরায়ূ না থাকিলে বা গঠনবৈকল্য থাকিলে ।
২। জরায়ূর গ্রীবায় ছিদ্র না থাকা, যৌনিপথ তৈরি না হওয়া, সতীচ্ছদে ছিদ্র না থাকা ।
৩। জেনিট্যাল ট্রাকের নীচের অংশে কোন কারণে আঘাত এ হলে, যেমন অপারেশন, কেমিক্যাল বার্ণ
৪ । ওভারী নষ্ট হয়ে গেলে বা কোন রোগ হলে ।
৫ । পিটুইটারী গ্লান্ডের কোন পীড়া ।
৬ । গর্ভাবস্থায় ৷
৭ । সন্তানকে স্তনদান করানোর সময় ।
৮ । মানসিক কারণ ।
৯ । থাইরয়েড গ্রন্থির কোন পীড়ার ফলে ।
এমোনোরিয়ার কারণগুলি: এমোনোরিয়া (Amenorrhoea) যে কোন কারণে ঋতুস্রাব বন্ধ হয়ে থাকার অবস্থা, ইহা কোন রোগ নয় বরং, উপসর্গ ।
কারণগুলি নিম্নে আলোচিত হইল-
১ । ফিজিওলজিক্যাল-যৌবনের আগে, গর্ভকালীন, বাচ্চাকে বুকের দুধ খাওয়ান কালীএবং মেনোপজের পর ৷
২। প্যাথলজিক্যাল
ক) প্রাইমারী আমোনোরিয়ার কারণ-
১ । জন্মগত জরায়ূ না থাকা বা জরায়ূ-অপরিপক্ক ।
২ । জেনিটাল ট্রাকের জন্মগত ত্রুটি ।
খ) সেকেন্ডারী এমোনোরিয়ার কারণ
১ । হিসটেরোটমি
২ । জেনিট্যাল ট্রাকের নীচের অংশের কোন বাধার কারণে যেমন · অপারেশনের সময় কোন আঘাত, ক্যামিক্যাল বার্ণ ।
৩। কোন রোগ বা অন্য কোন কারণে উভয় ওভারী নষ্ট হয়ে গেলে
৪ । পিটুইটারী গ্লান্ডের অসুখ ।
৫ । শরীর দূর্বল করে এমন মারাত্মক অসুখ ।
৬ । শোক, দুঃখ, ভয়, চিন্তা ইত্যাদি মানসিক কারণে ।
৭। দেহে হরমোনের অভাব ঘটিলে ।
৮। ডায়েবেটিস, যক্ষ্মা, ক্যানসার, নেফ্রাইটিস ইত্যাদি
রোগের কারণে
৯ । দেহে মেদ জমে স্থূলকায়ত্ব দেখা দিলে ।
এ্যামেনোরিয়ার চিকিৎসা ঃ
(ক) দুশ্চিন্তা মুক্ত থাকতে হবে (Reassurance) (খ) নিয়মিত ব্যায়াম করতে হবে (Psychotherapy)
(গ) কারণ নির্ণয় করে তা দূর করার ব্যবস্থা করতে হবে ।
(ঘ) গর্ভনিরোধক বড়ি খেলে তা বন্ধ করতে হবে ।
(ঙ) পূর্বে যার ঋতুস্রাব স্বাভাবিক ছিল তার বেলায় প্রেগনেন্সি টেস্টকরতে হবে।
(চ) সদৃশ লক্ষণ অনুসারে নিম্নোক্ত হোমিও ঔষধ ব্যবহার করতে হবে- পালসেটিলা, ফসফরাস, গ্রাফাইটিস, ফাইটোলক্কা, ভ্যালেরিয়ানা, এলুমিনা; একোনাইট, এগনাস-ক্যাকটাস ইত্যাদি ।
পিউবার্টি (যৌবন) (Puberty)
পিউবার্টি (puberty): পিটুইটারী গ্লান্ড থেকে সৃষ্ট যৌন হরমোনের ক্রিয়ায় পুরুষের অন্ডকোষ এবং মেয়েদের ডিম্বাশয়ের ক্রিয়া বৃদ্ধি পেয়ে পুরুষ ও মেয়েদের যৌনযন্ত্রাদি পূর্ণাঙ্গ হওয়া এবং তার ফলে দেহে ও মনে যে পরিবর্তন সৃষ্টি হয় যেমন পুরুষের গলার স্বর মোটা, যৌন কেশ, পুরুষত্ব প্রাপ্তি অবস্থা, বিপরীত লিঙ্গের প্রতি আকর্ষণ এবং মেয়েদের স্তন বড় হওয়া, যৌনযন্ত্রাদি পুষ্ট হওয়া, আবেগ প্রবণতা ও হেমমতা বৃদ্ধি পায়, যৌন কেশ, বিপরীত লিঙ্গের প্রতি আকর্ষণ, ঋতুস্রাব শুরু হওয়া প্রভৃতি লক্ষণমুক্ত অবস্থাকে পিউবার্টি বলে’।
মেনোপোজ (Menopause)
মেনোপোজ: মহিলাদের সাধারণভাবে ৪০-৪৫ বৎসরের মধ্যে ঋতুস্রাব বন্ধ হয়ে ওভারীতে ওভুলেশন বন্ধ হয়ে গর্ভসঞ্চার হবার ক্ষমতা লোপ পাওয়ার অবস্থাকে মেনোপজ বলে ।
মেনোপজের কারণ:
(ক) প্রাকৃতিক কারণে ৪৫ হইতে ৫০ বৎসরের মধ্যে ইহা ঘটি থাকে ৷
(খ) পিটুইটারী গ্রন্থির যে প্রভাব ওভারীর উপর থাকে তা কিন হয়ে ওভুলেশন ও ওভারিয়ান নিঃসরণ বন্ধ হয়ে যায়। ফ বস্তিকোটরস্থ অঙ্গ-প্রত্যঙ্গাদি ছোট ও কার্যক্ষমতা হারিয়ে ফেলে
মেনোপজের পরবর্তী সমস্যাগুলি:
(ক) এ সময় প্রায় ৬০ শতাংশ মহিলার “উষ্ণ-ঝলক” (Hot Flush দেখা দেয়। এতে কানে, মুখে ও গলায় হঠাৎ করে গর অনুভূত হয় এবং কখন কখন ঘাম দেখা দেয় ।
(খ) স্বাভাবিক উত্তেজনা ও খিটখিটে মেজাজ ।
(গ) বস্তি কোটরস্থ অঙ্গ-প্রত্যঙ্গাদি এ সময় কিছুটা ছোট হয়ে যায় যৌনিমুখ ছোট হয়ে যায়; ফলে যৌন মিলনে ব্যথা পায় । (ঘ) রজঃনিবৃতির পর রক্তস্রাব (Post- Menopausal Bleeding -(ঙ) গা-হাত-পা জ্বালা করে, সূচ ফোটার মত অনুভূতি ।
(চ) ঠিকমত খাবার হজম না হওয়া । পেটে গ্যাস হয়, কোষ্ঠকাঠিন দেখা দিতে পারে ।
(ছ) মাথা ঘোরা ও মাথা ধরা ।
(জ) চোখমুখ লাল হওয়া ও বমির ভাব হওয়া
(ঝ) চোখে ঝাপসা দেখা ।
(ঞ) বুক ধড়ফড় ও বুকে ব্যথা, কোমরে ব্যথা ।
(ট) কানের ভিতর নানা রকম শব্দ
(ঠ) যৌন চাহিদা বৃদ্ধি পেতে পারে ।
মেনোপজের হোমিওপ্যাথিক ঔষধসমূহের নাম: সালফার, ল্যাকেসিস, ইগ্নেসিয়া, কুকলাস, পালসেটিলা, সিপিয়া কোনিয়ম, সিমিসিফিউগা ।
বন্ধাত্ব
বন্ধ্যাত্ব– নিয়মিত ভাবে এক বছর ধরে যৌন সঙ্গম করা পরও যদি গর্ভ ধারণে অক্ষমতা দেখা দেয় তাকে বন্ধ্যাত্ব বলে ।
বন্ধ্যাত্বে কারণ:
(ক) পুরুষের ত্রুটি
১ । যৌন সঙ্গমে অক্ষমতা
২ । যথাসময়ের আগেই বা জরায়ূর বাহিরে বীর্যপাত হওয়া
৩। Hypospadias- যদি মূত্র নালীর মুখ লিঙ্গের মাথায় না হয়ে নীচের দিকে উন্মুক্ত থাকে তাহলে বীর্য বেগে সামনের দিকে না গিয়ে নীচের দিকে পড়ে গতি হারায় ।
৪। বীর্যে যদি শুক্রকীট না থাকে বা কম থাকে বা প্রয়োজনীয় সংখ্যাক সক্ষম শুক্রকীট না থাকে বা বীর্যের পরিমাণ খুবই কম ।
৫। Vericocele— টাইট আন্ডারওয়ার পড়িয়া থাকিলে, পেটের ভিতর অন্ডকোষ থাকিয়া যাওয়ার ফলে অধিক তাপে শুক্রকীট নষ্ট হয়ে যায় ।
৬ । আঘাত, গণোরিয়া, বিকিরণ, বিকিরণ, যক্ষ্মার ইপিডিডাইমিসের কার্যক্ষমতা নষ্ট হয়ে গেলে ।
৭ । প্রোষ্টেট গ্লান্ডের কোন রোগের কারণে
৮ । মাম্স, যৌনরোগ, যক্ষ্মা বা কোন প্রকার আঘাতের ফলে অন্ডকোষ ছোট হয়ে যাওয়া ।যক্ষ্মার কারণে
৯ । কোন মাদক দ্রব্য গ্রহণ করিলে ।
১০ । Vasotomy করিলে ।
১১। বয়স ৪০ হওয়ার পর ।
১২। শুক্রকীটের চলার পথে কোন বাধা থাকিলে ।
স্ত্রীলোকের ত্রুটি-
১। সতীচ্ছেদ অক্ষত থাকিলে ।
২ । জন্মগতভাবে যৌনির গঠনের বিকৃতি ।
স্ত্রীরোগবিদ্যা ও প্রসূতিতত্ত্ব (৩য় বর্ষ)
৩ । জরায়ূগ্রীবার গঠনবৈকল্য ।
৪ । জরায়ূ গ্রীবার নিঃসৃত পদার্থের অস্বাভাবিক রাসায়নি
অবস্থা বা কম পরিমাণের নিঃসৃত পদার্থ ।
৫ । জরায়ুগ্রীবার মুখ অধিক সরু ।
৬। জরায়ূগ্রীবার কোন সংক্রামক রোগ, যেমন- গনোরিয়া ৭ । কোন কারণে ফেলোপিয়ান টিউবের মুখ বন্ধ থাকা ৷
৮ । জরায়ূ সামনে দিকে বা পিছনের দিকে বেশী ঝুকে থাকা ৯ । জরায়ূর ফাইব্রয়েড টিউমার । ১০ । কোন মাদকদ্রব্য গ্রহণ করা ।
১১ । ডিম্বোস্ফোটনের সময় যৌন মিলন না হওয়া । ১২ । উর্বর ডিম নিঃসরণে অক্ষমতা ‘।
১৩ । দেহে ভিটামিন B12 এর অভাব ।
১৪ । জরায়ু কেটে বাদ দিলে ( Hysterectomy) ।
১৫ । সারভিক্সে কোন ‘পলিপ (polyp) ।
১৬ । প্রতিকূল পেশার কারণে
১৭ । জরায়ূর বাহিরে বীর্যপাত করাইলে ।
১৮ । জন্ম নিয়ন্ত্রণের কোন পদ্ধতি ব্যবহার করিলে ।
১৯ । ব্লাড গ্রুপের ত্রুটির কারণে ।
বন্ধাত্বের সঙ্গে যৌন রোগের সম্পর্ক:
পুরুষ-
১। গনোরিয়ায় আক্রান্ত রোগীদের ইপিডিডাইমিস নষ্ট হয়ে যা ফলে টেসটিসে উৎপন্ন শুক্রকীট এখানে এসে কার্যক্ষম্য’ হারায়
২। যৌনরোগের আক্রান্ত হলে অন্ডকোষ ছোট হয়ে যায়, ফে শুক্রকীটের উৎপাদন ক্ষমতা নষ্ট হয়ে যায় ।
মহিলা-
১। গনোরিয়ায় আক্রান্ত মহিলাদের টিউবো- ওভারিয়ান এবসে
হয় ফলে ওভারী থেকে ওভাম আসতে বাধাপ্রাপ্ত হয় ।
স্ত্রীরোগবিদ্যা ও প্রসূতিতত্ত্ব (৩য় বর্ষ)
২। ফেলোপিয়ান টিউব স্ট্রিকচার হয়, ফলে সরু ফেলোপিয়ান টিউব কার্যক্ষমতা হারায়।
সুতরাং বন্ধ্যাত্বের সঙ্গে যৌনরোগের সম্পর্ক রয়েছে ।
বন্ধাত্বের চিকিৎসা:
নিয়মিত ভাবে এক বছর ধরে যৌনসঙ্গম করার পরও যদি গর্ভধারণে ব্যর্থতা দেখা দেয় তাকেই বন্ধাত্ব বলে । বন্ধাত্বে মূলতঃ কারণ ভিত্তিক চিকিৎসা করা হয় ।
১। যদি জন্ম থেকেই বন্ধাত্বের কারণ নিহিত থাকে, যেমন- কোন যৌণাঙ্গ না থাকা, সে ক্ষেত্রে তাহা দূর করা কঠিন
২। প্রথামিকভাবে বন্ধা না হলে পরবর্তীতে কোন রোগ জীবানুর কারণে বা অন্য যে কোন কারণে বন্ধা হলে সে ক্ষেত্রে জনন তন্ত্রের স্থান ভিত্তিক চিকিৎসা নির্ধারণ করতে হবে ।
৩। হরমোনজনিত কোন কারণে বন্ধাত্ব হলে হরমোন থেরাপি দিতে হবে ।
৪ । কোন অঙ্গের বিকৃতি ঘটিলে সার্জারীর সাহায্য নিতে হবে ।
৫। সদৃশ লক্ষনানুসারে নিম্নলিখিত ঔষধগুলি ব্যবহার করা যাইতে পারে- বেলেডোনা, বোরাক্স, ক্যাল-কার্ব, ক্যানাবিস-স্যাট, এমোনিয়াম-কার্ব, লিলিয়াম টিগ, মার্ক-সল, নেট্রাম-কার্ব, ফসফরাস, পালসেটিলা, কোনিয়াম, গ্রাফাইটিস, লাইকো, নে-মি, সিপিয়া, প্লাটিনাম, সালফার, জিঙ্ক ইত্যাদি ।
বন্ধ্যাত্বের পরীক্ষাগুলির নাম:
পুরুষের ক্ষেত্রে—
(ক) রক্ত পরীক্ষা-Hb%, ESR, VDRL, TPHA, CFT, ব্লাড সুগার । .
(খ) সিমেন এনালাইসিস (Semen analysis)। (গ) হরমোন টেস্ট (Hormone analysis ) । (ঘ) টেস্টিকুলার বায়োপসি ( Testicular biopsy)
মহিলাদের ক্ষেত্রে—
ক) রক্ত পরীক্ষা— TC, DC, Hb%, ESR (খ) ব্লাড সুগার ।
(গ) VDRL, TPHA, CFT
(ঘ) এক্স-রে- Chest and Pelvis
(ঙ) ওভুলেশনের সময় ও সংঘটনের হার নির্ণয় ।
(চ) আলট্রাসনোগ্রাফি ।
(ছ) হরমোন টেস্ট ।
(জ) এন্ডামেট্রিয়াল বায়োপসি ।
জন্ম নিয়ন্ত্রণ/পরিবার পরিকল্পনা/কনট্রাসেপশন
কনট্রাসেপশনের বিভিন্ন পদ্ধতি গুলির নাম:
জন্মনিয়ন্ত্রণ পদ্ধতি মোটামুটি ৩টি ভাবে বিভক্ত, যেমন
১। ট্রেডিশনাল পদ্ধতি-
ক) আজল বা প্রত্যাহার— যৌন উত্তেজনার চরম মুহুর্তের পূর্বেই স্ত্রীঅঙ্গ থেকে পুরুষ অঙ্গ সরিয়ে নিয়ে বাহিরে বীর্যপাত করা
খ) নিরাপদকাল- যাদের ২৮ দিনে মাসিক চক্র হয় তাদের ১৪তম দিনে ডিম্বোস্ফোটন হয় । ১২তম দিনে থেকে ১৬ তম দিনের মধ্যে যৌন মিলন থেকে বিরত থাকিলে গর্ভ হবার সম্ভাবনা কম থাকে ।
২ । কনভেনশনাল পদ্ধতি-
কনডম, ফোম, জেলী, ডায়াফ্রাম, সার্ভিক্যালক্যাপ ইত্যাদির ব্যবহার
৩। ক্লিনিক্যাল পদ্ধতি-
ক) খাবার বড়ি- ইহাতে কতগুলি হরমোন থাকে যা পরিপক্ক ovum সৃষ্টিতে বাধা দেয় ।
খ) লাইগেশন— মেয়েদের ফ্যালোপিয়ান টিউব বাঁধিয়া মাঝখানে কাটিয়া দেওয়া হয় ।
গ) ভেসেকটমী-ভাসডেফারেন্স বাঁধিয়া মাঝখানে কাটিয়া দেওয়া হয়
ঘ) এম.আর— গর্ভধারণ নিশ্চিত হওয়ার পর সৃষ্ট জাইগটটিকে জরায়ূ গাত্র থেকে অপসারিত করা হয়’।
ঙ) I.U.C.D-(Intra uterine contraceptive Device ) —জরায়ূর ভিতর গর্ভনিরোধক বস্তু স্থাপন করা হয় ।
টিউবেকটমীর জটিলতা:
টিউবেকটমী মহিলাদের স্থায়ী জন্ম নিয়ন্ত্রণের পদ্ধতি যাতে ফ্যালোস্পিয়ান টিউব দুটি কেটে বেধে দেওয়া হয় ।
টিউবেকটমীর জটিলতা-
(ক) মূত্রথলি এবং অস্ত্র ক্ষতিগ্রস্ত হতে পারে ।
(খ) কাটা ছেড়া অংশে ইনফেকশন হতে পারে ।
(গ) ইনসিসিওনাল হার্নিয়া, হতে পারে ।
(ঘ) টিউবেকটমী সঠিক না হলে গর্ভধারণের ঝুঁকি থাকে ।
(ঙ) একটোপিক প্রেগনেন্সীর সম্ভাবনা থাকে ।
পরিবার পরিকল্পনা: সুখী, সুন্দর, আনন্দময় জীবন উপভোগ করার জন্য পূর্ব পরিকল্পনা অনুযায়ী জন্মনিয়ন্ত্রণের মাধ্যমে জন সংখ্যা বৃদ্ধির হার রোধ করাকে পরিবার পরিকল্পনা বলে ।
বাংলাদেশে পরিবার পরিকল্পনার প্রয়োজনীয়তা:
১। বাংলাদেশের অধিকাংশ লোক দারিদ্র সীমার নীচে বাস করে। আর্থিক সঙ্গতির সহিত যদি পরিবারের সদস্য সীমিত না থাকে তাহলে দারিদ্রতা আরো বাড়বে ।
২। পরিবারের সদস্য সংখ্যা যদি সীমিত না থাকে তাহলে সন্তানদের পুষ্টির অভাব হয়, শিক্ষা থেকে বঞ্চিত হয়, ফলে দেশের জন্য শুধু জনসংখ্যার চাপই বৃদ্ধি পায় না, সেই সঙ্গে বৃদ্ধি পায় অপুষ্টিজনিত দুর্বল শরীরের কর্মজীবী এবং অশিক্ষিত কুসংস্কারাচ্ছন্ন সমাজ ।
৩। ঘন ঘন সন্তান প্রসব করলে প্রসব জনিত যে পুষ্টি ঘাটতি মায়ের মধ্যে দেখা দেয় তা আর পূরণ হয় না, ফলে পুষ্টিহীনতা ভোগা মা আরো অপুষ্টসন্তান প্রসব করে ।
অতএব অর্থনৈতিক ও স্বাস্থগত এই দুই কারণের জন্যেই বাংলাদেশে পরিকল্পিত পরিবারের গুরুত্ব অপরিসীম ।
জন্ম নিয়ন্ত্রণে খাবার বড়ির জটিলতা:
ক) গা-বমি-বমি ভাব বা বমি হয়
খ) অসময়ে খুব সামান্য রক্তের ফোটা যৌনিতে দেখা দিতে পারে ।
গ) Scanty Menstruration বা সামান্য পরিমাণ মাসিক হয় ।
ঘ) লিউকোরিয়া দেখা দেয়
ঙ) ওজন বেড়ে যায়
চ) উচ্চ রক্তচাপ দেখা দেয়
ছ) রক্তের সুগার বেড়ে যায়
জ) স্তন ক্যানসার, জরায়ূ গ্রীবার ক্যানসার হতে পারে
ঝ) লিভার, কিডনী রোগ দেখা দিতে পারে
ঞ) গর্ভাবস্থায় পিল গ্রহণ করলে মেয়ে ফিটাসের মধ্যে গৌণ পুরুষসুলভ চরিত্রের বিকাশ পাওয়া যায় ।
খাবার বড়ির (O.C.P.) সুবিধা ও অসুবিধাগুলি:
খাবার বড়ির সুবিধা-
(ক) শতকরা ৯৯ ভাগ কার্যকরীভাবে ফার্টিলিটি কন্ট্রোল করে ।
(খ) ঋতুস্রাব নিয়ন্ত্রিত করে এনিমিয়া দূর করে ।
(গ) পেলভিক ইনফ্লামমেটরী ডিজিজ (P.I.D.) কম হয় ।
(ঘ) বাধক বেদনা কম হয় ।
(ঙ) যৌনক্রিয়ায় কোন বাধা হয়ে দাঁড়ায় না ।
(চ) যে কোন সময় বন্ধ করা যায় ।
(ছ) সহজ লভ্য, সস্তা ও ব্যবহার সহজ ।
(জ) স্তনের সমস্যা ও ডিম্বাশয়ের ক্যানসারের ঝুঁকি কমিয়ে দেয় ।
খাবার বড়ির অসুবিধা-
(ক) বমি বমি ভাব ও বমি হতে পারে ।
(খ) ওজন বেড়ে যায় ৷
(গ) ঋতুস্রাবের রক্তের পরিমাণ কমে যায় ।
(ঘ) মাথাব্যথা, ঝিমুনি, স্তন ব্যথা, বিষণ্ণতা দেখা দিতে পারে ।
(ঙ) হাইপারটেনশন, হৃত্যন্ত্রের পীড়া, বহুমূত্র, লিভারের পীড়া ইত্যাদি হতে পারে ।
(চ) স্তনদানকারী মাতার দুগ্ধ কমে যায় ।
নিরাপদ কাল:– যাদের নিয়মিত ২৮ দিন পর পর ঋতুস্রাব হয় তাদের ওভুলেশন হয় মাসিকের প্রথম দিন থেকে ১৪ তম দিনে। যাদের মাসিক চক্র নিয়মিত হয় তাদের মোটামুটি ১২ তম হইতে ১৬ তম দিনের মধ্যে ওভুলেশন হয়। ওভুলেশনের পর ওভাম ফেলোপিয়ান টিউবে ২৪ ঘন্টা পর্যন্ত কার্যক্ষম থাকে। সক্ষম শুক্রকীট জরায়ুতে ৩ দিন পর্যন্ত বেঁচে থাকে। তাই শুক্রকীটের ৩ তিন + ওভামের ২ দিন বেচে থাকার হিসাবটা ধরে নিয়ে ওভুলেশনের পূর্বে ৪ দিন ও পরে ৪ দিন ফার্টিলাইজেশনের জন্য উপযুক্ত সময়। এই ৮ দিন বাদ দিলে বাকী সময়টা নিরাপদ কাল । তবে সবচেয়ে নিরাপদ কাল হল মাসিকের প্রথম ৭দিন এবং শুরু হওয়ার পূর্বের ৭ দিন ।
ওভুলেশন
ওভুলেশন- ওভারী বা ডিম্বাশয়ের গ্রাফিয়ান ফলিকল থেকে যে প্রক্রিয়ায় প্রতিমাসে ওভাম বা ডিম্বাণু সৃষ্টি হয় সেই প্রক্রিয়াকে ওভুলেশন বলে । ওভারীর ভিতর, ছোট ছোট ফাঁপা দানা আছে। এই দানাগুলি বা কোষগুলিকে বলে গ্রাফিয়ান ফলিকল । এই গ্রাফিয়ান ফলিকলের ভিতর অপরিপক্ক ওভাম থাকে । মানুষের ডিম্বাশয়ের জন্মের সময় ১ লক্ষেরও অধিক ফলিকল থাকে। ঋতুচক্রের শুরুর ১৪ তম দিনে LH ( Luteinizing Hormone) এর সাহায্যে দুইটি ডিম্বাশয়ের যে কোন একটি হতে একটি ওভাম ফাটিয়ে ছিটকাইয়া বাহিরে এসে ফেলোপিয়ান টিউবের এমপুলাতে এসে অবস্থান করে। যদি এখানে শুক্রকীটের সঙ্গে ফার্টিলাইজেশন না ঘটে তাহলে ২ দিন পর তার কার্যক্ষমতা হারিয়ে ফেলে ।
ঋতুস্রাব
মাসিক ঋতুচক্র— মেনার্কি (Menarche) বা প্রথম ঋতুদর্শন হতে মেনোপজ (Memopause) বা স্থায়ীভাবে ঋতুবন্ধের পূর্ব পর্যন্ত প্রতি ২৮ দিন পর পর বিভিন্ন ধাপ পেরিয়ে জরায়ূ থেকে ২-৫ দিন পর্যন্ত ১০-৬০ সিসি পরিমাণ যে রক্তপাত হয় তাকে মাসিক ঋতুচক্র বলে ।
মাসিক ঋতুচক্র প্রধানতঃ দুইটি ধাপে বিভক্ত ।
১। ফলিকুলার ফেজ (Follicular Phose ) – ঋতুচক্রের ৫ দিন থেকে শুরু করে Ovulation দিন (১৪তম দিন) পর্যন্ত সময়কে ফলিকুলার ফেজ বলে। এ পর্যায়ে এন্টিরিয়র পিটুইটারী গ্রন্থি থেকে FSH (Follicle stimulating Hormone) ও LH (Luteinizing লিউটিনাইজিং) Hormone নিঃসৃত হয়। এই দুটি হরমোন গ্রাফিয়ান ফলিকলকে (Grafian follicle) পরিপক্ক করে তোলে । এই সময় গ্রাফিয়ান ফলিকল হতে ইস্ট্রোজেন (Oestrogen) হরমোন নির্গত হইয়া জরায়ূর ঝিল্পী বা Endometrium এর উপর কাজ করে জরায়ূর আস্তরণে ধারাবাহিক পরিবর্তন ঘটিয়ে ভ্রুণকে রক্ষা করার নানা প্রস্তুতি নেয় ৷ পরিপক্ক গ্রাফিয়ান ফলিকল ফেটে যায় এবং তা থেকে ডিম বেরিয়ে এসে ফেলোপিয়ান টিউবে অবস্থান করে ।
২। লিউটিয়াল ফেজ- ( Luteal phase) ঋতুচক্রের ১৫তম দিবস হতে, ২৮তম দিবসকে লিউটিয়াল ফেজ বলে । এই সময় যদি ফেলোপিয়ান টিউবে অবস্থানরত ডিম্বের সঙ্গে শুক্রকীটের মিলন হয় তাহলে ভ্রুণের কার্যক্রম চলিতে থাকে । আর যদি ফার্জিলাইজেশন না হয় তাহলে ডিম্বের মৃত্যু ঘটে এবং ঋতুস্রাব আরম্ভ হয়। ঋতুস্রাবের সঙ্গে মৃত ডিম্ব, রক্ত, মিউকাস, লিমফোসাইট, জরায়ূর আস্তরণের বর্ধিত অংশ ইত্যাদি বের হয়ে আসে ।
মাসিকের অনিয়মগুলির নাম:
১ । রজঃ রোধ বা অ্যামেনোরিয়া (Amenorrhoea).
২। অতিরজ বা মেনোরাজিয়া (Menorrhagia)
৩ । বাধক বেদনা বা ডিসমেনোরিয়া (Dysmenorrhoea )
৪। মেট্রোরেজিয়া নির্ধারিত সময় ভিন্ন অন্য সময়ে রজঃস্রাব (Metrorrhogia)
৫ । পলিমেনোরিয়া (polymenorrhoea) এক মাসে বার বার হয় ।
৬। হাইপোমেনোরিয়াপরিমাণে অল্প হয় । (Hypomenorrhoea)
মাসিক ঋতুচক্রের অনিয়মগুলি সংক্ষেপে লিখ:
১। রজঃ রোধ বা অ্যামেনোরিয়া (Amenorrhoca)- ইহা কোন রোগ নয়, বরং উপসর্গ । মাসিক ঋতুস্রাব না হওয়া বা বন্ধ হয়ে থাকা অবস্থা । প্রথম ঋতুস্রাবের পূর্বে গর্ভধারণ ও বাচ্চা স্তনদান করা কালীন বা ৪০-৪৫ বছরের পরে স্বাভাবিক ভাবেই ঋতুস্রাব বন্ধ থাকে বা হয় না । নানা ধরনের রোগেও এইরূপ অবস্থা সৃষ্টি হতে পারে ।
২। অতিরজ বা মেনোরাজিয়া (Menorrhagia) – ইহাও কোন রোগ নয় কিন্তু রোগের উপসর্গ । মাসিক চক্র অপরিবর্তিত থাকে কিন্তু মাসিক কাল এবং মাসিকে রক্তক্ষরণের পরিমাণ বৃদ্ধি পায় । হরমোন গোলযোগ, জরায়ুতে ফাইব্রয়েড জাতীয় টিউমার, অধিক রক্তচাপ, এনিমিয়া বা রক্তাল্পতা প্রভৃতির জন্য অথবা যে কোন কারণে অস্বাভাবিক বেশী পরিমাণে ঋতুস্রাব হওয়ার অবস্থার নাম ।
৩। বাধক বেদনা বা ডিসমেনোরিয়া (Dysmenorrhoea )- মাসিক ঋতুস্রাবের সময় অস্বাভাবিক বেদনা ও কষ্ট বোধ যা রোগিনীর স্বাভাবিক জীবনযাত্রাকে ব্যাহত করে, তাকে ডিসমেনোরিয়া বলে। মানসিক গোলযোগ, জরায়ুর ভিতর এন্ডোমেট্রিয়ামে প্রদাহ, ফাইব্রয়েড বা অন্য কোন টিউমার, সিষ্ট প্রভৃতির কারণে ইহা হয়
৪। মেট্রোরেজিয়া নির্ধারিত সময় ভিন্ন অন্য সময়ে রজঃস্রাব (Metrorrhogia)- জরায়ুর বিশেষ কোন রোগের জন্য দুটি মাসিক ঋতুস্রাবের মধ্যবর্তী যে কোন সময়ে ঋতুস্রাব হওয়া অর্থাৎ প্রতিমাসে ১০-১৫ দিন অন্তর জরায়ু থেকে ঋতুস্রাব হওয়া অথবা ঋতুস্রাবের মতই রক্তস্রাব হওয়ার অবস্থার নাম ।
৫। পলিমেনোরিয়া (Polymenorrhoea) এক মাসে বার বার হয়- প্রতিমাসে বার বার ঋতুস্রাব হয় । পলিমেনোরিয়া সাধারণতঃ প্রথম রজঃদর্শনে ও মেনোপজের সময় দেখা যায়। তাছাড়া প্রসবের পর প্রথম মাসিকের সময়ও দেখা যায়। সন্তান উৎপাদনক্ষম বয়সে যে কোন সময় কোন পেলভিক অসুখ ছাড়াই পলিমেনোরিয়া হতে পারে ।
৬। হাইপোমেনোরিয়া (Hypomenorrhoea) ঋতুস্রাব পরিমাণে অল্প হয়— মহিলাদের মাসিক ঋতুস্রাবের পরিমাণ অস্বাভাবিকভাবে কম হওয়া অবস্থাকে বলা হয় ।
পলিমেনোরিয়ার চিকিৎসা:পলিমেনোরিয়া (Polymenorrhoea)- প্রতিমাসে বার বার ঋতুস্রাব হয়। পলিমেনোরিয়া সাধারণতঃ প্রথম রজঃদর্শনে, মেনোপজের সময় দেখা যায় । তাছাড়া প্রসবের পর প্রথম মাসিকের সময়ও দেখা যায় । সন্তান-উৎপাদনক্ষম বয়সে যে কোন সময় কোন পেলভিক অসুখ ছাড়াই পলিমেনোরিয়া হতে পারে ।
সদৃশ লক্ষণ অনুসারে নিম্নোক্ত ঔষধগুলি ব্যবহার করা যেতে পারে ।
সিকেলি- শরীর বরফের মত ঠান্ডা অথচ অন্তঃজ্বালা থাকে এবং গায়ে কোন জামা-কাপড় অসহ্য মনে হয় । শীর্ণতা, রাক্ষুসে ক্ষুধা ও অদম্য পিপাসা, গায়ে পিপিলিকা চলাবোধ ।
পালস- সামান্য অনুরোধে সংকল্পচ্যুত হয় । ক্ষুধা কম ও তৃষ্ণা হীনতা, তৈলাক্ত খাবার পছন্দ করে না । মেয়েদের প্রথম ঋতুস্রাবের পর থেকেই যে সব সমস্যা দেখা দেয় তার ধারাবাহিকতা চলতে থাকে চিৎ হইয়া শয়নে বারবার মূত্রবেগ ।
স্যাবাইনা— সকল রোগের সহিত সেক্রাম হতে প্রস্রাব দ্বার পর্যন্ত ব্যথা । গরম সহ্য করিতে পারে না । দরজা জানালা খুলিয়া রাখে, খোলা বাতাস পেতে চায় । কাল চাপ চাপ রক্তস্রাব ।
কালাফাইলাম- পেটে বাত প্রবণতা, ছোট ছোট সন্ধির রাত, হাতমুষ্ঠিবদ্ধ করিতে পারে না, করিলে ভীষণ ব্যথা ।
আর্নিকা- শারীরিক বা মানসিক আঘাতজনিত পীড়া, অত্যন্ত স্পর্শভীতি, কেহ তাহাকে স্পর্শ করুক তা চায় না, মাথা ও মুখমন্ডল গরম কিন্তু বাকী অংশ শীতল ।
ঋতুস্রাবের রক্তের উপাদানগুলি:–
1. WBC
2। RBC.
৩। ক্ষরিত জরায়ূর আস্তরণ (prostaglandin )
৪। জরায়ূ গ্রীবার নিঃসৃত শ্লেষ্মা
৫। যৌনি আবরণী কোষ
৬ । অনুর্বর ডিম্ব
৭। ফ্রাইব্রিনো লাইসিন (Fibrinolusin) ইত্যাদি
মাসিকের রক্ত জমাট বাঁধে না কেন: মাসিকের রক্ত জমাট বাঁধেনা কারণ সাধারণতঃ রক্ত পরিমাণে কম নির্গত হয় এবং তাতে ফাইব্রিন থাকে না । জরায়ূ গহ্বরে জমাট বাঁধলেও অনিতিবিলম্বে ফ্রিব্রিনোলাইটিক এনজাইম (Fibrinolytic Enzyme) এর বিক্রিয়ার পর তরল রূপ ধারণ করে এবং জরায়ূ থেকে সহজে নিঃসৃত হতে পারে। কিন্তু ঐ রক্ত পরিমাণে বেশী হলে তা ভিতরে জমে কালো ছোট ছোট চাপ দেখা দিতে পারে।
ভ্রূণের মৃত্যু (L.U.F.D)
নিম্নোক্ত কারণে ভ্রূণের মৃত্যু হয়:
১। প্রসবকালীন রোগ
(ক) প্রিএকলাম্প সিয়া
(খ) এন্টি পারটাম হেমোরেজ বা প্রসবপূর্ব রক্তক্ষরণ
২। গর্ভবস্থার মেটারনাল ডিজিজ
(ক) ক্রনিক হাইপার টেনশন
(খ) ক্রনিক রেনাল ডিজিজ – নেফ্রাইটিস
(গ) সিফিলিস (ঘ) ক্রনিক এনিমিয়া (ঙ) ডায়াবেটিস মেলিটাস
(চ) অতিরিক্ত জ্বরে, যেমন ম্যালেরিয়া (ছ) ঔষধের বিষক্রিয়ায়
৩ । ভ্রুণের জন্মগত ত্রুটি
৪ । ইরিথ্রোব্লাসটেসিস (Erythroblastasis) যদি ভ্রুণের রক্ত Rh পজিটিভ ও মায়ের রক্ত Rh নিগেটিভ হয় ।
৫। প্লাসেন্টাল ইনসাফিয়েন্সি (placental insufficiency )
৬ । কোন চির রোগ উপরিযের ফলে ।
ফার্টিলাইজেশন
ফার্টিলাইজেশন: ওভুলেশনের পর পরিপক্ক ডিম্বানু ফেলোপিয়ান টিউবে অবস্থানের সময় যদি শুক্রানুর সঙ্গে মিলন ঘটে তাকেই ফটিলাইজেশন বলে ।
শুক্রাণুটি ডিম্বাণুর আবরণ ভেদ করিয়া ডিম্বাণুর অভ্যন্তরে প্রবেশ করে । শুক্রাণুর মস্তক ডিম্বাণুর সাইটোপ্লাজমে প্রবেশ করার সাথে সাথে শুক্রাণু ও ডিম্বাণুর প্লাজমা পর্দা ভাঙ্গিয়া যায় এবং পুং নিউক্লিয়াসটি ডিম্বাণুর সাইটোপ্লাজমে প্রবেশ করার সঙ্গে সঙ্গে ডিম্বাণুর প্লাজমা পর্দা তথা নিষিক্তকরণ পর্দা গঠিত হয়। ফলে উপনিউক্লিয়াস দুটি মিলিত হয়ে একটি জাইগোট গঠন করে । জাইগোটটি ৩-৫ দিন পর জরায়ুতে নেমে আসে এবং ২-৪ দিন পর্যন্ত মুক্ত অবস্থায় থাকে । ফার্টিলাইজেশনের প্রায় ৭দিন পর জাইগোটটি ইমপ্লানটেশন হয় । তারপর বিভিন্ন স্তরে ইহা ফিটাসে পরিণত হয় ।
প্রসূতির রক্তক্ষরণ (Postpartum)
প্রসবোত্তর (postpartum) রক্তক্ষরণের ব্যবস্থপনা: পোষ্টপারটাম হেমেরেজ- ভ্রুনের জন্ম হওয়ার পরপরই যদি ৫০০ সিসি এরবেশী হয়, রোগীর নাড়ীর স্পন্দন বেড়ে যায় রক্তের চাপ কমে যায় তাকেই পোষ্টপারটাম হেমোরেজ বলে ।
পোষ্টপারটাম হেমোরেজের ব্যবস্থাপনা-
ক) পেটের উপর দিয়া জরায়ূ অনুভব করিতে হইবে, যদি জরায়ূ শক্ত বলের মত অনুভূত হয় তার অর্থ জরায়ূর সংকোচন প্রক্রিয়া শুরু হয়েছে, রক্তস্রাব আঘাত জনিত কারণে ছিড়া যাওয়ার ফলে হয়েছে ছিড়া অংশ সেলাই করতে হবে।
খ) যদি জরায়ূ নরম থাকে তাহলে মালিশ প্রয়োগ করি সংকোচন ক্রিয়া ফিরে এসে জরায়ূ শক্ত হবে ।
গ) গর্ভফুল ডেলিভারী হওয়ার পর পরীক্ষা করতে হবে, দেখা হবে গর্ভফুলের কোন অংশ ছিড়ে রয়ে গেল কিনা?
ঘ) ক্যাথেটার দিয়ে মূত্রথলি খালি করতে হবে। এরপরও যদি জরায়ু নরম থাকে ।
ঙ) হাত দিয়া জরায়ূ ভিতরের দিকে চাপ দিতে হবে, বামহাত পেটের উপর রেখে ডানহাত মুঠো করে যৌনি পথের মাধ্যে জরায়ূর শরীরে চাপ প্রয়োগ করিতে হইবে । এরপরও যদি জরায়ূ নরম থাকে
চ) জরায়ুর ভিতর এন্টিসেপটিক মিশান গরম পানির ডুস দিয়ে হবে । এরপরও যদি জরায়ু নরম থাকে ।
ছ) এন্টিসেপটিক মিশ্রিত পানিতে ভিজিয়ে ফানডাস প্যাক দিয়ে হবে । বাকী স্থানটি ও প্যাক দিয়ে ভরতে হবে। প্যাক ২৪ ঘন্টা রাখতে হবে । এরপরও যদি জরায়ুর কোন রকম উন্নতি না হয় তবে সর্বশেষ ।
জ) Hysterectomy বা জরায়ু অপারেশন করে ফেলে দিতে হবে
এন্টিপারটাম হেমোরেজের জটিলতা:– এন্টিপারটাম হেমোরেজের জটিলতাগুলি নিয়ে আলোচনা করা হল
ক) ফিব্রিনোজেন ঘাটতি- ( Hypofibrinogenaemia)-ফলে রক্ত জমাট বাধার ক্ষমতা হ্রাস পায় ।
খ) শক (Shock) –অতিরিক্ত রক্তস্রাবে শক হতে পারে
গ) স্বল্প প্রস্রাব (Oliguria) বা প্রস্রাব বন্ধ (Anuria)-কিডনীর ক্রিয়াক্ষমতা হ্রাসের ফলে স্বল্প প্রস্রাব তৈরী হয় বা প্রস্রাব তৈরী বন্ধ হয়ে যায় ৷
এন্টিপারটাম হেমোরেজের কারণ:
গর্ভের ২৮ তম সপ্তাহের পর হইতে সন্তান ভুমিষ্ট হওয়ার পূর্ব পর্যন্ত সময়ের মধ্যে যে কোন সময় যৌনিপথ দিয়ে রক্ত পাত হওয়াকে এন্টিপারটাম হেমোরেজ বলে । এন্টিপারটাম হেমোরেজের কারণ
১ । কোন কারণ ছাড়াই হতে পারে । ২। প্রি-একলামসিয়া
৩ । প্রাইমারী উচ্চ রক্তচাপ ৪ । পূরাতন নেফ্রাইটিস ৫ । ফলিক এসিড ঘাটতি
৬। জরায়ুতে অস্বাভাবিক অবস্থানরত গর্ভফুল সম্পূর্ণ আলাদা হয়ে যায়, তখন যৌনি পথে বেদনাহীন রক্তস্রাব হয়, যাকে প্লাসেন্টা প্রিভিয়া বলে ।
৭। জরায়ুতে স্বাভাবিকভাবে অবস্থানরত গর্ভফুল কোন কারণে জরায়ূ থেকে আলাদা হয়ে গেলে সাথে সাথে ব্যথাসহ যৌনিপথ দিয়ে রক্তস্রাব ।
৮। জরায়ু গ্রাবীয় বা যৌনপথে কোন রকম ক্ষতজনিত বা রোগজনিত রক্তস্রাব ।
এন্টিপারটাম হেমোরেজের ব্যবস্থাপনা:
গর্ভের ২৮তম সপ্তাহের পর হইতে সন্তান ভূমিষ্ট হওয়ার পূর্ব পর্যন্ত সময়ের মধ্যে যে কোন সময়ে যৌণিপথ হইতে রক্তস্রাব হইলে তাহাকে এন্টিপারটাম হেমোরেজ বা প্রসব পূর্ব রক্তক্ষরণ বলে ।
এন্টিপারটাম হেমোরেজের ব্যবস্থাপনা:
ক) রোগিনীকে হাসপাতালে পাঠাতে হবে।
খ) বিশ্রামে থাকতে হবে ।
গ) শকে থাকিলে রক্ত দিতে হবে ।
ঘ) ভ্রূণের মৃত্যু হলে রোগিনীকে অজ্ঞান করিয়া মেমব্রেন ছিল দিয়া প্রসব করাইতে হবে ।
ঙ) ভ্রূণ যদি সুস্থ্য অবস্থায় থাকে তবে সিজারিয়ান সেকশন করিতে হবে
চ) ফরসেপের সাহায্যে দ্বিতীয় ধাপকে ত্বরান্বিত করিতে হইবে
ছ) রোগিণীকে রক্ত দিতে হবে ।
লক্ষণ অনুসারে নিম্নলিখিত হোমিওপ্যাথিক ঔষধ ব্যবহার করা সিপিয়া, সিকেলি কর, অর্ণিকা, ক্যামোমিলা, ওপিয়াম ইত্যাদি ।
প্লাসেন্টা প্রিভিয়া ও অপ্রত্যাশিত রক্ত স্রাবের মধ্যে পার্থক্য:
প্লাসেন্টা প্রিভিয়া | অপ্রত্যাশিত রক্তস্রাব |
যখন গর্ভফুল জরায়ূর নীচের অংশে (জরায়ূর নীচের অংশ সেটি, যেটি প্রসব বেদনার সময় সঙ্কুচিত হয় না, কেবল প্রসারিত হয়ে থাকে) অবস্থান করে এবং কোন কারণবশতঃ গর্ভফুল জরায়ূ থেকে আলাদা হয়ে যায় এবং যৌনিপথে বেদনাহীন রক্তস্রাব হয় | গর্ভের ২৮ তম সপ্তাহের পর হইতে সন্তান ভূমিষ্ট হওয়ার পূর্ব পর্যন্ত সময়ের মধ্যে যে কোন সময় যৌনিপথ দিয়ে যে রক্তপাত হয় এবং ইহাকে এন্টিপারটাম হেমোরেজ বলে । |
ইহার রক্তপাত বেদনাহীন | ইহার রক্তপাত বেদনাযুক্ত | |
ইহা ঘটে জরায়ুতে একের অধিক ভ্রুণ থাকিলে, ৫টির অধিক বাচ্চা দিয়েছেন এমন গর্ভবতী, জরায়ুতে অস্বাভাবিক বিকলাঙ্গ ভ্রুণ থাকিলে । | ইহার কারণ একাধিক যেমন প্রি-একলামসিয়া, উচ্চ রক্তচাপ, নেফ্রাইটিস, ফলিক এসিড ঘাটতি, জরায়ূর পথে ক্ষত ইত্যাদি |
গর্ভফুলের অবস্থান অস্বাভাবিক | গর্ভফুলের অবস্থান স্বাভাবিক । |
পিউয়েরপেরিয়াম (Puerperium)
পিউয়েরপেরিয়াম (Puerperium): পিউয়েরপেরিয়াম প্রসরের পর যে, সময়ের মধ্যে গর্ভাবস্থায় প্রসূতির শরীরের অভ্যন্তরীন ও বাইরের যে সমস্ত পরিবর্তন ঘটে তা প্রায় পূর্ববস্থায় ফিরে আসে সেই সময়কে পিউয়েরপেরিয়াম বলে । ইহা সাধারণতঃ ৬-৮ সপ্তাহ ।
পিউয়েরপেরিয়ামের জটিলতাসমূহ:
ক) বিমর্ষতা- নূতন সন্তানের আগমনের দায়িত্ব বাড়ার ফলে নবজাতকের প্রতি অনীহাযুক্ত অনুভূতি, অলীক কল্পনা বিভ্রান্তি ইত্যাদি দেখা দিতে পারে ।
খ) জীবাণু সংক্রামণ – প্রজনন পথের সংক্রামন
গ) U.T.I বা প্রস্রাব সংক্রামন
ঘ) স্তন সংক্রামন ইহার ফলে স্তনে প্রদাহ, স্তনে ফোড়া ইত্যা দেখা দিতে হবে পারে ।
ঙ) থ্রম্বোসিস
চ) পূর্ববর্তী রোগ যেগুলো প্রসবোত্তরকাল পর্যন্ত অব্যাহত আছে যেমন প্রি একলাম্পসিয়া এবং একলাম্পশিয়া ।
ছ) পর্যায়ক্রমিক প্রসবোত্তর রক্তস্রাব (SPPH – secondary postpartum Hemorrhage)
গর্ভধারণ
গর্ভধারণ: ইহা হল সন্তান জন্মদান ক্ষমতা সম্পন্ন (১৪-৫০বছর) একজন মহিলার একটি শারীর বৃত্তীয় অবস্থা যে সময়ে একটি নিষিক্ত ডিম্ব ফেলোপিয়ান টিউব হতে জরায়ুতে এসে স্থান গ্রহণ করে প্রসবের পূর্ব পর্যন্ত প্রসূতির জরায়ুতে অবস্থান করে ।
গর্ভধারণ ৩ প্রকার যথা:
১ । ফিটাসের অবস্থান অনুযায়ী-
ক) নরমাল ইউটরাইন প্রেগনেন্সী
খ) একটোপিক প্রেগনেন্সী
২। ফিটাসের সংখ্যা অনুযায়ী-
ক) সিংগল প্রেগনেন্সী
খ) মালটিপল প্রেগনেন্সী
৩। ফিটাসের বয়স অনুযায়ী-
ক) আরলি প্রেগনেন্সী ( ১২ সপ্তাহ পর্যন্ত) বা ১ম ট্রাইমেষ্টার
খ) মিড প্রেগনেন্সী (১৩-২৮ সপ্তাহ পর্যন্ত) বা ২য় ট্রাইমেষ্টার ।
গ) লেট প্রেগনেন্সী (২৯-৪০ সপ্তাহ পর্যন্ত) বা ৩য় ট্রাইমেষ্টার ।
স্বাভাবিক গর্ভধারণ— স্বামী স্ত্রীর যৌন সঙ্গমের পর শুক্রাণু ও ডিম্বাণুর মিলনের ফলে ফেলোপিয়ান টিউবে জাইগোট গঠিত হয়, ৩-৫ দিন পর জাইগোটটি জরায়ুতে নেমে আসে, ২-৪ দিন পর্যন্ত মুক্ত অবস্থায় থেকে নিষিক্ত করণের প্রায় ৭ দিন পর জাইগোটটির ইমপ্লানটেশন হয় এবং বিভিন্ন ধাপ পেরিয়ে ফিটাসে পরিণত হয়। ইহাকে স্বাভাবিক গর্ভধারণ বলে ।
গর্ভধারণের লক্ষণাবলী–
১ । ঋতুস্রাব বন্ধ হয়ে যাওয়া
২। সকালে বমি বমি লাগা ও মুখে ঘনঘন থুথু আসা
৩ । খাওয়ার অরুচি
৪। স্তনের পরিবর্তন— গর্ভধারণের প্রথম মাসেই স্তনদ্বয় ভারী ও বড় হতে আরম্ভ করে । স্তনের বোটা ক্রমশঃ বড় হতে থাকে । শিরা উপশিরাগুলি স্পষ্ট হয় । স্তনের বোটার চারদিকে বৃত্তাকার অংশটির মন্টোগোমারিস টিউবারকল গাঢ় রঙের হয় । ১০-১২ সপ্তাহ গর্ভাবস্থায় স্তনের বোটা টিপলে পাতলা সাদা রং এর রস বের হয় ।
৫ । ঘন ঘন প্রস্রাবের বেগ হয়
৬ । তলপেট ভারী হয়
৭। যৌনিপথে সাদা স্রাব দেখা দেয়
৮। কোষ্ঠকাঠিন্য
৯ । মুখে, স্তনে ও পেটের চামড়ায় দাগ পড়ে
১০ । ভ্রুণের নড়াচড়া
১১ । জরায়ূর আয়তন বৃদ্ধি হয় ।
১২ । হেগারের লক্ষণ
১৩। প্রিয়া গ্রাভিডেরাম- পেটে ও উরুতে ঈষৎ নীল ফাটা দাগ ।
১৪ । লিনিয়া নিগরা- পিউবিস হতে নাভি পযন্ত কাল রেখা
গভনির্ণয়ের পরীক্ষাগুলি নিম্নরূপ:
১। ভ্রুণের ভাসমানত্ব পরীক্ষা (Ballottement) যৌনি আঙ্গুলি দিয়ে জরায়ূ গ্রীবার মুখে উপরের দিকে আঙ্গুলি দিয় সামান্য আঘাত করলে মনে হবে যেন একটি শক্ত জিনিসে আঙ্গুল লেগে সরে গেলো এবং তা আবার এসে আঙ্গুহ লাগলো কারণ ভ্রুণটি ধাক্কা লেগে উপরে উঠে যায় ও পর নেমে আসে ।
জরায়ুকে মাঝখানে রেখে পেটের দুই পার্শ্বে হাত রেখে যদি এক হাত দিয়ে জরায়ুকে ধাক্কা দেওয়া যায় তা হলে ভ্রুণ জরায়ূর অপর প্রান্তে গিয়ে প্রতিফলিত হওয়ার সময় হাতে অনুভব করা যায় ৷
২। ভ্রুণের নড়াচড়া- হাত দ্বারা পেট পরীক্ষার সময় ভ্রুণের নড়াচড়া অনুভব করা যেতে পারে ।
৩ । ভ্রুণের হৃৎপিন্ডের শব্দ শ্রবণ- ২৪ সপ্তাহের পর ফিটোসকপ ষ্টেথোসকোপ এর সাহায্য ভ্রুণের হৃৎপিন্ডের শব্দ শোনা যেতে পারে । ভ্রুণের হৃৎপিন্ডের স্পন্দন প্রতি মিনিটে ১২০-১৬০
বার ।
৪ । যদি ষ্টেথোসকোপ সরাসরি আমবিলিক্যাল কর্ডের উপর পড়ে তবে এই শব্দ শোনা যেতে পারে ।
৫ । U.S.G
প্রসবের প্রত্যাশিত তারিখ কি:
ডিম্বাণু এবং শুক্রাণুর মিলনের মাধ্যমে জাইগট থেকে পরিপূর্ণ ফিটাসে পরিণত হলে প্রসবের সম্ভাব্য সময়কে প্রসবের প্রত্যাশিত তারিখ বলে । সম্ভাব্য দিন গোনা হয় শেষ মাসিকের প্রথম দিন থেকে ৯ মাস ৭ দিন যোগ করে যে দিন হবে সেটাই শিশুর ভুমিষ্ট হওয়ার সম্ভাব্য দিন বা ৪০ সপ্তাহ বা ২৮০ দিন ।
গর্ভবতীর প্রসবের প্রত্যাশিত ((EDD-Expected Delivery Date) তারিখ নির্ণয়ঃ সন্তান ভূমিষ্ট হবার সম্ভাব্য দিন গোনা হয় শেষ মাসিকের প্রথম দিন থেকে ৯ মাস ৭ দিন যোগ করে যে দিন হবে সেটাই শিশুর ভূমিষ্ঠ হওয়ার সম্ভব্য দিন বা ৪০ সপ্তাহ বা ২৮০ দিন । সাধারণতঃ প্রসবের ঐ সম্ভাব্য তারিখের ১৪ দিন আগে বা পরে সন্তান প্রসব হয়ে থাকে । বহুগর্ভার গর্ভাবস্থাকাল প্রথম গর্ভার চেয়ে সাধারনতঃ দীর্ঘতর হয়ে থাকে ।
গর্ভপাত
গর্ভপাত: গর্ভঞ্চারের প্রথম থেকে ২৮ সপ্তাহের মধ্যে গর্ভস্থ ভ্রুণ বিনষ্ট করে গর্ভপাত ঘটানো অথবা যে কোন কারণে আপনা/ আপনি গর্ভস্থ ভ্রুণ পড়িয়া যাওয়াকে গর্ভপাত বলে ।
গর্ভপাতের শ্রেণী বিভাগ:
(১) থ্রেটেন্ড এবোরশন- যে ধাপে পোছিলে আর গর্ভপাত ঠেকানো যায় না, সেই ধাপে পৌঁছার পূবেই যদি গর্ভপাত প্রক্রিয়া বন্ধ হইয়া যায় ।
(২) ইনএভিটেবল ( Inevitable ) এবোরশন- থ্রেটেন্ড এবোরশনই অনিবার্য গর্ভপাতে রূপান্তরিত হতে পারে ।
(৩) কমপ্লিট এবোরশন- যখন জরায়ূ হতে গর্ভের সবকিছু বের হয়ে যায় ।
(৪) ইনকমপ্লিট এবোরশন- যখন জরায়ূ হতে গর্ভস্থ বস্তুর আংশিক বের হয়ে আসে ।
(৫) সেপটিক এবোরশন- ক্রিমিনাল এবোরশনেরে চেষ্টার ফলে বা অন্য কোন কারণে জীবাণুর সংক্রামনে এবোরশন ঘটিলে ।
(৬) হ্যাবিটুয়াল এবোরশন: যদি কোন কারণে পর পর তিনবার এবোরশন হয় ।
(৭) মিসড এবোরশন- গর্ভের প্রথম দিকে যদি এব্রাইয়ো বা ফিটাস মরে যায় এবং জরায়ুতে চার সপ্তাহ পর্যন্ত থাকে ।
গর্ভপাতের শ্রেণী বিন্যাস –
স্পনটেনিয়াস (Spontaneous)-
১ । বৈধ এবরশন
২ । ইনএভিটেবল এবরশন
৩ । কমপ্লিট এবরশন
৪ । ইনকমপ্লিট এবরশন
৫ । সেপটিক এবরশন
৬। হ্যাবিচুয়াল এবরশন
৭ । মিসড এবরশন
ইনডিউস (Induced )-
১ । থ্রেটেন্ড এবরশন
২ । অবৈধ এবরশন
গর্ভপাতের কারণ:— কমপক্ষে ৫০% ক্ষেত্রে গর্ভপাতের কারণ অজ্ঞাত । সম্ভাব্য কারণগুলি নিম্নরূপ
১ । মায়ের কারণে
ক) সাধারণ কারণ
(১) সিফিলিস বা অন্য কোন যৌনরোগ
(২) যে কোন জ্বর
(৩) ঔষধের খারাপ প্ৰতিক্ৰিয়া
(৪) ডায়াবেটিস মেলিটাস
(৫) হাইপোথাইরয়ডিজম
(৬) ক্রোনিক নেফরাইটিস
(৭) প্রাইমারী উচ্চ রক্তচাপ
খ) স্থানীয় কারণ
(১) জরায়ূর টিউমার
(২) জরায়ূ পিছনে হেলিয়া পড়া
(৩) জরায়ু গ্রীবার ইনকম্পিটেন্স
(৪) জরায়ূর জন্মগত ত্রুটি
গ) ইমোশনাল ডিসটারবেন্স-যেমন মানসিক উত্তেজনা হলে
২। গর্ভস্থ সন্তানের কারণে
(ক) ভ্রূণের রক্তের গ্রুপের কারণে
(খ) ভ্রুণের অস্বাভাবিক গঠন
(গ) ভ্রুণ নষ্ট হয়ে যাওয়া
(ঘ) হাইডেটিডিফরম মোল
৩ । আঘাতজনিত কারণ
(ক) পড়ে গেলে বা ঝাঁকানি খেলে
(খ) পেটে ও শরীরে আঘাত লাগিলে
(গ) ক্রিমিনাল গর্ভপাত
(ঘ) অস্ত্রোপচার জনিত জরায়ূর ইরিটেশন
(ঙ) গর্ভের প্রথম তিনমাসে যৌন মিলন
থ্রেটেন্ড এবরশন:– ইহা এমন একটি অবস্থা যে অবস্থায় গর্ভপাত হওয়ার আশঙ্কা তৈরী হয় কিন্তু গর্ভপাত হতেও পারে আবার নাও হতে পারে । সঠিক চিকিৎসা ও ব্যবস্থাপনা দ্বারা গর্ভকাল নিরাপদ করা যায় এবং ইহাতে ইন্টারনাল OS বন্ধ থাকে ।
গর্ভপাতের লক্ষণ:
১। যৌনি পথে সামান্য রক্তপাত হয় ।
২ । নীচের পেটে সামান্য ব্যথা হয় ।
৩ । রক্তের রঙ প্রথমদিকে উজ্জ্বল এবং পরে বাদামী রঙ হয় । বাদামী রঙ দ্বারা রক্তপাত বন্ধ হওয়া বুঝায় ।
এ অবস্থায় রোগীকে পূর্ণাঙ্গ বেড রেষ্ট নিতে হবে ।
অপরাধমূলক গর্ভপাতের কারণ :
যে সব গর্ভপাত ঘটানোর পিছনে প্রসূতির জীবন রক্ষার কারণ থাকে না তাহাই অপরাধমূলক গর্ভপাত । অপরাধমূলক গর্ভপাতের কারণ
১ । অবিবাহিত মহিলার গর্ভধারণ ।
২। স্বামীর অনপস্থিতিতে অন্যের সঙ্গে যৌণ মিলনের ফলে গর্ভধারন ।
৩ । ধর্ষণের ফলে গর্ভধারণ ।
৪ । উত্তরাধিকারত্ব- সম্পত্তির অংশ বেশী পাওয়া লোভে কোন মহিলাকে নিঃসন্তান করা ‘ ।
অপরাধমূলক গর্ভপাতের লক্ষণ:
১ ৷ সক
২ । ইনফেকশন
৩ । সেপটিসিমিয়া
৪ । হাই ফেভার
বৈধ গর্ভপাত ও অবৈধ গর্ভপাতের মধ্যে পার্থক্য:
বৈধ গর্ভপাত | অবৈধ গর্ভপাত |
ইহা রাষ্ট্র ও সমাজ দ্বারা স্বীকৃত | ইহা রাষ্ট্র, সমাজ ও ধর্মীয় অনুশাসন দ্বারা নিষিদ্ধ |
মায়ের জীবন রক্ষার জন্য করা হয় | অবৈধ গর্ভপাতের কারণ অবৈধ সন্তানের সমাজে গ্রহণযোগ্যতা নাই । |
রোগী ও চিকিৎসকের মধ্যে কোন গ্লানি বোধ ও ভয় থাকে না, ফলে গর্ভপাত ঘটানোর সময় দূর্ঘটনা ঘটার সম্ভাবনা কম থাকে । | রোগী ও চিকিৎসকের মধ্যে অপরাধবোধ থাকে, ফলে ভুল ত্রুটির সম্ভাবনা খুব বেশী |
গর্ভপাতের ভাবীফল: ক) ভীষণ রক্তপাত হতে পারে । খ) জরায়ূ ফুটো হয়ে যেতে পারে। গ) জীবানু সংক্রামন হতে পারে । ঘ) পরবর্তীতে স্বতঃস্ফূর্ত গর্ভপাত হতে পারে । ঙ) সন্তান ধারণ ক্ষমতা চলে যেতে পারে ।
গর্ভকালীন বমন
মর্নিং সিকনেস: গর্ভাবস্থার প্রথম দিকে মহিলাদের সকালের দিকে গা- বমি ভাব ও বমি হওয়ার অবস্থাকে মর্নিং সিকনেস বলে ।
গর্ভকালীন অতিবমন (Hypermesis Gravidarum): গর্ভকালীন অতিবমন গর্ভবস্থার একটি মারাত্মক ধরণের বমি যা গর্ভবস্থার প্রাথমিক বমি বমি ভাব গর্ভের ১৪তম সপ্তাহের পরও বন্ধ না হইয়া বার বার অস্বাভাবিক পরিমাণে হইয়া ভ্রুন ও গর্ভবতীর স্বাভাবিক জীবন ও স্বাস্থ্য মারাত্মক ঝুকির মধ্যে পড়ে ।
গর্ভকালীন অতিবমনের প্রকৃত কারণ অজানা । অধিকাংশ ক্ষেত্রে মানসিক কারণ থাকে, যেমন সন্তান প্রসব সম্পর্কে অমূলক ভীতি, গর্ভসঞ্চারের ব্যাপারে অনীহা, হিষ্টিরিয়া, দুশ্চিন্তা, অবসাদ ইত্যাদি
জরায়ুতে ফিটাসের চাপের বৃদ্ধির ফলে রিফ্লেক্স ক্রিয়া হয় এবং ইষ্টোজেন হরমোন মস্তিকে বমির কেন্দ্রকে উদ্দীপিত করে এই রোগের সৃষ্টি করে ।
গর্ভকালীন অতিবমনের ব্যবস্থাপনা:
১। রোগীকে হাসপাতালে নিতে হবে ।
২ । তাহাকে বুঝাইতে হইবে যে ইহা গর্ভকালীন স্বাভাবিক অবস্থা এবং শীঘ্রই সে ভাল হয়ে যাবে
৩। তরল খাদ্যের পরিবর্তে শক্ত খাবার দিতে হবে।এবং অল্প অল্প ঘন ঘন খাদ্য দিতে হবে ।
৪। শরীরের জলীয় এবং ধাতব পদার্থের সমতা রক্ষার জান প্রয়োজনীয় জলীয়, ধাতব পদার্থ ও ভিটামিন
প্রয়োগ করতে হইবে ।
৫ । বমির অন্য কোন কারণ আছে কি না তা দেখতে হবে যেমন প্রস্রাব সংক্রামন, হার্নিয়া, পিত্তথলির রোগ ইত্যাদি ।
৬ । মনস্তাত্ত্বিক চিকিৎসা করাতে হবে ।
৭ । সদৃশ লক্ষণ অনুসারে সোরিনাম, ক্রিয়োজোট, সালফার, ক্যান কার্ব, লাইকো, আসের্নিক-এ, ইগ্নেসিয়া, – পেট্রোলিয়াম, পালসেটিলা, এন্টিম-ক্রুড দিতে হবে ।
৮। যথেষ্ট চিকিৎসার পরও যদি অবস্থার উন্নতি না হয় তাহলে হিষ্টেরোটমি (Hysterotomy) মাধ্যমে গর্ভপাত ঘটাতে হবে।
হেগার্স সাইন (Hegar’s Sign)
হেগার্স সাইন:– কোন মহিলা অন্তঃসত্ত্বা কিনা সেটা পরীক্ষা করার জন্য বিশেষ প্রক্রিয়াটি গ্রহণ করা হয় তার নাম হেগার্স, সাইন । অন্তঃসত্ত্ব মহিলাদের জরায়ুর সারভিক্স দ্বিতীয় ও তৃতীয়মাসে খুব নরম হয়ে পরে। ডান হাতের তর্জনী ও মধ্যাঙ্গুলী ভ্যাজাইনার ভিতরে এবং বাহ হাতটিকে পেলভিক ক্যাভিটির উপর রেখে দুই হাতের মধ্যে যদি জরায়ূর সারভিক্স অংশটি চাপ দেওয়া যায় তাহলে উভয় হাতের আঙ্গুল পরষ্পরকে স্পর্শ করে তা অনুভব করা যায় । কারণ গর্ভের প্রথম কয়েক মাস জরায়ূর নীচের অংশ অত্যন্ত নরম থাকায় অতি সহজেই জরায়ূর বড়ি থেকে নিম্ন অংশ আলাদা করা যায় । এটাই হেগারস সাইন ।
ভ্রুণের ভাসমানত্ব(Ballottement) পরীক্ষা:
যতদিন না ভ্রুণ বড় হয়ে জরায়ূ গহ্বর একেবারে ভরে ফেলে ততোদিন তা জরায়ূর মধ্যে একধার হতে অন্যধারে ঘুরে বেড়াতে পারে । গর্ভসঞ্চার পরীক্ষার জন্য যৌনির ভিতর আঙ্গুল ঢুকিয়ে উপর দিকে ঝাঁকানি দিতে হয়, এতে ফিটাস উপরে দিকে উঠে আর নীচে নেমে আঙ্গুল স্পর্শ করে ।
মালটিপল প্রেগনেন্সি
মালটিপল প্রেগনেন্সি: গর্ভাবস্থায় জরায়ূর মধ্যে যদি একইসময়ে একাধিক ভ্রূণের অবস্থান থাকে তাকে মালটিপল প্রেগনেন্সী বলে ।
টুইন প্রেগনেন্সি— যখন দুটি ভ্রুণ একসঙ্গে জরায়ূর মধ্যে অবস্থান করে । গড়ে প্রতি ৮০ (আশি) টি গর্ভের ভিতর একটি হয় ।
ট্রিপলেটস– যখন তিনটি ভ্রুণ জরায়ুতে থাকে, গড় প্রতি ৬,০০০ (ছয় হাজার) একটি হয় ।
কুয়াডরুপ্লেটস— যখন চারটি ভ্রুণ জরায়ুতে থাকে, গড় প্রতি ৫০,০০০ (পঞ্চাশ হাজার) একটি হয় ।
কুইনটুপ্লেটস– যখন পাঁচটি ভ্রুণ জরায়ুতে থাকে, গড়ে ৪০,০০০০০ (চল্লিশ লক্ষ) একটি হয়
সেক্সটুপ্লেটস— যখন ছয়টি ভ্রুণ জরায়ুতে থাকে ।
বাইনোভুলার টুইনের বৈশিষ্ট্য:
১। দুটো ওভাম ও দুই স্পার্ম আলাদা ভাবে মিলিত হয়ে দুটো ভ্রুণের সৃষ্টি হয় ।
২। দুটো ভ্রুণ আলাদা আলাদা ভাবে এমনিওন ও কোরিওন দিয়ে ঘেরা থাকে ।
৩ । দুটো ভ্রুনের দুটি প্লাসেন্টা থাকে ।
৪ । ভ্রুণদুটি একই লিঙ্গের বা ভিন্ন লিঙ্গের হতে পারে ।
৫ । চেহারা একই বা আলাদা হতে পারে ।
অস্বাভাবিক গর্ভধারণ
একটোপিক (Ectopic) প্রেগনেন্সি / অস্বাভাবিক গর্ভের জটিলতা:
যখন গর্ভসঞ্চার জরায়ূর স্বাভাবিক ইউটেরাইন কেভিটিতে না হয়ে অন্য জায়গায় হয় তাকে একটোপিক প্রেগনেন্সি বলে ।
ক) কোন কারণে জাইগোট জরায়ুতে নেমে আসতে না পারলে তখন উহা ডিম্বনালীতে বড় হতে থাকে, ডিম্বনালীতে ২-২.৫ মাসের বেশী থাকতে পারে না, কারণ বাড়ার স্থান নাই । এ অবস্থায় ভ্রুণটি বড় হয়ে ডিম্বনালীতে চাপ দিতে থাকে, ফলে ডিম্বনালী ফেটে রক্তক্ষরণ আরম্ভ হয়। এতে সঠিক সময়ে সঠিক চিকিৎসা না পেলে গর্ভিণীর মৃত্যু হতে পারে। ডিম্বনালীতে না হয়ে অন্য কোথাও হলে ভ্রুণ বাঁচে না ।
খ) মৃত ভ্রুণের চারপাশে রক্তজমে মোল (Mole) হতে পারে ।
গ) ইহাতে বন্ধাত্ব ডেকে আনে ৷
একট্রোপিক গর্ভধারণে জরায়ূ স্বাভাবিকের চেয়ে সামান্য বড় থাকবে, প্রেগনেন্সি টেষ্ট পজিটিভ হবে কিন্তু আলট্রা সনোগ্রাফী করলে দেখা যাবে জরায়ুতে ভ্রূণ নাই ।
একট্রোপিক গর্ভধারণের কারণ:
ক) ডিম্ববাহী নলে যে সিলিয়া (Cilia) থাকে তা যদি নষ্ট হয়ে যায় ৷
খ) ডিম্বনালীতে লুকানো ইনফেকশন থাকিলে ।
গ) খুব ছোট বয়সে ডিম্বনালীতে টিবি হলে ।
ঘ) যারা জন্মনিয়ন্ত্রণ যন্ত্র আই,ইউ,সি,ডি (I.U.C.D) পড়ে আছে ।
ঙ) যে সব মহিলারা হাইসোসাইটির সফিষ্টিকেটেড, যাহাদের চলাফেরায়, আচার-আচারণে ও খাওয়া দাওয়ায় অতি আধুনিকতা প্রকাশ পায় ।
চ) ডিম্ববাহীনলের শারিরীক ত্রুটি থাকিলে ।
ছ) ফ্যালোপিয়ান টিউবের দৈর্ঘ্য অস্বাভাবিক হলে ।
একট্রোপিক গর্ভধারণে জরায়ু স্বাভাবিকের চেয়ে সামান্য বড় থাকবে, প্রেগনেন্সি টেষ্ট পজিটিভ হবে কিন্তু জরায়ূর আল্ট্রাসনোগ্রাফি করলে ভ্রূণ পাওয়া যাবে না ।
এক্টোপিক (Ectopic pregnancy) গর্ভধারণের চিকিৎসা:
(ক) রোগীকে হাসপাতালে ভর্তি করে অস্ত্রোপচারের সমস্ত ব্যবস্থা করতে হবে ।
(খ) ল্যাপারোটমি (Laparotomy) করতে হবে ।
(গ) ফ্যালোপিয়ান টিউব ফেটে গেলে টিউবটি কেটে ফেলে দিতে হবে ।
টিউবাল প্রেগনেন্সী: ফেলোপিয়ান টিউবের এমপুলাতে শুক্রানু ও ডিম্বাণু মিলনের পর স্বাভাবিকভাবে জাইগোটটি জরায়ুতে নেমে না এসে এমপুলাতে ইমপ্লানটেশন হয়ে ক্রমশঃ বড় হতে থাকা অবস্থাকে টিউবাল প্রেগনেন্সী বলে । জাইগোটটি ২ – ২.৫ মাসে বেশী ফেলোপিয়ান টিউবে থাকতে পারে না, কারণ বাড়ার স্থান নাই, এদিকে তার বড় হওয়া চাই, এই অবস্থায় চাপে ডিম্বনালীর ওয়াল ফেটে রক্ত ক্ষরণ হয়, সঙ্গে সঙ্গে ব্যবস্থা না নিলে গর্ভিণীর মৃত্যুও হতে পারে এবং ভ্রুণের মৃত্যু ঘটে
